Introduzione
La riabilitazione protesica su impianti, in particolare nella zona estetica, rappresenta una delle sfide più impegnative per il chirurgo orale ed il protesista. L’estrazione o la perdita di un elemento dentale induce il riassorbimento dell’osso alveolare1, 2: la riduzione del volume osseo può essere tale da impedire il successo della riabilitazione implanto-protesica, sia dal punto di vista funzionale3 che estetico4, 5.
Per garantire il successo estetico è indispensabile un’adeguata ricostruzione tridimensionale dei tessuti duri e molli. La rigenerazione dei tessuti duri si ottiene grazie a tecniche ricostruttive ed additive, secondo i principi della Guided Bone Regeneration (GBR)6, 7. La GBR prevede il posizionamento di una membrana fra i tessuti molli e l’innesto osteoconduttore, che a sua volta appoggia sul sito osseo ricevente. La membrana funge da barriera meccanica tra le cellule che andranno a rigenerare il tessuto osseo e quelle che invece ripareranno i tessuti gengivali. Essa ha lo scopo di proteggere i difetti ossei e di impedire che il sito alveolare venga invaso da tessuto connettivo8. Inoltre, stabilizza l’innesto ed impedisce micromovimenti che potrebbero ostacolare il processo di rigenerazione ossea.
Le membrane devono soddisfare cinque criteri stabiliti da Scantlebury nel 19939. Per prima cosa, devono essere biocompatibili, ovvero devono essere perfettamente tollerate dai tessuti adiacenti. Secondariamente, devono garantire il mantenimento di uno spazio sottostante sufficiente per la crescita del tessuto osseo. Devono inoltre possedere sia sufficientemente rigidità da sostenere i tessuti adiacenti, sia abbastanza malleabilità da poter essere sagomate nella forma desiderata. Devono essere occlusive, per impedire la formazione di tessuto fibroso in corrispondenza del tessuto osseo. Infine, devono integrarsi con il tessuto adiacente, ovvero i margini devono adattarsi perfettamente ai difetti ossei, creando un vero e proprio sigillo.
La membrana utilizzata è ottenuta da osso corticale equino. Viene fabbricata attraverso trattamento enzimatico per eliminare gli antigeni specie-specifici, e processi di abrasione meccanica e parziale demineralizzazione per renderla sottile e flessibile10.
L’inserimento di un impianto deve sempre essere accompagnato da una adeguata e specifica igiene orale pre-chirurgica, che è affidata al dottore in igiene dentale. Di fondamentale importanza è l’abbattimento della carica batterica, che può essere alterata dalla presenza di malattia parodontale o semplicemente da una cattiva igiene orale: la presenza di infezioni al sito implantare, o in sua prossimità, è uno dei fattori che possono contribuire al fallimento implantare11. Si deve prestare particolare attenzione alla fase immediatamente pre e post-operatoria, sia attraverso una adeguata igiene domiciliare, che deve essere spiegata e motivata al paziente, sia attraverso rimozione del tartaro sopra e sottogengivale. Una profilassi antibiotica short può rivelarsi utile nei casi associati a tecniche rigenerative, che prevedono l’inserimento di materiali terzi, poiché essi sono in grado di aumentare il rischio di infezioni post-operatorie. Poiché i tessuti peri-implantari sono particolarmente suscettibili ad accumulo di placca e a contaminazione batterica, una corretta igiene orale, sia domiciliare sia professionale, è necessaria per l’adeguato mantenimento dei tessuti duri e molli nel tempo.
Il caso clinico
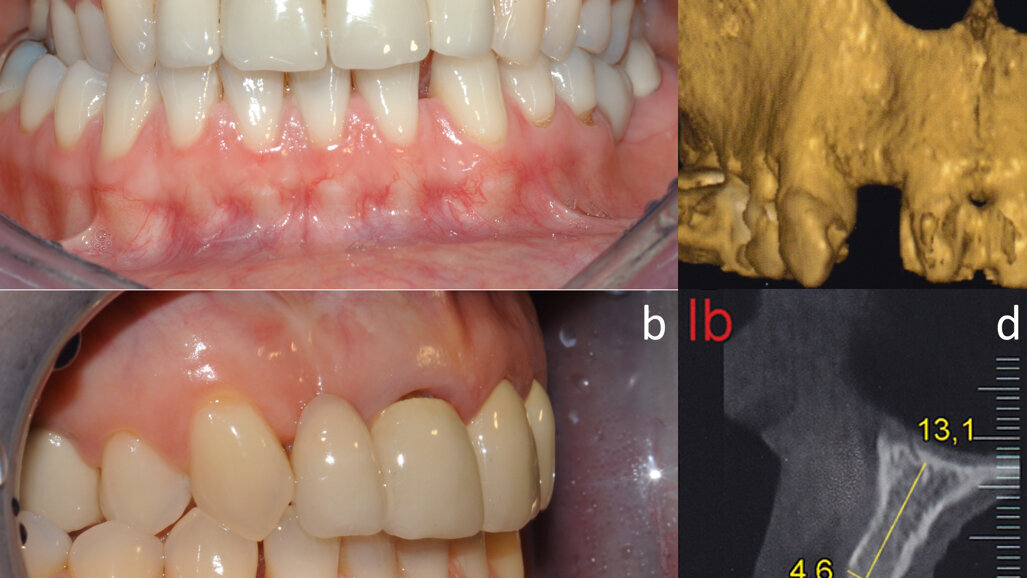
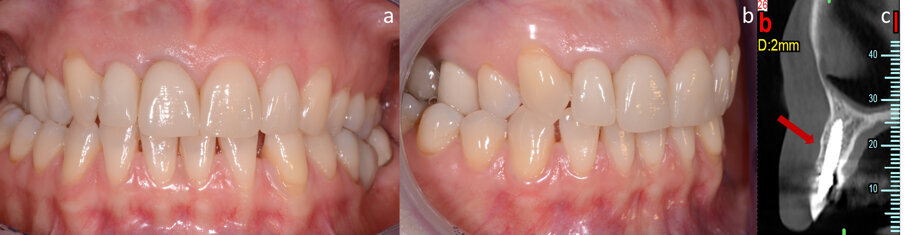
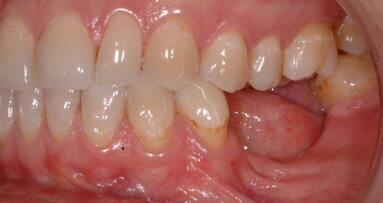
La paziente è una donna di 45 anni che ha perso l’incisivo superiore laterale destro, ed è stata precedentemente riabilitata con un ponte a tre unità con un elemento in estensione. La paziente non è soddisfatta del risultato estetico, né per l’evidente distanza fra la protesi ed i tessuti molli né per l’aspetto innaturale della protesi (Figg. 1a, 1b).
Le indagini cliniche e radiologiche (TC) confermano la presenza di un difetto orizzontale della cresta alveolare in corrispondenza dell’elemento dentale mancante (Figg. 1c, 1d). Il chirurgo orale decide quindi di riabilitare la paziente attraverso innesto di biomateriale osteoconduttore nel lato boccale della cresta e contestuale posizionamento implantare.
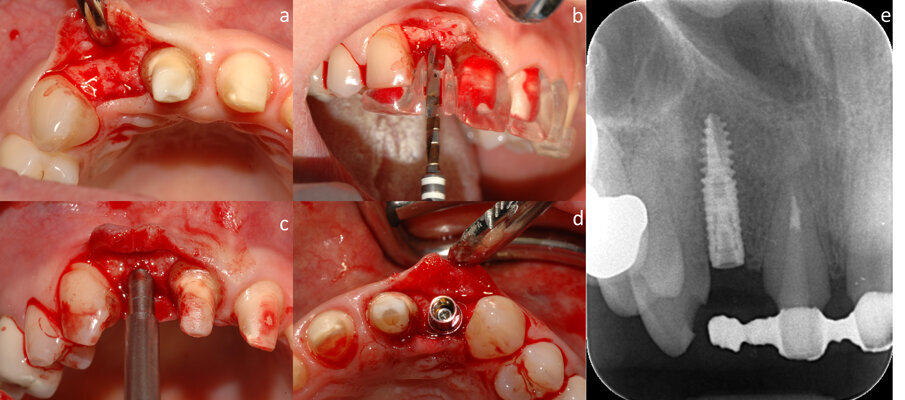
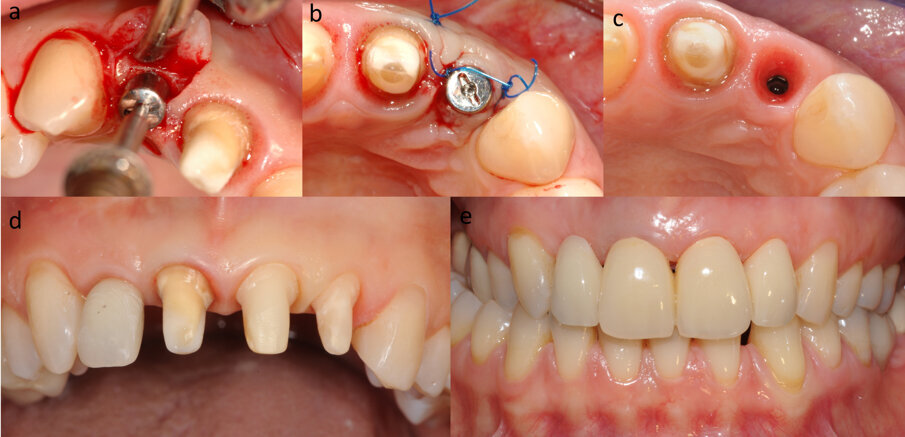
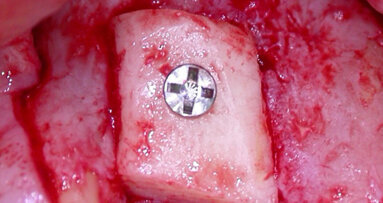
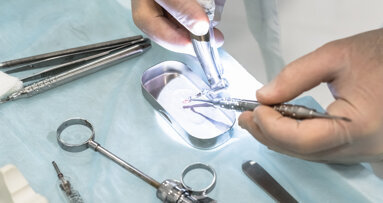
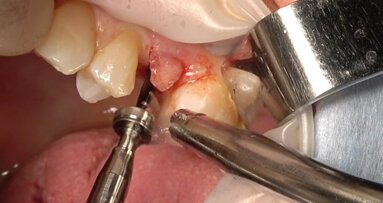
Prima della chirurgia, viene fatto fare uno sciacquo del cavo orale con una soluzione di clorexidina 0,20% per 1 min (Corsodyl, Glaxo-SmithKline). Il posizionamento implantare viene eseguito con l’aiuto di una dima, fabbricata sulla base della tomografia computerizzata cone beam (CBCT). Viene eseguita un’incisione a spessore totale in cresta, che si estende verso l’incisivo destro centrale, con conseguente sollevamento di un lembo a busta (Fig. 2a). Si procede alla preparazione del sito implantare (Figg. 2b, 2c) e al posizionamento dell’impianto (Xive, Dentsply, York, PA, USA) (Figg. 2d, 2e).
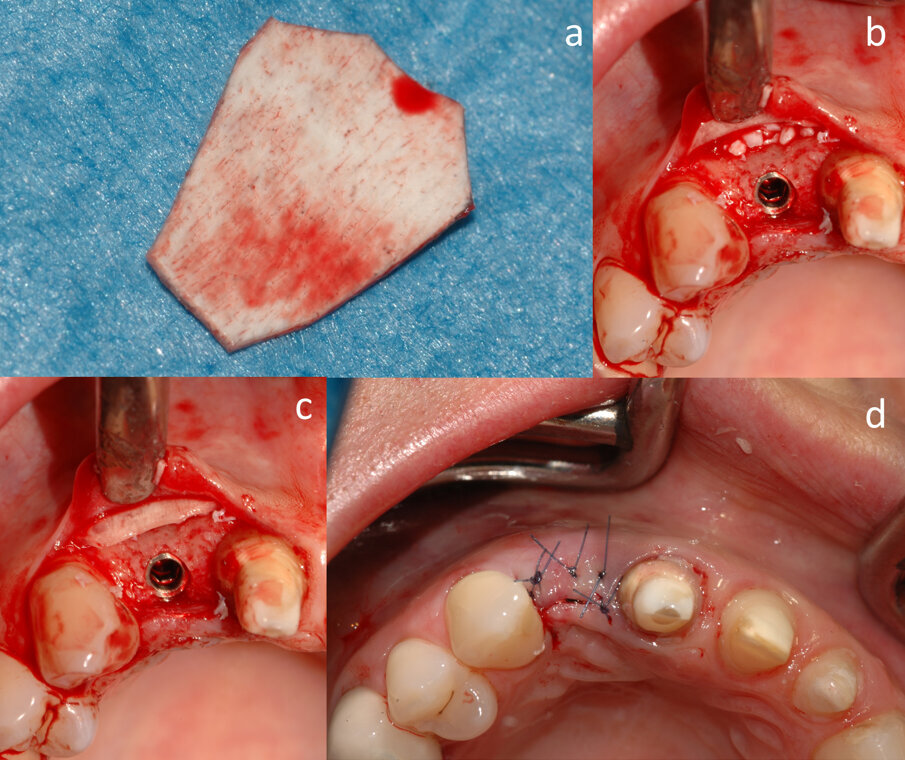
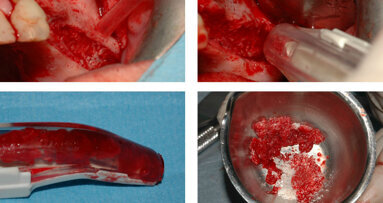
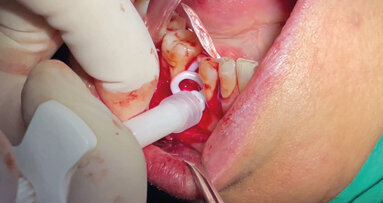
La membrana corticale equina (Osteoxenon Cortical membrane, 25 mm x 25 mm x 0,2 mm, Bioteck, Arcugnano, Italia) viene tagliata (Fig. 3a), idratata con soluzione salina sterile, ed imbustata fra il lembo e il margine alveolare (Fig. 3b). Lo spazio fra la membrana e la cresta viene riempito con granuli di osso equino deantigenati enzimaticamente (Osteoxenon Mix Bone Granules, Bioteck, Arcugnano, Italia) (Fig. 3c). Il lembo viene chiuso e suturato con suture non riassorbibili (Monomyd 4-0/5-0 Polyamide Monofilament Suture, Butterfly, Cavenago, Italy) (Fig. 3d), lasciando l’impianto sommerso. Alla paziente viene consegnata una protesi provvisoria, supportata solo dagli incisivi. La paziente riceve precise istruzioni da parte dell’igienista dentale sull’igiene domiciliare da seguire nel post chirurgico, al fine di ottenere un adeguato controllo della placca batterica, necessario per il mantenimento dei tessuti duri e molli.
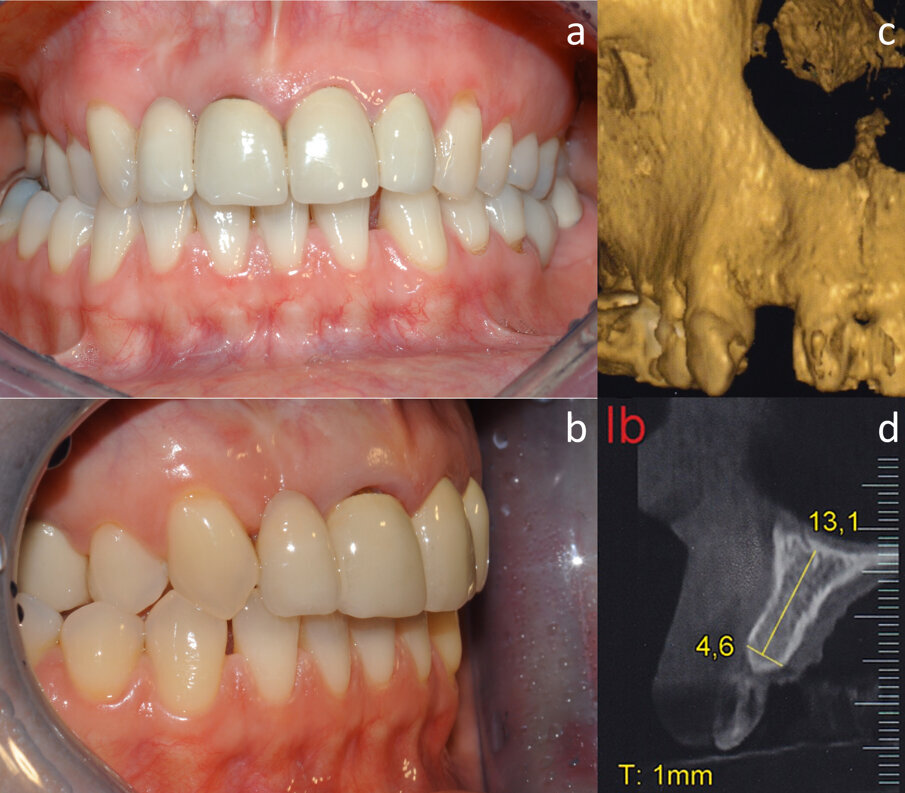
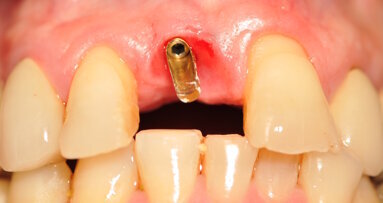
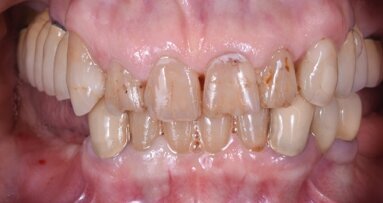
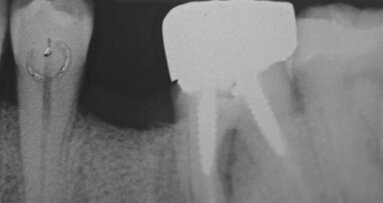
Dopo quattro mesi l’impianto viene scoperto (Fig. 4a) e si posiziona una vite di guarigione per il successivo condizionamento dei tessuti molli (Figg. 4b, 4c). Sono nuovamente applicate suture non riassorbibili, rimosse sei giorni dopo. Nel corso dei quattro mesi successivi si procede al condizionamento dei tessuti molli pericoronali per mezzo di un provvisorio avvitato, successivamente modificato per realizzare un corretto profilo di emergenza (Figg. 4d, 4e). Alla completa maturazione dei tessuti, si procede al confezionamento e alla consegna del manufatto definitivo. Le visite di controllo vengono pianificate ogni sei mesi per i cinque anni successivi. Oltre alle visite, per il corretto mantenimento negli anni tanto dei denti naturali quanto dell’implanto-protesi, vengono eseguite da parte dell’igienista dentale delle sessioni di pulizia professionale. Dopo cinque anni, al termine del follow-up, il risultato sia clinico (Figg. 5a, 5b) che radiografico è soddisfacente (Fig. 5c): i livelli ossei peri-implantari sono mantenuti e non vi è perdita di spessore della cresta. È inoltre interessante notare la presenza di un nuovo strato di osso corticale e il completo rimaneggiamento della membrana in corticale.
Fig. 1 - Aspetto clinico (a, b) e radiografico (c, d) della paziente prima dell’intervento.
Fig. 2 - Incisione a spessore totale e sollevamento di un lembo a busta (a), inserimento dell’impianto in corrispondenza dell’elemento dentale mancante con l’aiuto di una guida chirurgica (b, c, d), aspetto radiografico dell’impianto (e).
Fig. 3 - Posizionamento della membrana corticale (a) sotto al lembo vestibolare (b), riempimento con granuli ossei di derivazione equina (c) e chiusura del lembo (d).
Fig. 4 - Scopertura dell’impianto (a) ed inserimento di una vite di guarigione (b), che permette un efficace condizionamento dei tessuti nei quattro mesi successivi (c), per mezzo di un provvisorio avvitato (d, e).
Fig. 5 - Aspetto clinico (a, b) e radiografico (c) della paziente al quinto anno di follow-up. La freccia indica il nuovo strato di osso corticale formatosi.
Conclusioni
L’impiego di una membrana in corticale, unita all’innesto di biomateriale osteoconduttore, ha permesso di ottenere un aumento osseo orizzontale di una cresta ossea mascellare parzialmente atrofica. Questo risultato ha consentito il successo implantare, dal punto di vista funzionale ed estetico. Le corrette istruzioni sull’igiene orale domiciliare e le sedute di pulizia professionale hanno contribuito al corretto mantenimento dei tessuti duri e molli nella zona peri-implantare nei diversi momenti legati alla chirurgia: la preparazione dell’atto chirurgico, la fase intermedia fra la chirurgia implantare e la consegna della protesi definitiva, in cui il rischio di invasione batterica è elevato, ed il periodo del follow-up.
Bibliografia
- Araújo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol. 2005;32(2):212-8.
- Van der Weijden F, Dell'Acqua F, Slot DE. Alveolar bone dimensional changes of post-extraction sockets in humans: a systematic review. J Clin Periodontol. 2009;36(12):1048-58.
- Sanz M, Vignoletti F. Key aspects on the use of bone substitutes for bone regeneration of edentulous ridges. Dent Mater. 2015;31(6):640-7.
- C. Belser, B. Schmid, F. Higginbottom, and D. Buser, “Outcome analysis of implant restorations located in the anterior maxilla: a review of the recent literature,” International Journal of Oral and Maxillofacial Implants, vol. 19 Suppl, pp. 30-42, 2004
- L. Aghaloo and P. K. Moy, “Which hard tissue augmentation techniques are the most successful in furnishing bony support for implant placement?” Journal of Oral and Maxillofacial Implants, vol. 22 Suppl, pp. 49-70, 2007.
- Nyman S, N. P. Lang, D. Buser, and U. Bragger, “Bone regeneration adjacent to titanium dental implants using guided tissue regeneration: a report of two cases,” International Journal of Oral and Maxillofacial Implants, vol. 5, no. 1, pp. 9-14, 1990.
- Tinti, S. Parma-Benfenati, and G. Polizzi, “Vertical ridge augmentation: what is the limit?” International Journal of Oral and Maxillofacial Implants, vol. 16, no. 3, pp. 220-229, 1996.
- Dahlin C, Linde A, Gottlow J, Nyman S. Healing of bone defects by guided tissue regeneration. Plast Reconstr Surg. 1988;81(5):672-6.
- V. Scantlebury, “1982-1992: a decade of technology development for guided tissue regeneration,” Journal of Periodontology, vol. 64, no. 11 Suppl, pp. 1129-1137, 1993.
- A. Di Stefano, G. Vinci, S. Cremaschini, S. Pagnutti, and E. F. Gherlone, “GBR-based restoration of a peri-implant defect with an equine flexible cortical bone membrane and heterologous equine bone,” Italian Oral Surgery, vol. 46, pp. 1-8, 2011.
- Porter JA, von Fraunhofer JA, Success or failure of dental implants? A literature review with treatment considerations. Nov-Dec;53(6):423-32; quiz 433, 446.
Tag:
Introduzione
La perdita degli elementi dentali comporta un riassorbimento osseo che, a seconda della zona, può essere vestibolare o linguo-palatale....
La riabilitazione del mascellare posteriore atrofico spesso richiede l’esecuzione di un rialzo di seno mascellare che, nei casi ove l’atrofia sia ...
La chirurgia rigenerativa ossea si occupa da più di vent’anni della soluzione delle atrofie ossee conseguenti alla perdita degli elementi dentali. Molte ...
L’integrazione delle protesi supportate da impianti con i tessuti duri e molli ne misura il successo in termini di funzione, salute ed estetica1.
SILVER SPRING, Md., USA – La Food and Drug Administration (FDA) degli Stati Uniti ha finalizzato le linee guida sugli studi su animali per i materiali da ...
Una paziente di 65 anni si presentò alla nostra attenzione, riferita dal dentista curante, per risolvere il suo edentulismo posteriore bilaterale. ...
La preservazione della cresta alveolare riveste un ruolo fondamentale nel mantenimento della struttura ossea dopo l’estrazione dentaria, garantendo ...
Lo scopo di questo studio è quello di valutare l’efficacia di una membrana in pericardio e di granuli ossei cortico-spongiosi a collagene preservato, ...
SILVER SPRING - La Food and Drug Administration aggiorna le raccomandazioni circa l'uso di sostituti per innesto osseo contenenti proteine ricombinanti o ...
Nel mese di ottobre 2022 si presenta alla nostra osservazione R.E., donna, 50 anni, fumatrice di circa 10 sigarette al giorno, in apparente stato di buona ...
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc
Live webinar
gio. 11 giugno 2026
1:00 (CET) Rome
Live webinar
gio. 11 giugno 2026
19:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East

















































To post a reply please login or register