Dopo la prima visita si propone al paziente un protocollo di trattamento. Come lo schema illustra (Fig. 1), previa diagnosi, se si decide di passare subito alla chirurgia, nel caso si opti per un intervento con tecniche rigenerative, in un settore ad alta valenza estetica, la sola zona dell’intervento non verrà sottoposta a strumentazione, viceversa si esegue l’igiene professionale, secondo necessità, in tutte le altre aree della cavità orale.
In tutti gli altri casi, che sono nettamente prevalenti, si propone al paziente di iniziare la terapia causale, che comprende la motivazione del paziente e la strumentazione parodontale non chirurgica, e che si può articolare in un numero variabile di sedute, a seconda delle necessità individuali: da un minimo di due sedute a un massimo di quattro.
È bene sottolineare alcuni punti.
- La strumentazione parodontale non chirurgica può essere effettuata secondo molteplici e differenti protocolli. Non esiste un protocollo ideale per la preparazione iniziale, sarà quindi l’operatore a valutare sia le condizioni cliniche, sia l’aspetto psicologico del paziente, per poi decidere le modalità di trattamento più consone e personalizzate rispetto alle esigenze individuali.
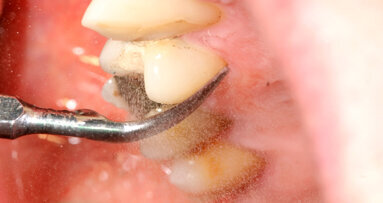
- Indipendentemente dal protocollo adottato, è essenziale che la strumentazione parodontale non chirurgica cerchi di rimuovere tutto ciò che è estraneo al dente (Biofilm microbico, tartaro, discromie) e al contempo rispetti la sostanza biologica.
In altre parole, l’obiettivo principale è rimuovere il fattore eziologico, che provoca l’infiammazione, nel modo più efficace e consono alla manualità e alle conoscenze tecniche dell’operatore, pur rispettando esigenze, anche di logica organizzativa, espresse dal paziente. Non si tratta cioè di uno schema rigido cui attenersi, i protocolli possono e devono essere personalizzati e conseguentemente modificati. Se possibile si consiglia di cominciare e completare la fase non chirurgica iniziale (i tre appuntamenti di un’ora ciascuno) entro la prima settimana1, proprio perché una volta individuata la patologia e la sua causa eziologica, rimuovere efficacemente quest’ultima consente di accelerare i processi di guarigione, migliorando probabilmente l’esito del trattamento. I progressi nel campo delle conoscenze di microbiologia parodontale, associati alle migliorie tecnologiche, possono aiutarci sia a capire l’esatta natura delle infezioni parodontali, sia a eseguire un trattamento nel modo più efficace e rapido possibile2. In occasione di ogni appuntamento viene sottoposta a strumentazione parodontale non chirurgica l’intera cavità orale. Ovviamente, la prima seduta sarà dedicata alla strumentazione sopra-gengivale, utilizzando prevalentemente strumenti a ultrasuoni in caso di abbondanti depositi; l’utilizzo del laser deve precedere la strumentazione sotto-gengivale, se si ravvedono indicazioni al suo utilizzo.
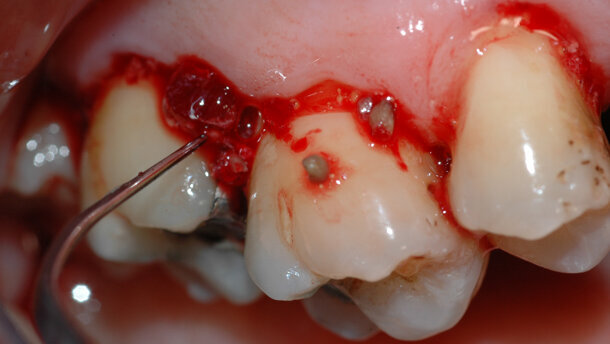
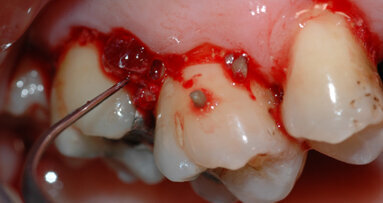
È molto importante strumentare ogni volta tutta la cavità orale, al meglio delle nostre possibilità; com’è naturale, non sarà verosimile rimuovere in maniera completa il tartaro sotto-gengivale, soprattutto in occasione del primo appuntamento, viceversa è possibile ridurre i depositi in maniera significativa. È comunque inevitabile lasciare depositi residui, ma questi dovranno essere distribuiti un po’ “a macchia di leopardo”. Importante evitare l’errore di strumentare soltanto i primi millimetri sotto la gengiva, facilmente raggiungibili; ancora peggio, illudersi di strumentare i soli depositi sopra gengivali. Questo provocherebbe il rischio di un episodio acuto, successivo alla seduta di strumentazione parodontale non chirurgica, definito come “effetto polsino”3.
Il protocollo di trattamento descritto nei casi illustrati in questo articolo, prevede tre sedute di un’ora ciascuna programmate nell’arco di circa una settimana.
A prescindere dal tipo di protocollo scelto, la terapia causale deve prevedere alcune strategie essenziali. che si possono compendiare nel:
1. saper motivare il paziente all’igiene orale domiciliare e a un programma personalizzato di richiami periodici;
2. saper eseguire una corretta strumentazione parodontale non chirurgica, pietra miliare della terapia parodontale.
embedImagecenter("Imagecenter_2_1177",1177,"small");
L’efficacia del trattamento parodontale non chirurgico, e chirurgico, è legata sia alla tecnica e alla manualità dell’operatore, ma anche alla selezione di strumenti congrui, e soprattutto, al grado di motivazione del paziente nel seguire i consigli ricevuti per la propria igiene domiciliare. Questi concetti sono ben noti a tutti i clinici, pur tuttavia in qualità di educatori del paziente, è opportuno chiedersi se facciamo abbastanza, cioè se svolgiamo l’attività di motivazione in maniera sufficiente e idonea per ottenere un paziente integralmente compliante. Nella letteratura odontoiatrica, sono particolarmente numerosi gli studi che hanno da sempre affrontato e confrontato vari tipi di protocolli per determinare quale fosse la condotta clinica migliore.
La scuola belga ha introdotto protocolli più accelerati, che prevedono 2 appuntamenti di 2 ore ciascuno entro 24 ore, con o senza aggiunta di antimicrobici (principalmente clorexidina), per evitare la reinfezione dei siti trattati, durante la fase di guarigione, da parte di siti residui non trattati o da batteri provenienti da altre zone del cavo orale4. I patogeni parodontali, infatti, risiedono nei siti intraorali come la lingua, le mucose, la saliva, le tonsille, altri invece nelle tasche parodontali, la traslocazione quindi può avvenire tra i vari siti o tra individui diversi5,6. Durante la terapia meccanica, una tasca già trattata potrebbe essere reinfettata da patogeni parodontali che colonizzano altre tasche non trattate o siti extradentali.
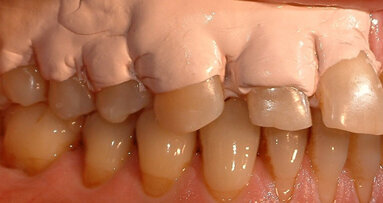
La rivalutazione è eseguita dopo pochi mesi dalla terapia parodontale per dare ai tessuti gengivali un adeguato tempo di guarigione7.
La scuola svedese, più recentemente, ha proposto un protocollo, che si potrebbe definire: “ultrashort”, in quanto suggerisce il trattamento in un unico appuntamento di almeno 2 ore8,9. Tale protocollo di trattamento prevede: un primo appuntamento (tempo 0) in cui vengono raccolti i parametri parodontali biometrici (BoP, PI, PD, CAL), durante il quale si esegue motivazione/istruzione personalizzata e strumentazione parodontale non chirurgica sopra- e sotto-gengivale. È consigliato dopo un mese richiamare i pazienti, per una visita di controllo, allo scopo di valutare la performance di igiene domiciliare ed eventualmente rinforzare la motivazione secondo necessità. Dopo 2 mesi dall’ultima e/o unica seduta di strumentazione, si procede alla rivalutazione mediante raccolta degli indici parodontali (BoP, PI, PD, CAL). Le variazioni dei parametri parodontali biometrici sono generalmente analoghe ai valori riscontrabili in letteratura in seguito a strumentazione con protocolli più tradizionali10,11. Significativa la riduzione di sanguinamento al sondaggio (BoP) nel protocollo accelerato. Il BoP è un marker di infiammazione con un alto valore prognostico. Le indicazioni a questo protocollo sono tutte le forme di infezione parodontale con noxa patogena microbica, soprattutto nel caso in cui sia necessaria la premedicazione antibiotica, evitando al paziente somministrazioni multiple di farmaci. Resta comunque indicato l’utilizzo sia della strumentazione ultrasonica che di quella manuale per adeguarsi alla celerità dei tempi operativi.
Protocolli particolarmente accelerati non sono comunque adatti a tutti i pazienti: risultano controindicati in caso di pazienti particolarmente ansiosi o traumatizzati da precedenti esperienze odontoiatriche.
Bibliografia
1. Herrera D, Alonso B, León R, Roldán S, Sanz M., Antimicrobial therapy in periodontitis: the use of systemic antimicrobials against the subgingival biofilm. J Clin Periodontol. 2008 Sep;35(8 Suppl):45-66.
2. Hujoel P.P., Cunha-Cruz J., Loesche W.L. & Robertson P.B., Personal oral hygiene and chronic periodontitis: a systematic review, Perio 2000,vol 37, 2005: 29-47.
3. Dello Russo N.M. The post-Prophylaxis Periodontal Abscess: Etiology and Treatment, Int.J.Perio Restor. Dent. 1985; 1: 29-38.
4. Koshy G, Corbet EF, Ishikawa I. A full-mouth disinfection approach to nonsurgical periodontal therapy-prevention of reinfection from bacterial reservoirs Periodont.2000; 2004 36: 166-178.
5. Greenstein G., Periodontal response to mechanical non-surgical therapy: A review. J Periodontol 1992; 63:118-130.
6. Quirynen M, Vogels R, Pauwels M, Haffajee AD, Socransky SS, Uzel NG, et al. Initial subgingival colonization of "pristine" pockets. J Dent Res. 2005;84(4):340-4.
7. Quirynen M, Bollen CM, Vandekerckhove BN, Dekeyser C, Papaioannou W, Eyssen H., Full- vs. partial-mouth disinfection in the treatment of periodontal infections: short-term clinical and microbiological observations. J Dent Res. 1995 Aug;74(8):1459-67.
L'articolo è stato pubblicato sul numero 4 di Dental Tribune Italy 2014.
Dopo la prima visita si propone al paziente un protocollo di trattamento. Come lo schema illustra (Fig. 1), previa diagnosi, se si decide di passare subito ...
La strumentazione parodontale non chirurgica è necessaria come trattamento iniziale, e come terapia di mantenimento, di qualsiasi patologia ...
Introduzione
La parodontite è una malattia infettiva caratterizzata dalla perdita di strutture di supporto del dente quali il tessuto connettivo e ...
I più recenti dati epidemiologici confermano la parodontite come una delle principali patologie croniche del cavo orale, con una prevalenza stimata di ...
Barcellona. Ricercatori spagnoli hanno trovato un’ulteriore prova della connessione fra parodontite e diabete di Tipo 2. In un recente studio hanno ...
Come migliorare i fattori predittivi per gestire in maniera corretta i tessuti parodontali coinvolti nelle chirurgie odontostomatologiche.
Le malattie parodontali possono causare gravi invalidità quali la perdita o la riduzione della funzionalità dell’apparato ...
Sono un’igienista dentale e lavoro nell’ambito della prevenzione orale fin dagli anni ‘80. Mi occupo anche di formazione e organizzo corsi rivolti ai ...
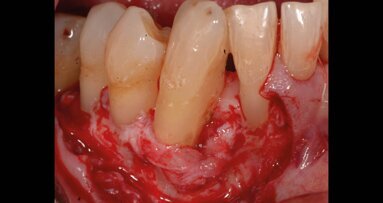
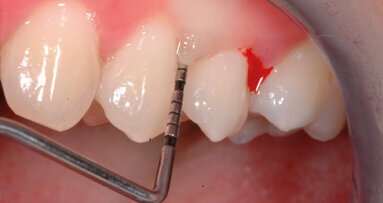
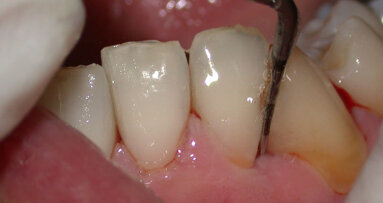
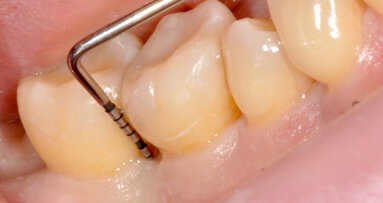
Paziente di sesso femminile, 30 anni, non fumatrice, con anamnesi sistemica silente, assenza di allergie a farmaci e sostanze alimentari, familiarità ...
La parodontite è la prima causa di perdita di denti nella popolazione adulta nei Paesi industrializzati e presenta molteplici ripercussioni sulle ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East

















































To post a reply please login or register