L’utilizzo di impianti osteointegrati per supportare protesi di tipo fisso rappresenta un trattamento ampiamente documentato ormai da decenni1-3.
In alcuni casi, tuttavia, la presenza di atrofie ossee di varia gravità a carico dei processi alveolari mascellari e mandibolari controindica o rende impossibile l’inserimento di impianti endossei4.
_Introduzione
Allo scopo di correggere tali atrofie, varie tecniche chirurgiche sono state descritte in letteratura, quali ad esempio il prelievo e l’innesto di osso autologo in blocchi5, 6, le tecniche di espansione ossea (o “split-crest”)7 e la Rigenerazione Ossea Guidata (G.B.R.)8. L’approccio chirurgico maggiormente diffuso e documentato è rappresentato dalla Rigenerazione Ossea Guidata, con percentuali di successo comprese tra 92% e 100%9-11. In particolare, la Rigenerazione Ossea Guidata (G.B.R.) con uso di membrane di tipo non riassorbibile in PTFE è universalmente considerata come l’intervento di elezione per la terapia di atrofie ossee di tipo orizzontale, verticale o combinato12.
Il presupposto biologico fondamentale della G.B.R. risiede nel mantenimento di uno spazio fisico al di sotto della membrana allo scopo di stabilizzare il coagulo e di favorire la creazione di un comparto che rimanga separato dagli stipiti cellulari indesiderati (tessuto connettivo e cellule epiteliali) all’interno del quale possano svolgersi indisturbate tutte le fasi della rigenerazione ossea13, 14.
Per questo scopo è generalmente consigliato l’impiego di membrane in PTFE dotate di un’armatura di rinforzo in titanio o, in alternativa, membrane in PTFE non rinforzate associate a innesto di un biomateriale di origine eterologa o autologa15.
Relativamente al protocollo chirurgico, va specificato che per minimizzare il rischio di complicanze postoperatorie si rendono necessari alcuni accorgimenti tecnici mirati ad ottenere un’adeguata mobilizzazione dei lembi; per lo stesso motivo, particolare attenzione deve essere posta al momento della sutura, che ha l’obiettivo di raggiungere e mantenere una chiusura stabile della ferita chirurgica allo scopo di garantire una guarigione per prima intenzione16, 17.
Per ottimizzare la predicibilità del risultato finale, altrettanto importanti sono la fase diagnostica e la fase di pianificazione pre-chirurgica, tradizionalmente espletate avvalendosi di indagini radiografiche bidimensionali di 1° livello e di procedure di laboratorio quali l’esecuzione di una ceratura diagnostica degli elementi dentari da sostituire e il confezionamento di dime chirurgiche; in alternativa a tali procedure è oggi possibile utilizzare software dedicati di imaging tridimensionale.
Il presente lavoro descrive un caso clinico di atrofia ossea combinata risolto con inserimento di impianti osteointegrati associato a contestuale Rigenerazione Ossea Guidata (G.B.R.) con membrane non riassorbibili in PTFE la cui fase di diagnosi e pianificazione digitale pre-chirurgica è stata interamente realizzata mediante un software per ricostruzione tridimensionale.
_Materiali e metodi
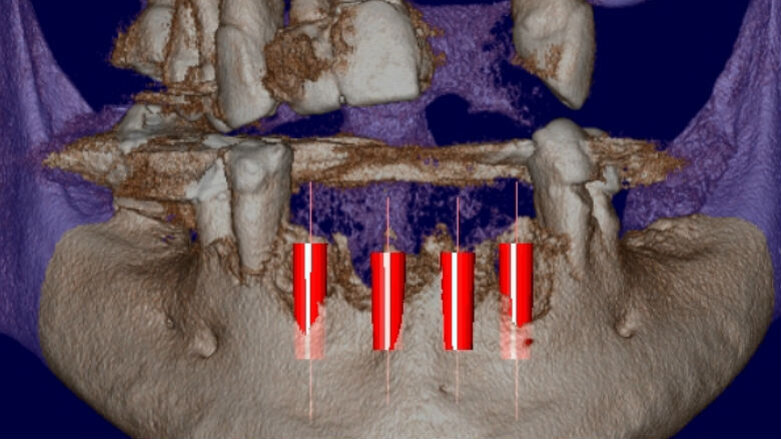
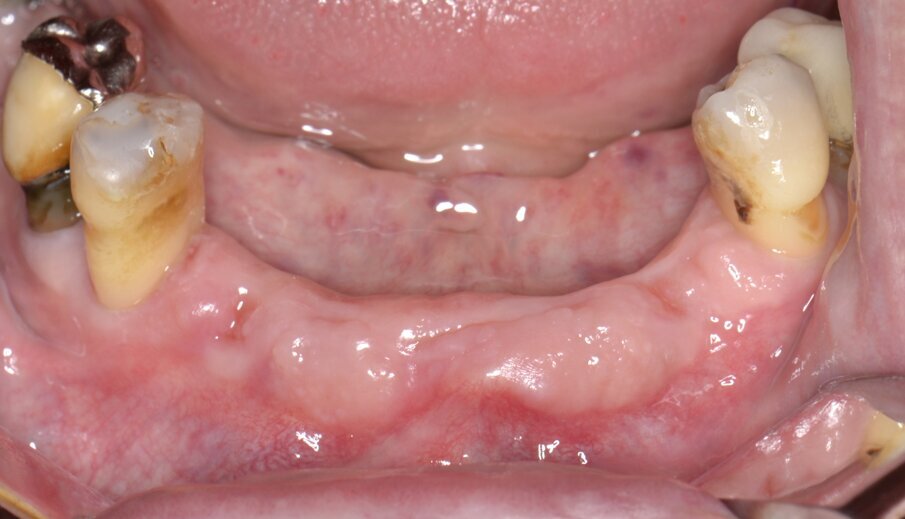
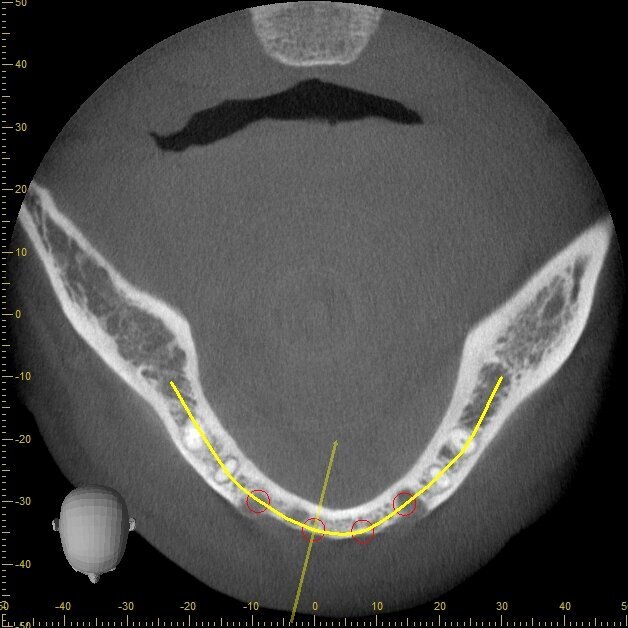
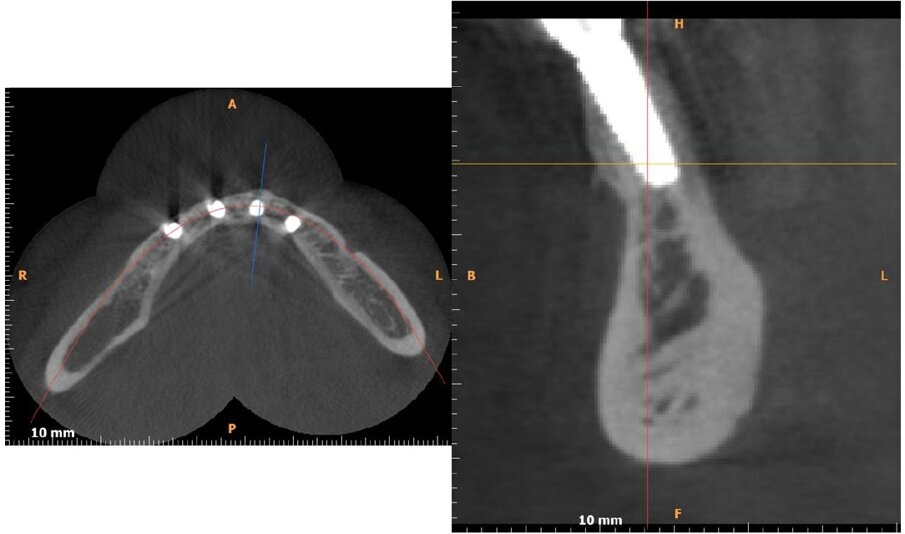
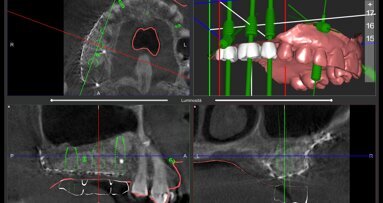
Viene presentato il caso di un paziente (maschio, 57 anni) inquadrato nosologicamente come ASA 1 e riferito alla nostra osservazione per la riabilitazione implantoprotesica di un’area edentula in mandibola anteriore (Fig. 1). Le indagini radiografiche di 1° e 2° livello (ortopantomografia e CBCT) evidenziano una marcata atrofia ossea di tipo combinato (classificabile come grado 3 sec. Seibert) che controindica l’inserimento di impianti osteointegrati (Fig. 2). Considerato il notevole riassorbimento della cresta ossea, per ridurre il rischio di incidenti intraoperatori e poter pianificare al meglio l’intervento chirurgico, viene simulato il posizionamento di 4 impianti Resista IA3413 (Resista, Via F.lli Di Dio, 68 – Omegna, VCO) tramite il software per ricostruzione tridimensionale Real Guide Ver. 5.0 (3Diemme, Como).
Gli impianti vengono presi dalla libreria Resista presente sul software Real Guide Ver. 5.0 (3Diemme, Como) e posizionati con la corretta angolazione e profondità nella cresta atrofica da riabilitare: la ricostruzione tridimensionale prevede una parziale esposizione delle fixtures (Figg. 3, 4). In base ai dati assunti dalla simulazione, viene quindi programmato un intervento di Rigenerazione Ossea Guidata (G.B.R.) con membrane di tipo non riassorbibile in PTFE associata a un innesto di tipo composito (costituito da particolato osseo autologo in chips miscelato a un biomateriale di origine eterologa) e al contemporaneo inserimento di 4 impianti osteointegrati. La profilassi antibiotica è iniziata un’ora prima dell’intervento (amoxicillina/acido clavulanico, Augmentin, Glaxo-SmithKline, Verona, Italia, 2 g 1 ora prima della chirurgia e poi 1 g ogni 12 ore per 6 giorni).
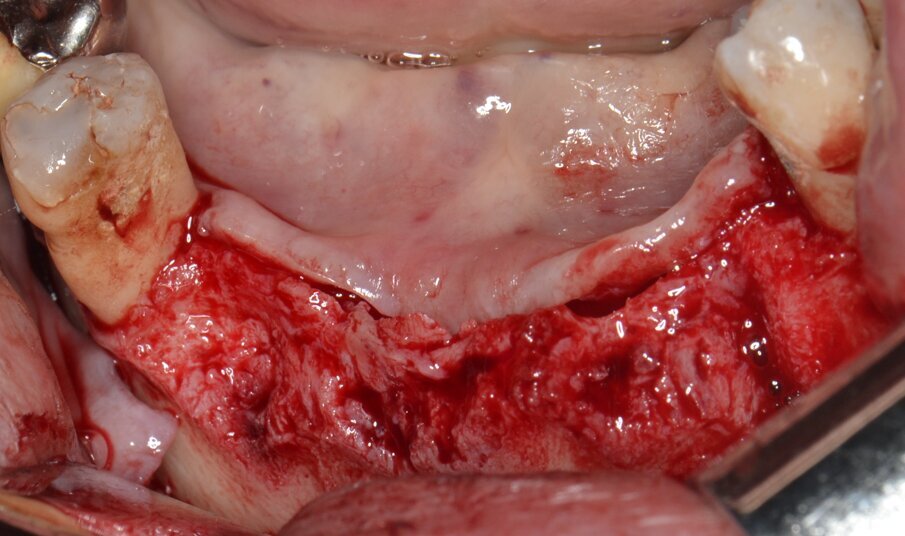
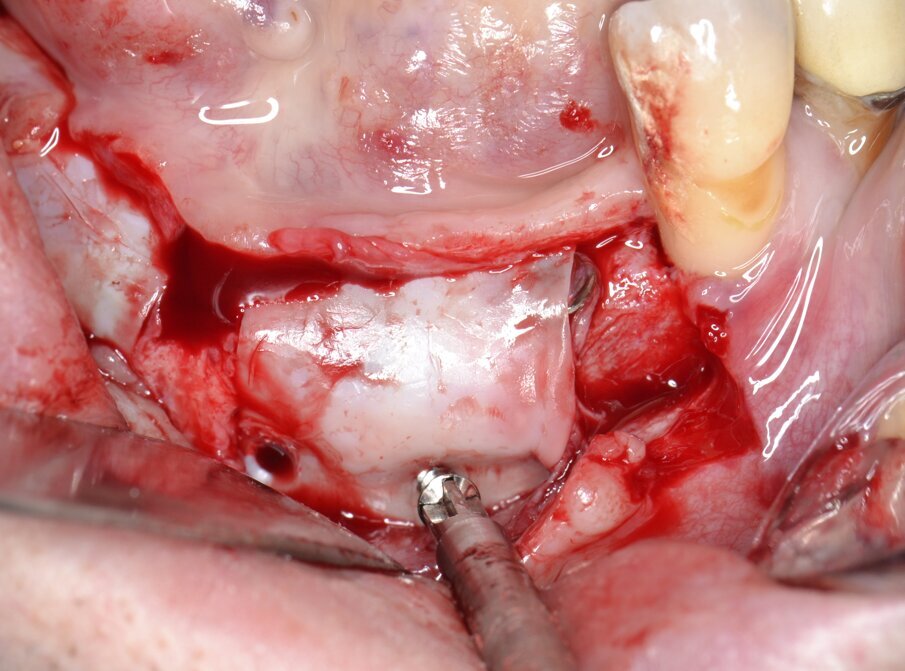
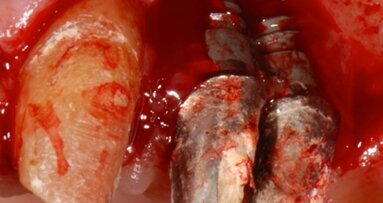
Immediatamente prima della seduta operatoria al paziente sono stati fatti eseguire sciacqui con clorexidina digluconato 0,2% (Corsodyl, Glaxo-SmithKline, Verona, Italia) da proseguire per due settimane dopo l’intervento in ragione di 1 sciacquo ogni 8 ore. Per la terapia antalgica è stato prescritto naprossene sodico 500 mg (Naprosyn 500 granulato, Recordati, Milano, Italia) da assumersi 1 ora prima della seduta operatoria e da proseguire secondo necessità, in quantità non superiore ad una bustina ogni otto ore per sette giorni. Dopo analgesia locale ottenuta per infiltrazione di articaina cloridrato 40 mg con epinefrina 1:100.000 viene sollevato un lembo trapezoidale a tutto spessore per esporre il segmento osseo interessato che evidenzia una forte atrofia di tipo combinato (Fig. 5).
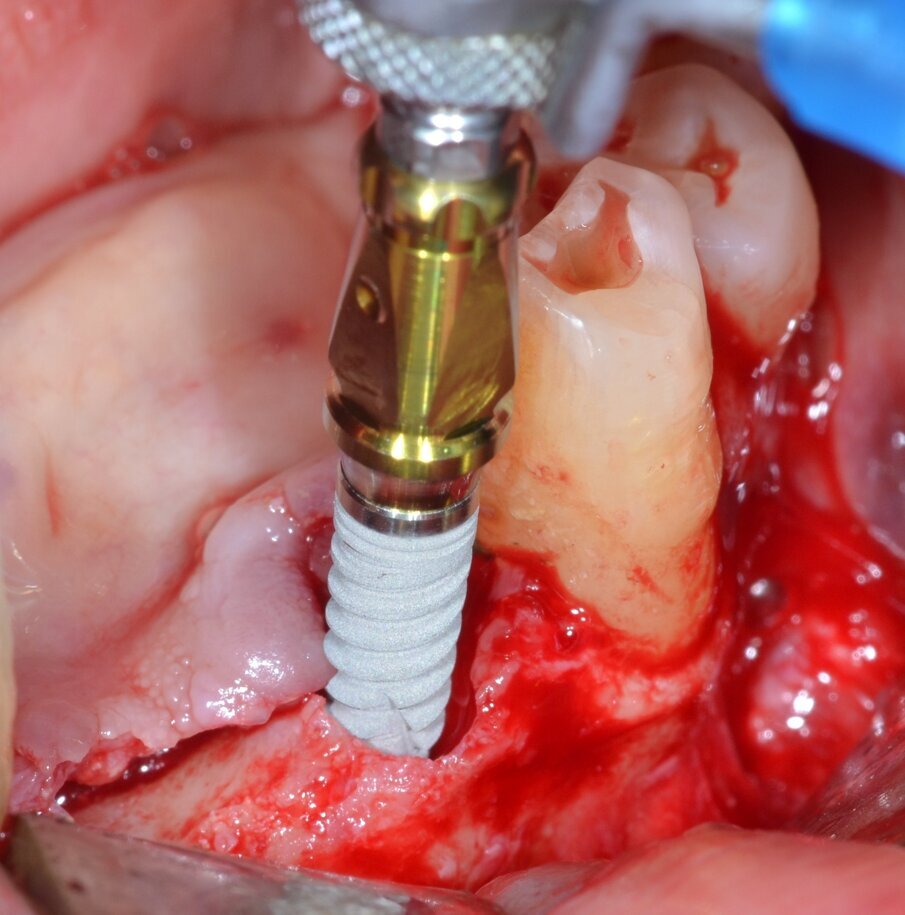
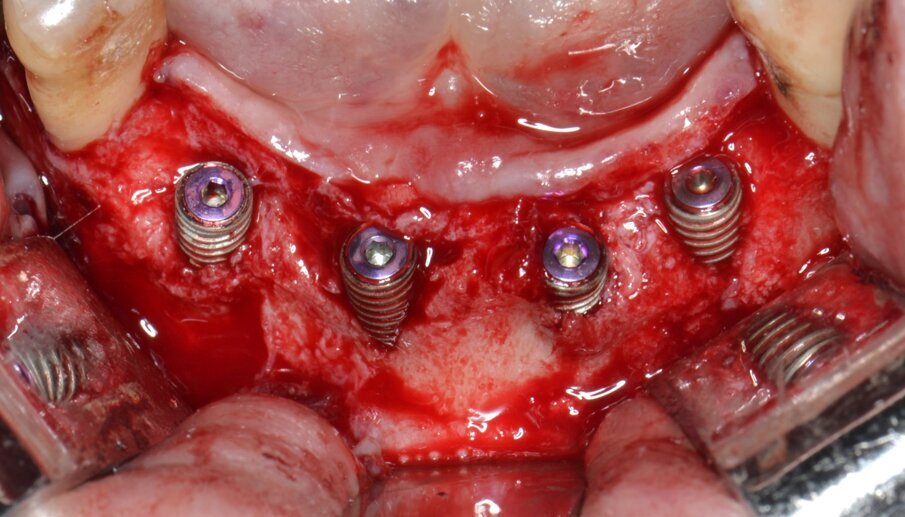
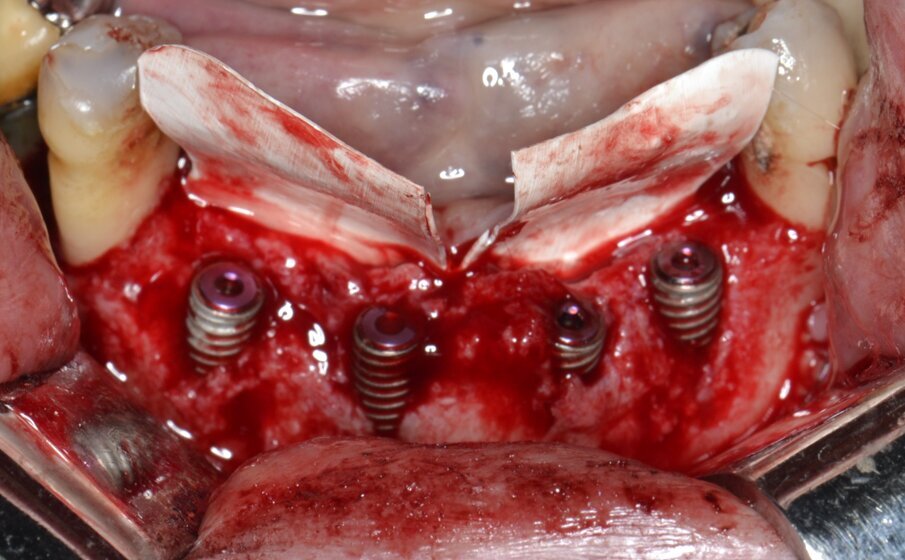
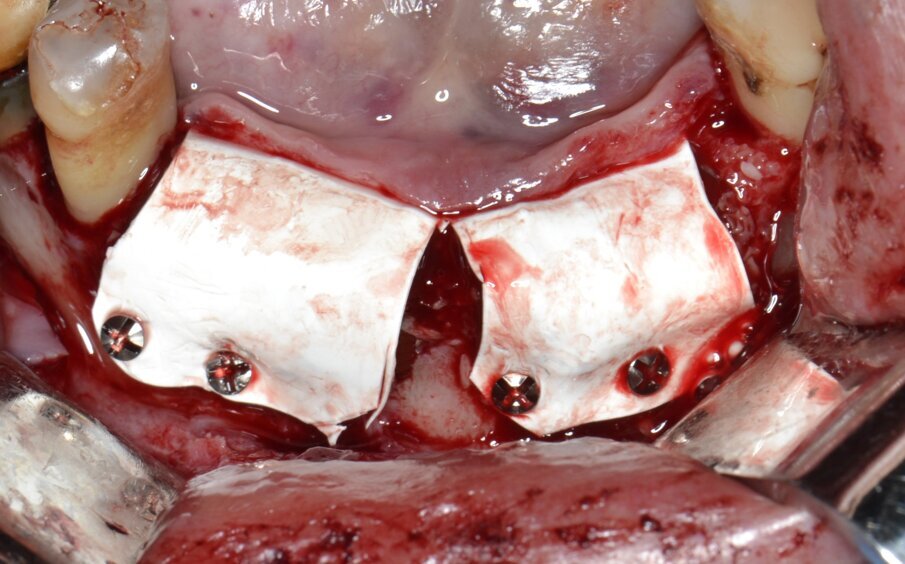
Sulla scorta dei dati ottenuti dalla simulazione effettuata con software Real Guide Ver. 5.0 (3Diemme, Como) si procede all’inserimento di quattro impianti endossei misura 3,5x13 mm. Resista IA3413 (Resista, Via F.lli Di Dio, 68 – Omegna, VCO) allo scopo di ottimizzare la stabilità primaria nel tessuto osseo residuo: come previsto dalla pianificazione pre-chirurgica, un’ampia porzione di superficie implantare rimane esposta (Figg. 6, 7). Due membrane di tipo non riassorbibile in PTFE misura 25x30 mm. MED2530 Medipac (Resista, Via F.lli Di Dio, 68 – Omegna, VCO) vengono allocate sull’aspetto orale della cresta atrofica e fissate saldamente alla corticale linguale mediante viti da osteosintesi autoperforanti VOS da 6 mm di lunghezza (Resista, Via F.lli Di Dio, 68 – Omegna, VCO) (Fig. 8).
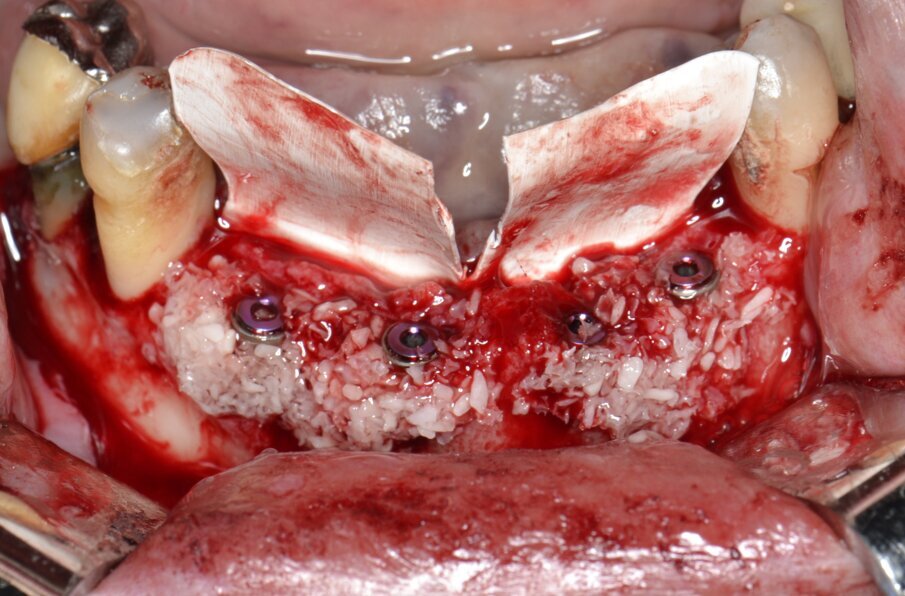
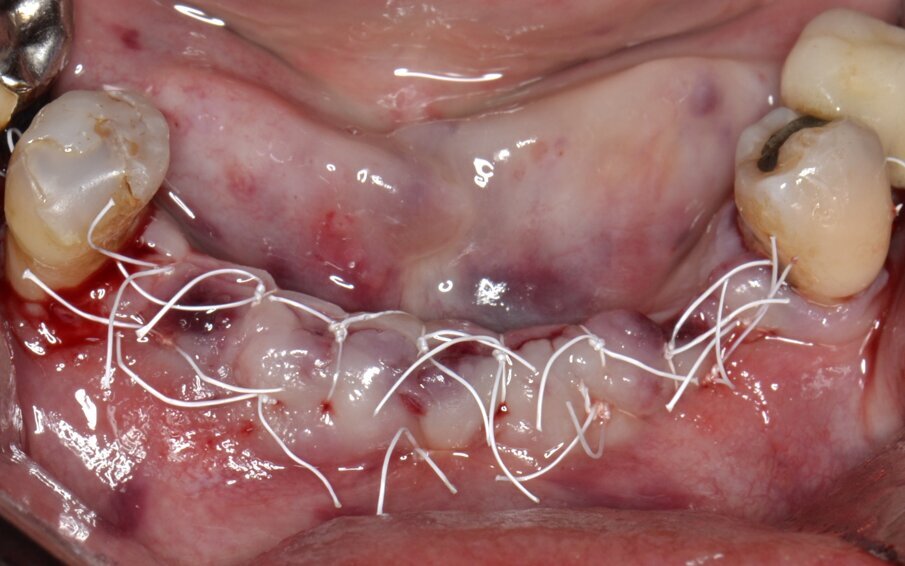
Un innesto composito (realizzato miscelando osso autologo in chips raccolto mediante un bone shaver e un biomateriale di origine eterologa) viene posizionato al di sotto della membrana non riassorbibile in PTFE e intorno ai corpi implantari (Fig. 9). La membrana viene riflessa sull’aspetto buccale del segmento edentulo a protezione dell’innesto e fissata stabilmente con viti da osteosintesi autoperforanti VOS da 6 mm di lunghezza (Resista, Via F.lli Di Dio, 68 – Omegna, VCO) (Fig. 10). L’ultimo tempo operatorio prevede l’esecuzione di una doppia linea di una sutura con filo in PTFE 4/0 Profimed (Resista, Via F.lli Di Dio, 68 – Omegna, VCO) (Fig. 11). Al termine di un adeguato periodo di guarigione si procede al rientro chirurgico e alla rimozione dei mezzi di sintesi e delle membrane non riassorbibili in PTFE (Fig. 12).
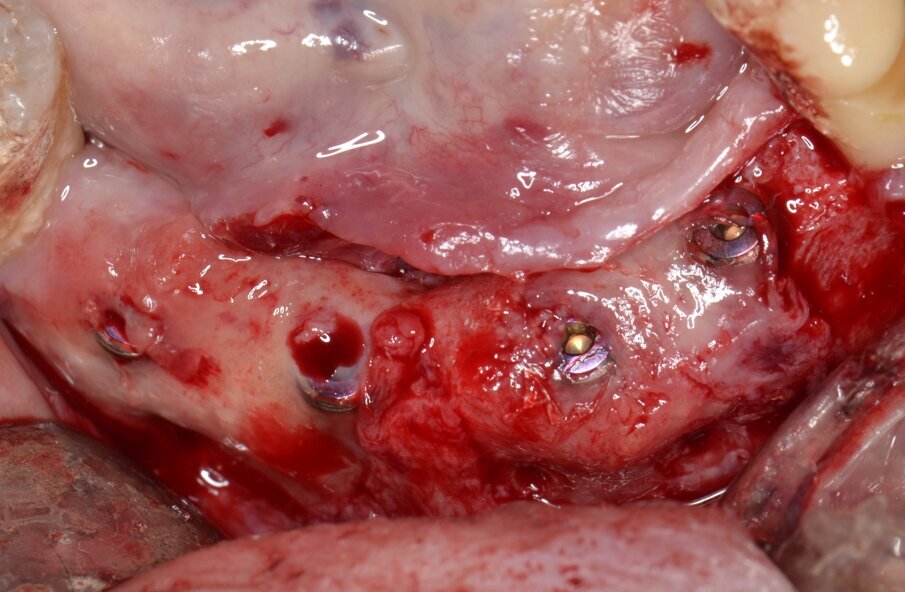
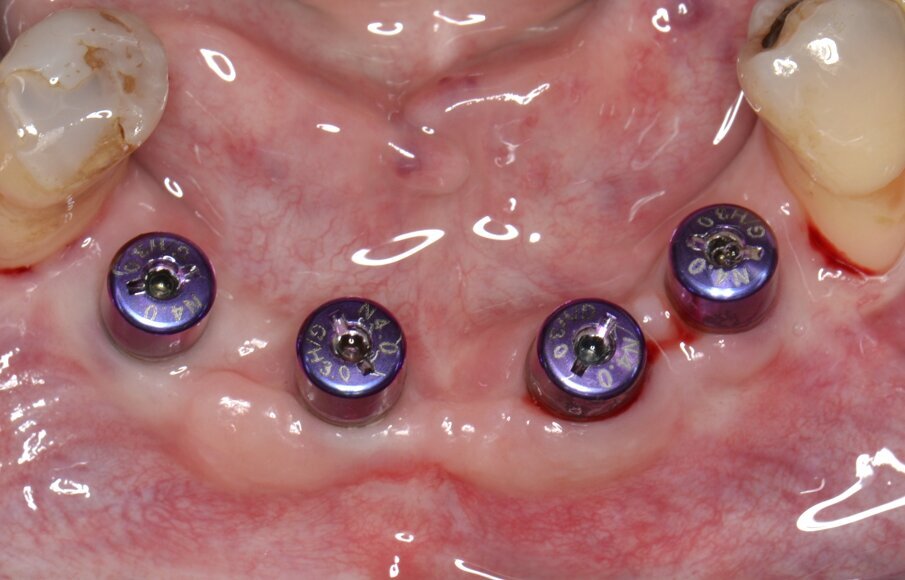
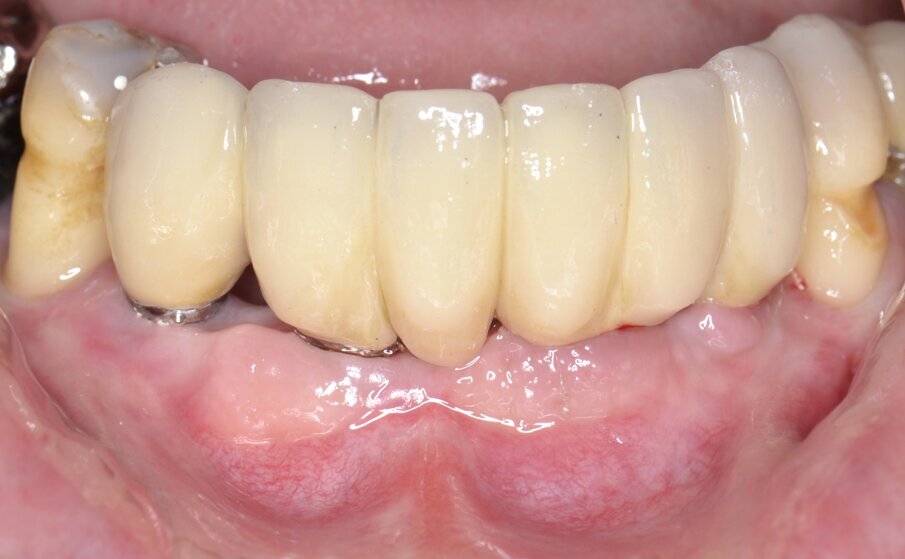
Al momento della riapertura, l’immagine intraoperatoria rivela una sostanziale risoluzione dei difetti peri-implantari con abbondante rigenerazione di tessuto neoformato che, in alcuni siti, arriva a coprire la testa dell’impianto endosseo (Fig. 13). Dopo aver condizionato in modo appropriato i tessuti molli mediante viti di guarigione (Fig. 13) una protesi definitiva di tipo fisso in metallo-ceramica viene cementata sugli abutments implantari (Fig. 14). Il controllo radiografico eseguito in occasione del follow-up a 12 mesi rivela un mantenimento ottimale dei volumi ossei rigenerati e un’evidente corticalizzazione del tessuto osseo peri-implantare (Fig. 15).
Fig. 1 - Immagine preoperatoria dell’area edentula.
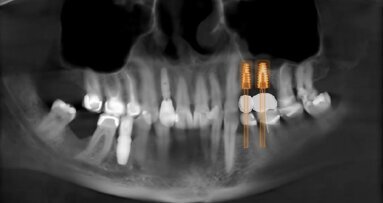
Fig. 2 - Ricostruzione preoperatoria di tipo Panorex che evidenzia un difetto osseo di tipo combinato in mandibola
Fig. 3 - Esame CBCT preoperatorio che evidenzia l’anatomia ossea residua.
Fig. 4 - Simulazione preimplantare che evidenzia la limitata disponibilità ossea in senso verticale e orizzontale.
Fig. 5 - Scheletrizzazione dell’area edentula.
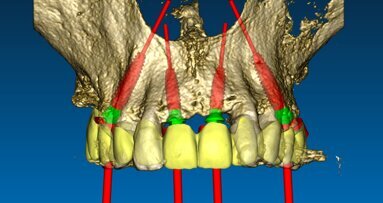
Fig. 6 - La macrogeometria dell’impianto (Resista IA3413) permette la stabilizzazione dell’impianto anche in creste ossee fortemente atrofiche.
Fig. 7 - Inserimento di 4 impianti endossei: una consistente porzione della superficie attiva rimane esposta.
Fig. 8 - Posizionamento e fissazione di due membrane non riassorbibili in PTFE sul versante orale.
Fig. 9 - Un innesto composto da osso autologo in chips e biomateriale di origine eterologa viene posizionato intorno agli impianti.
Fig. 10 - La membrana in PTFE viene correttamente allocata e fissata sul versante buccale.
Fig. 11 - Sutura in doppia linea con filo in PTFE 4/0.
Fig. 12 - Al termine di un adeguato periodo di guarigione la membrana in PTFE viene rimossa.
Fig. 13 - Si evidenzia una consistente quota di tessuto neorigenerato e la completa risoluzione dei difetti peri-implantari.
Fig. 14 - Gestione dei tessuti molli peri-implantari e condizionamento dei tragitti transmucosi.
Fig. 15 - Protesi definitiva in metallo-ceramica.
Fig. 16 - Follow-up a 12 mesi: l’esame CBCT postoperatorio dimostra la presenza di tessuto osseo corticalizzato in corrispondenza degli impianti.
_Discussione
La Rigenerazione Ossea Guidata (G.B.R.) con l’impiego di membrane non riassorbibili è la terapia chirurgica elettiva per la risoluzione di atrofie ossee di tipo verticale o combinato e ha dimostrato negli anni risultati più che soddisfacenti sia dal punto di vista clinico che istologico. Dal punto di vista procedurale, è opportuno ricordare come tale procedura chirurgica esiga la perfetta esecuzione di ciascun tempo operatorio allo scopo di evitare complicanze di vario genere.
Il primo e più importante passo dell’iter terapeutico risiede senza dubbio nella fase diagnostica, allo scopo di pre-visualizzare tridimensionalmente l’anatomia della cresta edentula atrofica da riabilitare18. Questo consente al clinico di individuare e illustrare al paziente in modo facile e comprensibile eventuali fattori di criticità che potrebbero complicare il piano di trattamento: è evidente come tale possibilità rivesta un’importanza cardinale nel processo informativo e motivazionale che esita, in ultima analisi, nell’accettazione della terapia chirurgica da parte del paziente stesso.
Completata la fase diagnostica, di fondamentale importanza è la possibilità di poter pianificare preoperatoriamente sia il corretto posizionamento degli impianti che la simulazione dei difetti ossei eventualmente presenti allo scopo di valutare i parametri protesici che consentiranno di scegliere il tipo di riabilitazione implanto-supportata ideale, oltre che a selezionare e programmare la tecnica chirurgica di elezione con largo anticipo rispetto alla seduta operatoria19, 20.
Dal punto di vista chirurgico, va inoltre osservato come in presenza di atrofie ossee particolarmente severe, la scelta di una macro e microgeometria implantare ideale risulta essenziale per incrementare la predicibilità del risultato finale: nel caso clinico presentato, la scelta è caduta su impianti caratterizzati da una spira fortemente aggressiva allo scopo di ottimizzare la stabilità primaria anche in condizioni di scarso supporto osseo residuo e da una superficie trattata di tipo DAE Micro e Nano rugosa per favorire i processi rigenerativi, soprattutto per quanto riguarda l’ampia porzione di superficie implantare esposta.
Risulta evidente come, rispetto al passato, quando la programmazione di una riabilitazione implantare era effettuata esclusivamente per mezzo di indagini radiografiche di 1° livello quali, ad esempio, l’esame ortopantomografico (OPT) o le radiografie endorali, questo compito sia oggi decisamente più semplice, accurato grazie all’impiego di software di imaging tridimensionale espressamente dedicati21.
Un ulteriore vantaggio di questo tipo di approccio risiede nel suo impatto comunicativo nei confronti del paziente: la possibilità di pre-visualizzare la condizione anatomica di partenza e simulare il corretto posizionamento degli impianti permette di trasmettere efficacemente al paziente stesso ogni fase dell’iter terapeutico in maniera comprensibile e immediata.
Nel caso clinico presentato, la simulazione dell’inserimento implantare mediante un programma di diagnosi e progettazione tridimensionale lasciava emergere la presenza di una rilevante atrofia ossea peri-implantare: il poter rilevare e trasmettere tempestivamente questa condizione ha consentito di informare e motivare il paziente oltre che di pianificare al meglio l’intervento di Rigenerazione Ossea Guidata (G.B.R.) con membrane di tipo non riassorbibile in PTFE.
Va infine osservato come il clinico, posto di fronte a queste nuove possibilità, debba in ogni caso imperativamente considerare il rapporto tra il numero di informazioni acquisite, vantaggi nella comunicazione al paziente, aumento dei costi e rischio biologico; è pertanto auspicabile, da parte del professionista, il mantenimento di un atteggiamento rigorosamente critico sulla reale necessità di prescrivere un esame aggiuntivo e sul rapporto costi-benefici dello stesso22.
_Conclusioni
L’integrazione tra le procedure di Rigenerazione Ossea Guidata (G.B.R.) e la possibilità di diagnosi e pianificazione pre-chirurgica offerta dagli attuali software per ricostruzione tridimensionale permette di ottenere risultati estremamente predicibili e facilita notevolmente la possibilità di visualizzare, prevedere e discutere con il paziente eventuali criticità presenti all’interno del piano di trattamento; inoltre, dal punto di vista chirurgico, la scelta ragionata di impianti caratterizzati da una macro e microgeometria adeguata, risulta essenziale per migliorare la predicibilità del risultato finale.
_bibliografia
- Brånemark P I., Adell R., Breine U., Hansson B O., Lindström J., Ohlsson A.. Intraosseous anchorage of dental prosthesis. I. Experimental studies . Scand J Plast Reconstr Surg 1969;3:81–100.
- Branemark P., Zarb G A., Albreksson T.. Tissue-Integrated Prostheses: osteointegration in clinical dentistry. Chicago: Quintessence;1985:199-210.
- Adell R., Lekholm U., Rockler B., Branemark P –I.. A 15 year study of osteointegrated implants in the treatment of the edentulous jaw. Int J Oral Surg 1981;10:387–416.
- Seibert JS.. Reconstruction of deformed, partially edentulous ridges, using full thickness onlay grafts. Technique and wound healing. Compend Contin Educ Dent 1983 Sep-Oct;4(5 Pt 1):437-53.
- Tarquini G.. Ricostruzione di atrofie mascellari mediante innesti in blocco di osso autologo a prelievo intraorale. Symposium Odontoiatrico, Anno 3;Numero 3 Ottobre 2012
- Tarquini G.. Terapia delle atrofie mascellari mediante innesti in blocco di osso autologo: descrizione di un caso clinico. Implantologia Implantoprotesi e Digitale (Quintessence Publishing) N° 2/2018: 07-15.
- Tarquini G.. La chirurgia piezoelettrica nella tecnica dello split-crest: indicazioni terapeutiche e presentazione di un caso clinico. Implant Tribune 2011;1:17–18.
- Buser, D., Dula, K., Lang, N.P. & Nyman, S. (1996) Long-term stability of osseointegrated implants in bone regenerated with the membrane technique. Clinical Oral Implants Research 7:174–183.
- Chiapasco M., Zaniboni M., Boisco M.. Augmentation procedures for the rehabilitation of deficient edentulous ridges with oral implants. Clin. Oral Impl. Res. 17 (Suppl. 2), 2006;136–159.
- Buser, D., Ingimarsson, S., Dula, K., Lussi, A., Hirt, H.P. & Belser, U.C. (2002) Long-term stability of osseointegrated implants in augmented bone: a 5-year prospective study in partially edentulous patients. International Journal of Periodontics & Restorative Dentistry 22:108–117.
- Chiapasco, M., Abati, S., Romeo, E. & Vogel, G. (1999) Clinical outcome of autogenous bone blocks or guided bone regeneration with e-PTFE membranes for the reconstruction of narrow edentulous ridges. Clinical Oral Implants Research 10:278–288.
- Tinti C., Parma-Benfenati S., Polizzi G.. Vertical ridge augmentation: What is the limit? Int J Periodontics Restorative Dent 1996;16:220–229.
- Simion M., Dahlin C., Rocchietta I., Stavropoulos A., Sanchez R, Karring T.. Vertical ridge augmentation with guided bone regeneration in association with dental implants: An experimental study in dogs. Clin Oral Implants Res 2007;18:86–94.
- Urban IA., Jovanovic SA., Lozada JL.. Vertical ridge augmentation using guided bone regeneration (GBR) in three clinical scenarios prior to implant placement: A retrospective study of 35 patients 12 to 72 months after loading. Int J Oral Maxillofac Implants 2009;24:502–510.
- Urban I.. Surgical Management of Significant Maxillary Anterior Vertical Ridge Defects. Int J Periodontics Restorative Dent 2016;36:329–337.
- Tarquini G.. Terapia delle atrofie ossee verticali mediante rigenerazione ossea guidata (G.B.R.) con membrane non riassorbibili: descrizione di un caso clinico. Implantologia Implantoprotesi e Digitale (Quintessence Publishing) N° 3/2018: 41-49.
- Tarquini G.. Tecniche di sutura in chirurgia parodontale. Cap. 1. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 61-64.
- Tarquini G.. Diagnosi morfologica dei difetti ossei in chirurgia ossea-resettiva. Cap. 4. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 192-193.
- Verhamme LM., Meijer GJ., Boumans T., Schutyser F., Berge´ SJ., Maal TJ.. A clinically relevant validation method for implant placement after virtual planning. Clin. Oral Impl. Res 24, 2013, 1265–1272.
- Avrampou M., Mericske-Stern R., Blatz MB., Katsoulis J., Virtual implant planning in the edentulous maxilla: criteria for decision-making of prosthesis design. Clin. Oral Impl. Res. 24 (Suppl. A100), 2013, 152–159.
- Guerrero M. E., Noriega J., Reinhilde J.. Preoperative implant planning considering alveolar bone grafting needs and complication prediction using panoramic versus CBCT images. Imaging Science in Dentistry 2014; 44: 213-20.
- Tarquini G.. Diagnosi e valutazione clinica dei difetti ossei. Cap. 3. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 113-116.
L'articolo è stato pubblicato per la prima volta su Cad Cam international magazine of digital dentistry Italian Edition n. 3/19
Tag:
La riabilitazione implantoprotesica in presenza di insufficiente volume osseo richiede la gestione di una condizione compromessa rispettando comunque i ...
La più importante innovazione degli ultimi anni nel campo della rigenerazione ossea guidata (GBR) è rappresentato dalle griglie in titanio CAD/CAM ...
Sabato 14 dicembre si è tenuto a Genova un evento molto particolare, il primo corso “completo” che trattava l’argomento della GBR eseguita con la ...
Il successo di una riabilitazione implantare dipende da una corretta diagnosi che porta alla formulazione di un corretto piano di terapia. La moderna ...
Introduzione
L’elevazione del seno mascellare con approccio laterale è una tecnica chirurgica con molta evidenza nella letteratura scientifica ...
Sempre attenta alle esigenze formative del professionista e pronta a rispondervi con iniziative ed eventi a elevato valore didattico, Zimmer Dental Italy ...
Gli impianti osteointegrati sono a oggi diventati un predicibile e valido metodo per supportare riabilitazioni protesiche, con un elevato tasso di ...
Il dott. Cucchi, un giovane emergente di soli 36 anni ma già avanti. Nella sua relazione al congresso della Digital Dentistry Society ha presentato un caso...
Con l’obiettivo di offrire agli odontoiatri una soluzione per facilitare lo sviluppo della propria attività senza compromettere il risultato ...
Con l’obiettivo di offrire agli odontoiatri una soluzione per facilitare lo sviluppo della propria attività senza compromettere il risultato ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East





















































To post a reply please login or register