Questo articolo descrive un caso di agenesia degli incisivi laterali superiori trattato mediante il posizionamento di impianti a diametro ridotto e con caratteristiche macro e micro–morfologiche atte a favorire il miglior trofismo dei tessuti perimplantari duri e molli.
Introduzione
L’agenesia dentale, cioè la mancata odontogenesi1, rappresenta l’anomalia dello sviluppo dento-facciale a maggiore prevalenza nel genere umano, essendone affetto il 2–10% della popolazione2, 3. Le donne sono maggiormente colpite3, 4, con una prevalenza 1,37 volte superiore rispetto agli uomini5. L’eziologia è multifattoriale: i fattori che concorrono sono sia genetici (l’agenesia dentale non sindromica sembra essere associata ai geni PAX9, MSX1, AXIN2 e EDA)6 che ambientali (tra cui traumi, infezioni, chemioterapie e radioterapie)7 e possono agire sinergicamente nel corso dello sviluppo dentale3, 4. L’ipodonzia rappresenta la forma di agenesia dentale a maggiore prevalenza8, usualmente a carico dei secondi premolari inferiori e degli incisivi laterali superiori9-11.
I casi di agenesia interessano prevalentemente il mascellare superiore, dove la mancata odontogenesi degli incisivi laterali rappresenta il caso più comune12, 13, 2, 4, con una prevalenza che varia dall’1,5 al 5%14. Da un punto di vista funzionale, la mancanza permanente di elementi dentali può essere causa di malocclusione, ridotta capacità masticatoria e difficoltà di fonazione a cui possono associarsi un mancato sviluppo dell’osso alveolare e problematiche parodontali. A questo si aggiunge il deterioramento dell’aspetto estetico7, 15, 4. Una diagnosi tempestiva, unita a un percorso terapeutico individualizzato, è alla base di una positiva risoluzione della problematica12, 10. Il trattamento d’elezione dovrebbe essere multidisciplinare16-19 e mirato alla chiusura degli spazi, mentre il trattamento implantare rappresenta un approccio con indicazione più ristretta rispetto al passato20.
L’inserimento di impianti osteointegrati è appropriato nel paziente adulto7, 21, 9 e necessita di valutazioni preliminari accurate per determinare le prospettive di recupero estetico e funzionale del paziente22 sulla base dello spazio mesio-distale13, dello spessore e dell’inclinazione del processo alveolare1, 7, 11, del biotipo parodontale e della condizione locale dei tessuti molli1. Per pianificare il trattamento implantare, è richiesta la collaborazione tra ortodontista, protesista e chirurgo, ove necessario. Nello specifico, l’intervento ortodontico può essere finalizzato sia ad allargare lo spazio mesio-distale in funzione del diametro dell’impianto e della larghezza della corona del dente sia a conferire un’inclinazione ottimale alle radici per facilitare la preparazione del tunnel implantare così che tra l’impianto e le radici stesse vi siano almeno 1,5 mm21, 23, 13.
Nel caso del posizionamento di impianti standard (diametro superiore ai 3,5 mm), spesso si rende necessaria l’applicazione di tecniche chirurgiche per aumentare la disponibilità di tessuti duri e molli, con un contestuale incremento dei costi biologici21. In alternativa, e soprattutto in caso di creste ossee ridotte e spazi mesio-distali limitati, gli impianti di diametro inferiore offrono una maggiore flessibilità operativa, permettendo il recupero funzionale ed estetico del paziente senza il preventivo trattamento ortodontico o chirurgico. Tuttavia, l’applicazione di impianti stretti (Ø 3–3,5 mm) richiede uno spazio mesio-distale di almeno 6 mm23, 13, mentre quando lo spazio è ulteriormente limitato (4–6 mm) si rende necessario l’uso di mini-impianti (Ø < 3 mm)21.
In caso di agenesia degli incisivi laterali superiori, lo spazio mesio-distale è solitamente limitato e il trattamento implantare spesso richiede l’applicazione di impianti di diametro ridotto; in questo articolo è descritto un caso in cui questa condizione è stata trattata mediante chirurgia implantare senza ricorrere a tecniche additive o rigenerative grazie all’impiego di un impianto caratterizzato da peculiarità progettuali innovative.
Descrizione del caso
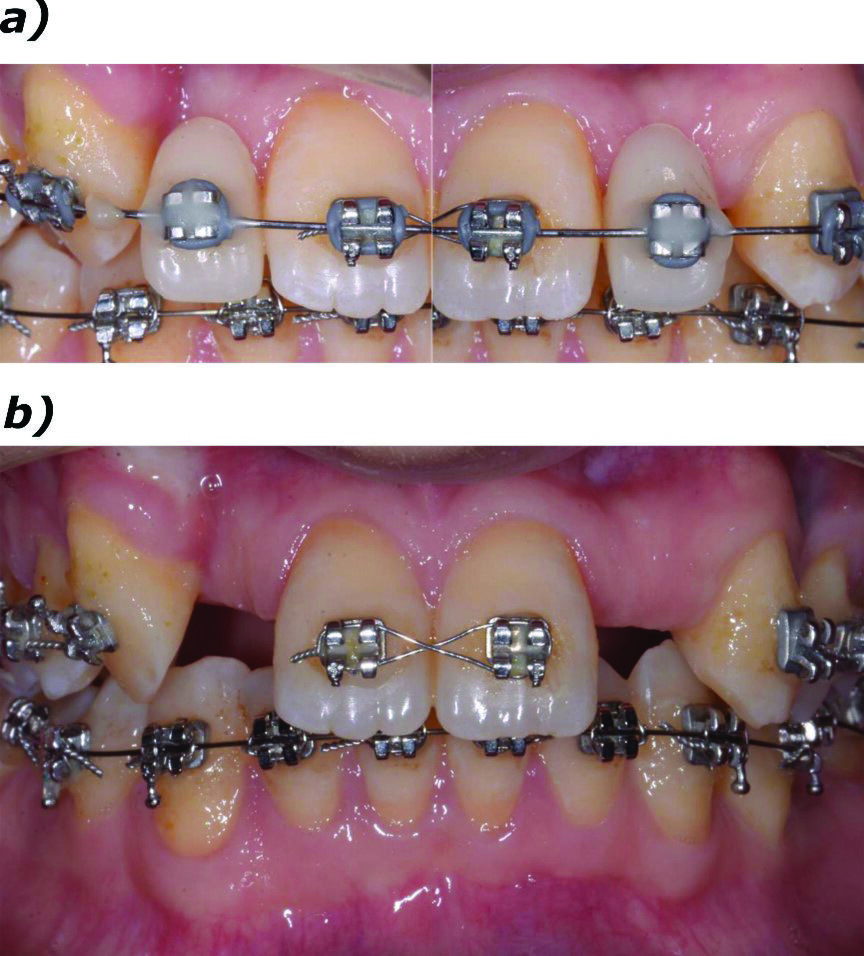
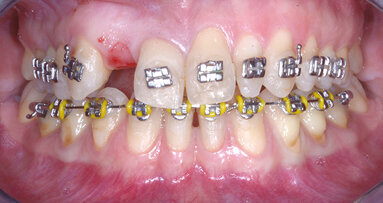
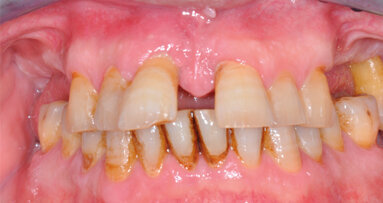
La paziente, donna di 26 anni, presentava agenesia bilaterale degli incisivi laterali superiori. Affermava di voler risolvere la problematica il più velocemente possibile per motivi di natura sia psicologica sia economica, esprimendo il desiderio di ottenere una riabilitazione funzionale ed estetica tramite un intervento finalizzato alla realizzazione di una protesi fissa. È stato quindi prospettato un approccio terapeutico multidisciplinare basato su trattamento ortodontico per migliorare l’allineamento e ottimizzare lo spazio per il posizionamento implantare. Dopo accettazione e firma del consenso, si è proceduto al trattamento ortodontico fisso. In una prima fase, due elementi provvisori a pura funzione estetica sono stati apposti all’apparecchio ortodontico (Fig. 1a). Ottenuto il risultato ortodontico a distanza di 12 mesi (Fig. 1b), si è potuto procedere con l’inserimento di impianti B1ONE (IDI Evolution) a diametro ridotto.
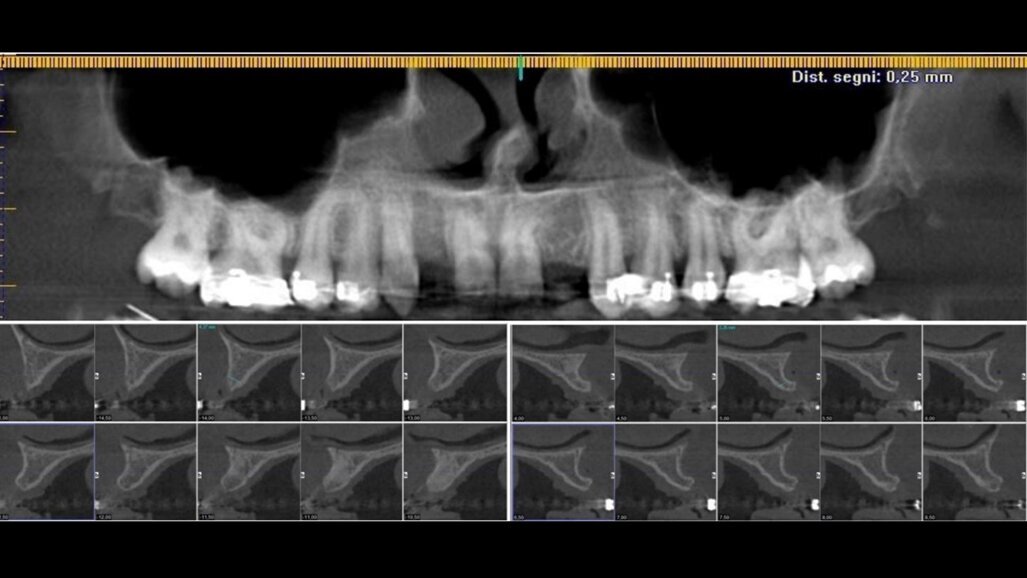
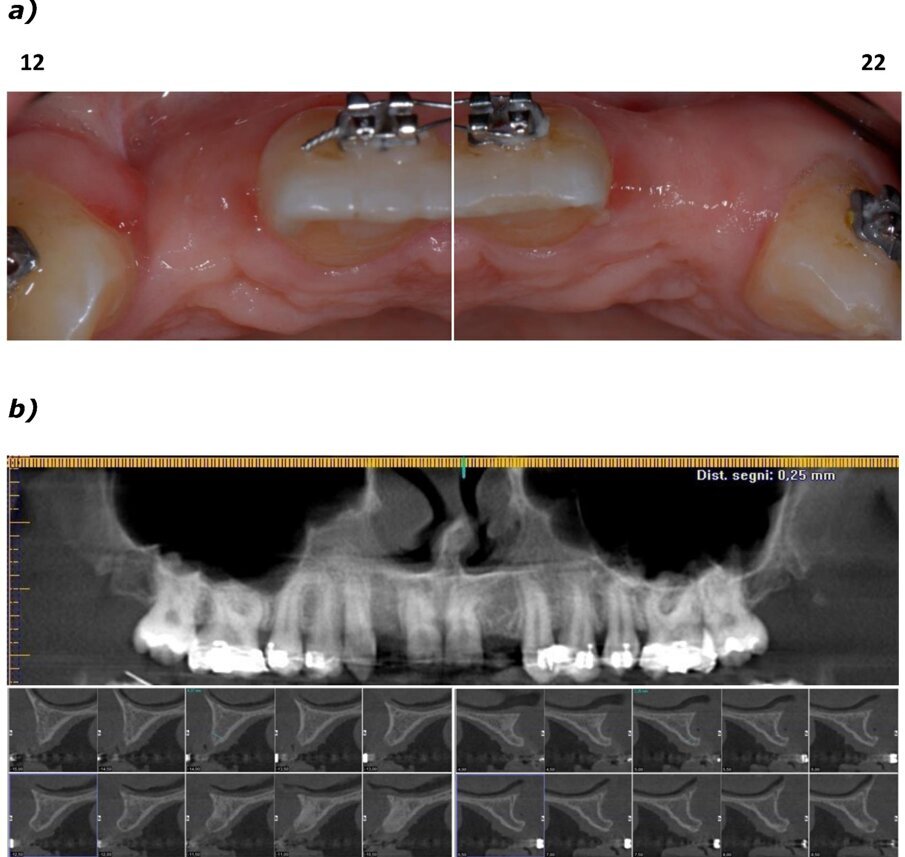
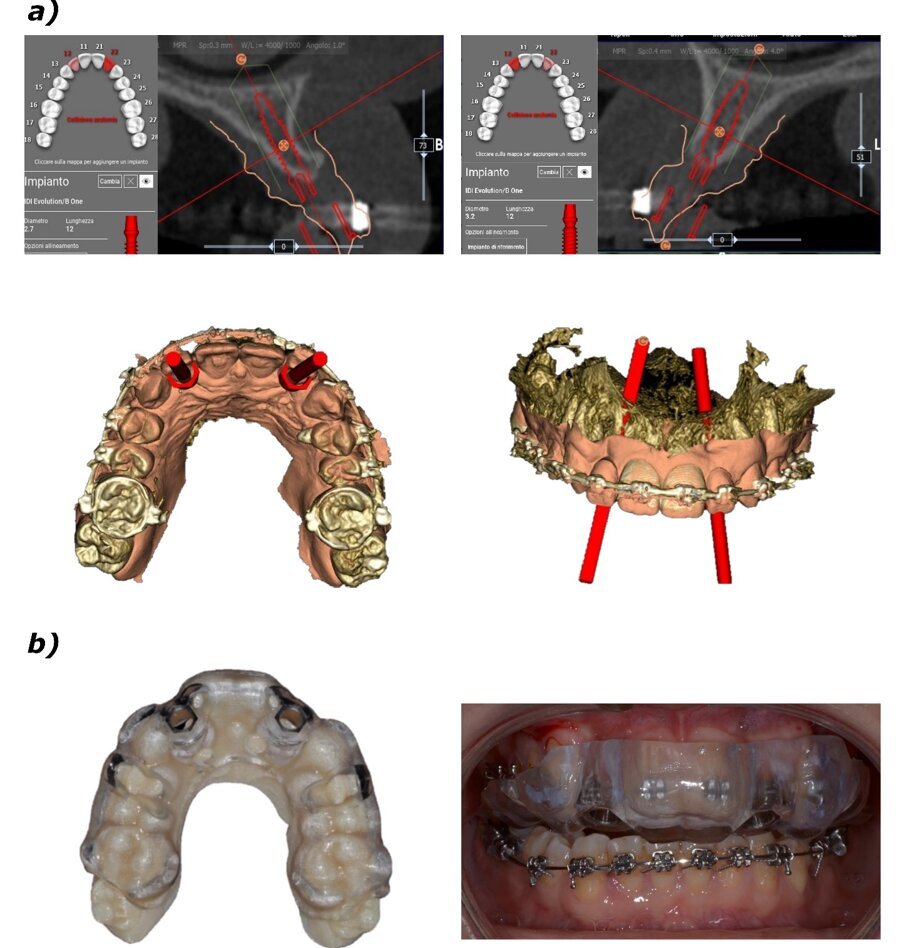
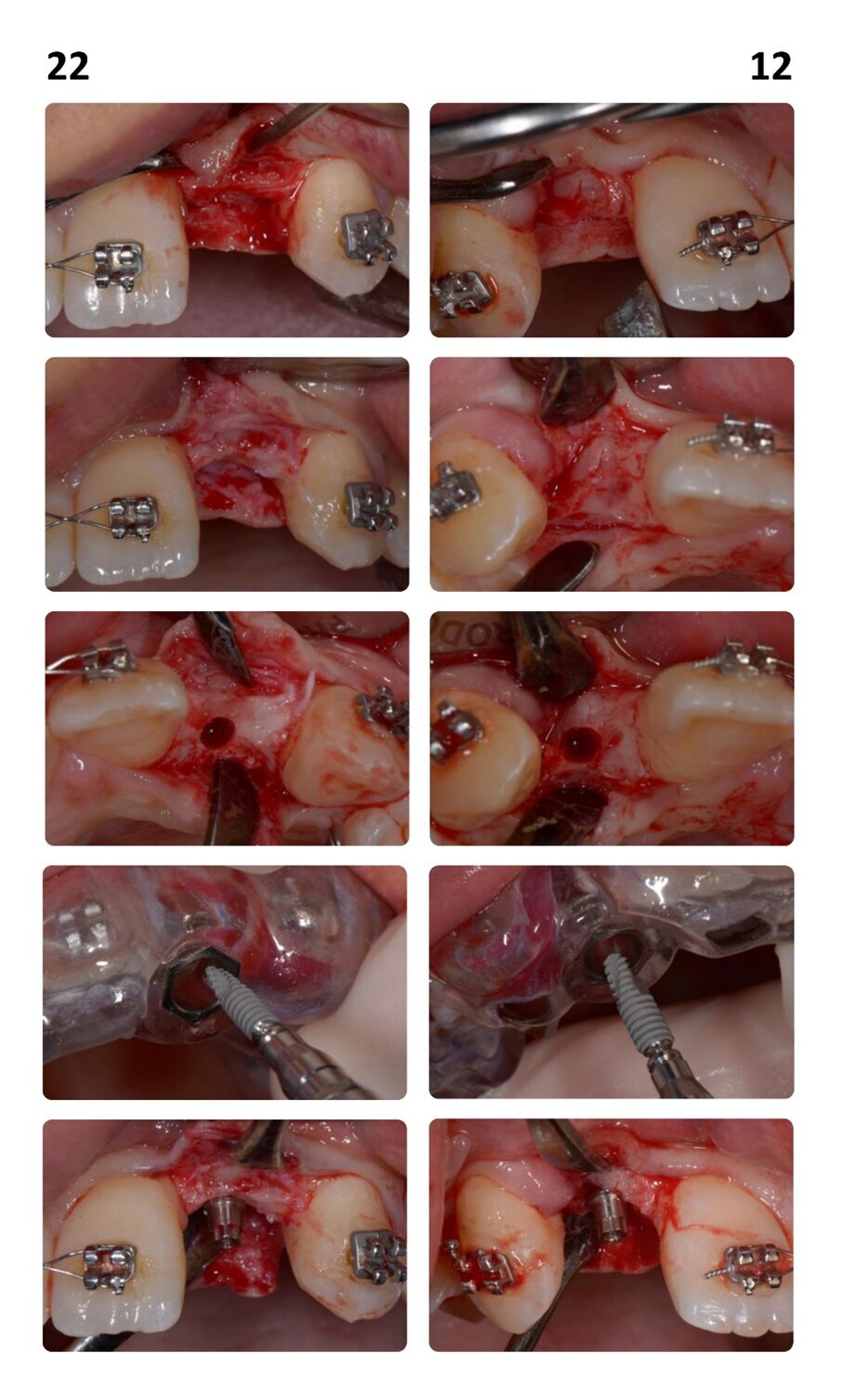
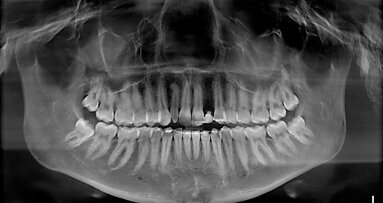
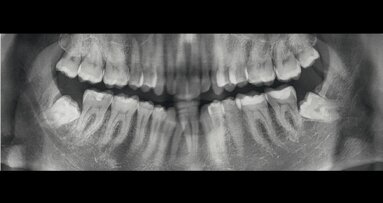
Si è proceduto ad acquisire una scansione CBCT dell’arcata nonché un’impronta digitale, utilizzando un repere su bite personalizzato per permettere il successivo matching delle immagini. Le sezioni CBCT evidenziavano creste di dimensioni ridotte (Fig. 2a) e un’accentuata concavità vestibolare in posizione 22 (Fig. 2b). Il progetto implantare ha previsto l’inserimento di due impianti B1ONE HIGH di dimensioni 3,2 x 12 mm in posizione 12 e 2,7 x 12 mm in posizione 22 (Fig. 3a). Gli impianti selezionati hanno piattaforma SMALL (Ø di 3 mm) e sono caratterizzati da una morfologia di spira (tipo HIGH) realizzata in conformità alle caratteristiche dell’osso24. Contestualmente all’inserimento implantare, la misurazione dell’integrale della curva torque-profondità ha dato conferma di stabilità dell’impianto25, 26. La progettazione implantare è stata quindi condivisa con un laboratorio specializzato (IDI Makers, IDI Evolution) per la realizzazione della corrispondente mascherina chirurgica per chirurgia guidata, con allestimento di piccoli lembi a spessore totale (Fig. 3b).
Fig. 1_Presentazione del caso. Il paziente presenta agenesia bilaterale degli incisivi secondari superiori; a) trattamento conservativo con provvisori in resina solidarizzati all’apparecchio ortodontico e a sola funzione estetica; b) trattamento ortodontico per l’ottimizzazione del piano occlusale e dello spazio mesio-distale.
Fig. 2_Valutazione della disponibilità di spazio mesio-distale e di spessore dell’osso vestibolare; a) visione occlusale in corrispondenza degli elementi 12 e 22; b) immagine panoramica successiva a CBCT con sezione dell’osso vestibolare.
Fig. 3_Progettazione digitale; a) progettazione di inserimento degli impianti B1ONE in corrispondenza degli elementi 22 e 12 – viene evidenziata la traiettoria di inserimento implantare; b) realizzazione di dima chirurgica per inserimento guidato.
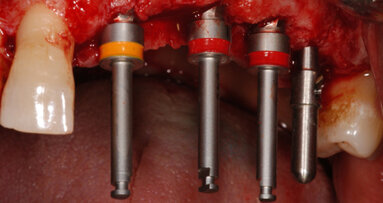
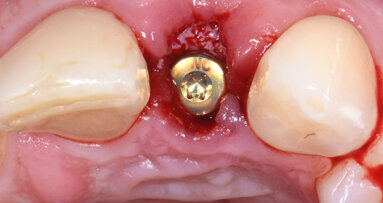
La paziente è stata sottoposta a profilassi antibiotica tramite somministrazione di 2 g di amoxicillina/acido clavulanico (Augmentin, GlaxoSmithKline) un’ora prima della chirurgia. La paziente inoltre ha eseguito sciacqui orali con clorexidina 0,2% (Corsodyl, GlaxoSmithKline) per due minuti e assunto 100 mg di nimesulide (Aulin, Roche). Il trattamento post-operatorio è proseguito con l’assunzione di 1 g di amoxicillina/acido clavulanico ogni 12 ore per 6 giorni e nimesulide 100 mg ogni 12 ore per 3 giorni, oltre alla continuazione degli sciacqui orali con clorexidina 0,2% per 10 giorni. L’anestesia locale è stata eseguita mediante infiltrazione di articaina all’1% ed epinefrina 1:100.000 (Molteni Dental). Dopo aver aperto due lembi gengivali tra le posizioni 21–23 e 11–13, gli impianti sono stati posizionati attraverso l’impiego della dima chirurgica. Gli impianti sono stati inseriti ottimizzandone l’ingombro vestibolo-palatale, in relazione al ridotto spessore crestale (Fig. 4). L’intervento si è concluso eseguendo una sutura a punti semplici staccati con utilizzo di filo riassorbibile Vycril Rapid 5-0 (Johnson & Johnson).
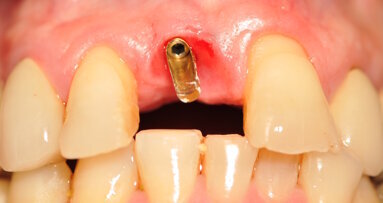
Acquisita l’impronta digitale postoperatoria, questa è stata inviata allo stesso laboratorio specializzato (IDI Makers) per la fabbricazione delle protesi provvisorie. Il decorso post-operatorio è stato privo di eventi significativi. Al termine dell’intervento, non sono state applicate viti di guarigione. Ciò ha favorito il trofismo dei tessuti e ha permesso di ottenere un’ottimale coesistenza senza interferenze degli impianti con i provvisori applicati all’apparecchio ortodontico. La sutura è stata rimossa a 10 giorni dall’intervento. La paziente è stata poi sottoposta a controlli postoperatori di rito fino ad arrivare al momento della finalizzazione protesica. È stata quindi sottoposta a profilassi antibiotica27, 28 e anestesia per effettuare delle modeste incisioni che non interessassero il connettivo profondo al fine del posizionamento delle protesi provvisorie. Queste sono state montate su IDI Base B1ONE con ingaggio senza spalla e con allestimento di un ideale profilo di emergenza finalizzato a un’ottimale guarigione dei tessuti molli perimplantari.
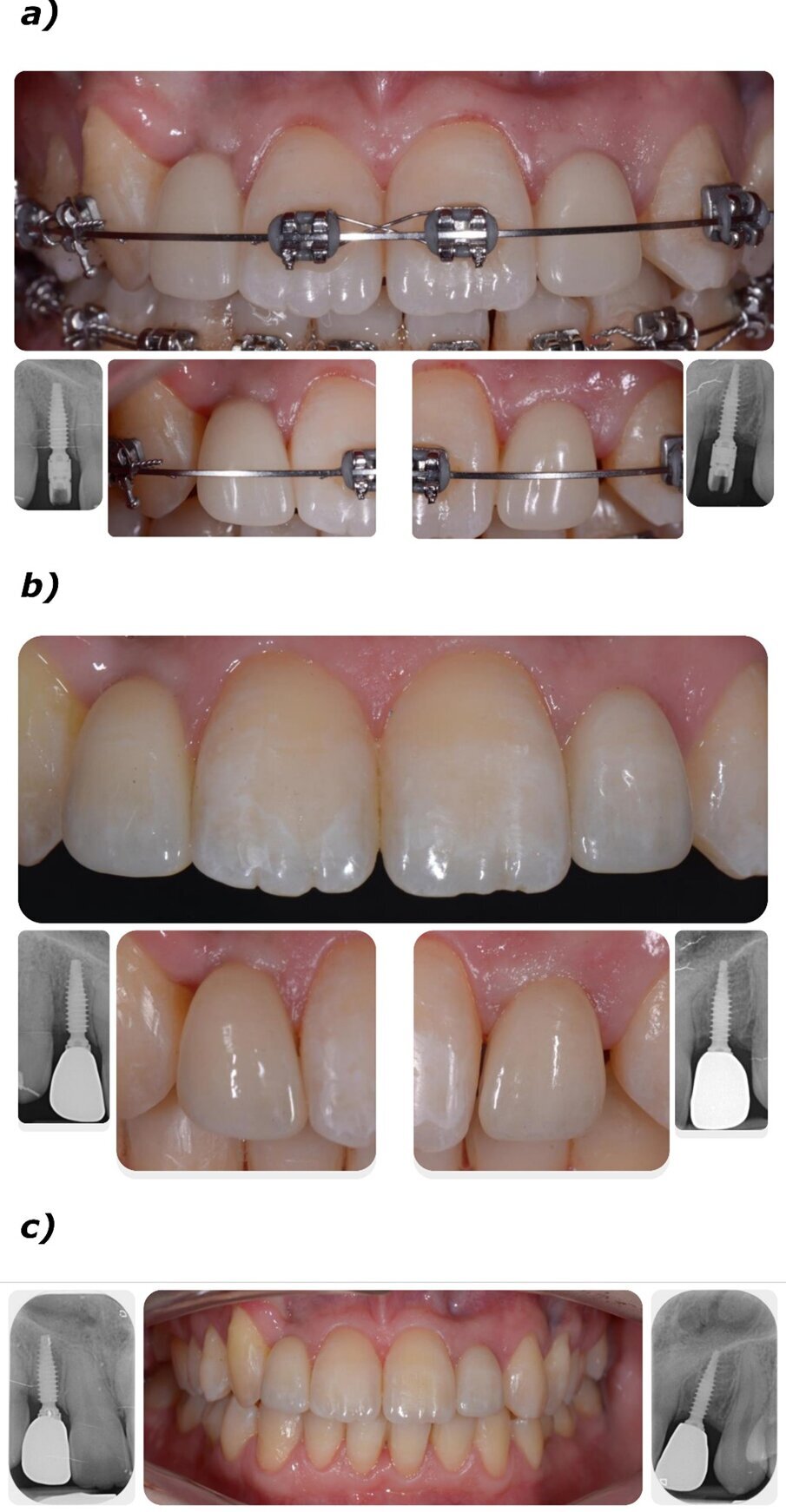
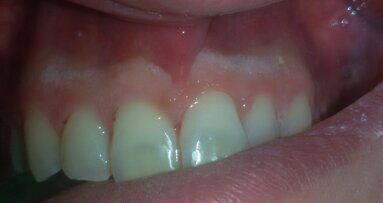
L’apparecchio ortodontico non è stato rimosso per non precludersi la possibilità di effettuare un trimming finale degli spazi protesico-estetici. Al termine di questa fase chirurgica, sono state acquisite le immagini radiografiche endorali (Fig. 5a) per determinare la baseline dei tessuti duri. Ciò ha permesso di verificare il corretto fitting della componentistica protesica sulla connessione implantare e di avere un riferimento per i successivi controlli di follow-up. Le protesi definitive, realizzate in zirconia multistrato (KATANA STML, Kurarary Noritake), sono state posizionate a distanza di 60 giorni dalla consegna dei provvisori (totale 5 mesi dalla prima chirurgia), cementandole su IDI Base B1ONE non rotazionali con ingaggio mediante PANAVIA v5 (Kurarary Noritake).
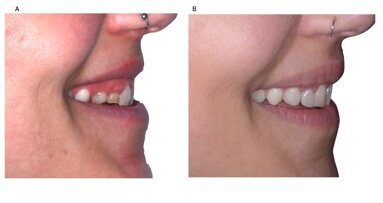
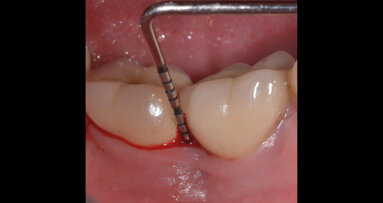
Il complesso protesi-IDI Base è stato avvitato sulla connessione e, una volta inserito, sono state acquisite le immagini radiografiche endorali (Fig. 5b) per il controllo finale del fitting delle protesi definitive sugli impianti. A distanza di 12 mesi è stata effettuata una visita di controllo (Fig. 5c): i livelli ossei paragonati alla baseline erano conservati, non si evidenziavano complicanze protesiche e/o implantari e si constatava un positivo esito estetico, compresa una buona integrazione della corona e un eccellente stato di salute dei tessuti molli.
Fig. 4_Procedimento chirurgico finalizzato all’inserimento degli impianti B1ONE HIGH in posizione 22 (2,7 x 12 mm) e 12 (3,2 x 12 mm) mediante chirurgia guidata. Al termine dell’inserimento, è visibile la connessione intracoronale dell’impianto monopezzo.
Fig. 5_Protesi provvisorie e definitive; a) protesi provvisorie e relative radiografie endorali; b) protesi definitive in zirconia multistrato e relative radiografie endorali a 60 giorni dalla consegna dei provvisori; c) controllo a 12 mesi dalla protesizzazione definitiva e radiografie endorali.
Discussione
L’intervento ha avuto esito positivo grazie alle caratteristiche progettuali innovative dell’impianto B1ONE, nonché all’utilizzo di una tecnica di chirurgia guidata accurata e precisa. Il diametro ridotto dell’impianto ha permesso di evitare procedure rigenerative del tessuto osseo o interventi di split crest; tali metodologie avrebbero richiesto maggiore tempo e risorse, aumentando la morbilità per il paziente21.
Inoltre, il diametro ridotto ha permesso di ottimizzare l’ingombro vestibolo–palatale, preservando i tessuti biologici disponibili ed evitando anche incrementi dei tessuti molli come richiesto dalla paziente. In aggiunta, gli autori ritengono che il successo dell’intervento sia stato favorito da ulteriori caratteristiche innovative dell’impianto B1ONE. Realizzato in titanio di grado 4 lavorato a freddo, l’impianto è costituito da un corpo monopezzo con connessione intracoronale. Questa caratteristica determina lo spostamento verso l’alto del livello di connessione protesica (step–up) e aiuta a preservare l’integrità dei tessuti molli perimplantari grazie a un approccio one abutment–one time29.
La progettazione monopezzo (impianto–collo concavo–connessione intracoronale), inoltre, conferisce elevata resistenza alla struttura* pur offrendo la versatilità protesica di un impianto bifasico grazie alla possibilità di applicazione dei monconi. La morfologia della spira e la natura transmucosa dell’impianto hanno favorito la stabilità implantare e il trofismo dei tessuti. Infatti, è stato possibile consentire una guarigione indisturbata del comparto profondo connettivale che, nel corso della seconda fase chirurgica, non è stato sollecitato.
Altre importanti caratteristiche dell’impianto B1ONE riguardano il collo concavo in titanio machined e il moncone conometrico convergente che termina con un elemento antirotazionale tipo torx30. La concavità del collo garantisce un ridotto ingombro crestale (min. 2 mm per impianti da dimetro delle spire di 2,7 mm e 3,2 mm, max. 3,4 mm per impianti con diametro delle spire di 5,5 mm–slim concept)31 e, grazie alla tecnologia Soft Tissue Stabilizer (STS), favorisce l’effetto camera che promuove l’integrazione dei tessuti molli sopracrestali32, 33.
La concavità del collo dell’impianto ha consentito ai tessuti duri e molli di maturare ulteriormente, mentre la protesi e il profilo di emergenza step–up hanno limitato la proliferazione batterica e il riassorbimento dei tessuti perimplantari. Il cono morse a 4 gradi e l’elemento anti-rotazionale tipo torx hanno limitato micromovimenti che avrebbero potuto pregiudicare la stabilità dei tessuti. Inoltre, la struttura progettuale della connessione protesica riduce l’effetto pompa, tipico delle connessioni flat–to–flat e che comporta un maggiore rischio di perimplantiti. Queste caratteristiche hanno conferito un’ottima resistenza meccanica totale e favorito il successo implantare. Oltre a questi vantaggi funzionali, gli impianti B1ONE applicati in questo caso di agenesia hanno favorito il positivo recupero estetico, fattore che incide in modo determinante sulla valutazione finale del trattamento34.
L’impianto, infatti, è progettato in modo che la corona al di sotto dello zirconio del profilo di emergenza rimanga una sezione in titanio anodizzato di colore giallo, permettendo così un migliore camouflage della stessa. Oltre alle caratteristiche innovative dell’impianto B1ONE, la chirurgia guidata ha garantito l’accuratezza dell’inserimento degli impianti in relazione alla morfologia del processo alveolare e all’esigenza protesica.
Conclusioni
La commercializzazione di mini-impianti (Ø < 3 mm) e di impianti stretti (Ø 3–3.5 mm) ha permesso di intervenire mediante trattamento implantare anche in casi di ridotta disponibilità ossea, evitando procedure invasive di rigenerazione e favorendo il rapido recupero funzionale ed estetico dei pazienti. In questo contesto, l’impiego dell’impianto B1ONE è risultato determinante per trattare con successo un caso di agenesia bilaterale degli incisivi laterali superiori.
Grazie alle sue caratteristiche progettuali innovative, sono state evitate procedure chirurgiche invasive e al contempo è stato ottenuto un eccellente trofismo dei tessuti biologici, il successo del trattamento implantare e un risultato estetico ottimale. L’impianto B1ONE si propone così come uno dei device implantari più avanzati per il trattamento di molteplici quadri clinici.
Bibliografia
- de Avila ÉD, de Molon RS, de Assis Mollo F Jr, de Barros LA, Capelozza Filho L, de Almeida Cardoso M, Cirelli JA. Multidisciplinary approach for the aesthetic treatment of maxillary lateral incisors agenesis: thinking about implants? Oral Surg Oral Med Oral Pathol Oral Radiol. 2012; 114(5):e22-8. doi: 10.1016/j.oooo.2011.09.023.
- Al-Ani AH, Antoun JS, Thomson WM, Merriman TR, Farella M. Hypodontia: An Update on Its Etiology, Classification, and Clinical Management. Biomed Res Int. 2017; 2017:9378325. doi: 10.1155/2017/9378325.
- Azzaldeen A, Nezar W, Abdulgani M, Borbély P, Abu-Hussein M. Tooth Agenesis; Aetiological Factors. IOSR Journal of Dental and Medical Sciences. 2017. doi: 16. 10.9790/0853-1601057585.
- Rakhshan V. Congenitally missing teeth (hypodontia): A review of the literature concerning the etiology, prevalence, risk factors, patterns and treatment. Dent Res J (Isfahan). 2015; 12(1):1-13. doi: 10.4103/1735-3327.150286.
- Bozga A, Stanciu RP, Manuc D. A study of prevalence and distribution of tooth agenesis. J Med Life. 2014; 7(4):551-4.
- Abu-Hussein M, Nezar W, Yehia M, Proff P, Iraqi F. Clinical Genetic Basis of Tooth Agenesis. IOSR Journal of Dental and Medical Sciences. 2015. doi: 10.9790/0853-141236877.
- de Figueiredo Oyama HA, Vieira de Souza LE, Azevedo Câmara Viana MC, Souza Ferreira Filho MJ. Oral rehabilitation of a patient with dental agenesis using osseointegrable implant. International Journal of Advanced Engineering Research and Science (IJAERS). 2020; 7(11): 230-238. doi: 10.22161/ijaers.711.28.
- Gracco ALT, Zanatta S, Forin Valvecchi F, Bignotti D, Perri A, Baciliero F. Prevalence of dental agenesis in a sample of Italian orthodontic patients: an epidemiological study. Prog Orthod. 2017; 18(1):33. doi: 10.1186/s40510-017-0186-9.
- King P, Maiorana C, Luthardt RG, Sondell K, Øland J, Galindo-Moreno P, Nilsson P. Clinical and Radiographic Evaluation of a Small-Diameter Dental Implant Used for the Restoration of Patients with Permanent Tooth Agenesis (Hypodontia) in the Maxillary Lateral Incisor and Mandibular Incisor Regions: A 36-Month Follow-Up. Int J Prosthodont. 2016; 29(2):147-53. doi: 10.11607/ijp.4444.
- Borzabadi-Farahani A. Orthodontic considerations in restorative management of hypodontia patients with endosseous implants. J Oral Implantol. 2012; 38(6):779-91. doi: 10.1563/AAID-JOI-D-11-00022.
- Dueled E, Gotfredsen K, Trab Damsgaard M, Hede B. Professional and patient-based evaluation of oral rehabilitation in patients with tooth agenesis. Clin Oral Implants Res. 2009; 20(7):729-36. doi: 10.1111/j.1600-0501.2008.01698.x.
- Iezzi G, Perrotti V, Piattelli A, D’Arcangelo C, Altieri F, Cassetta M. Split crest technique for implant treatment of agenesis of the upper lateral incisors: results of a randomized pilot histological and clinical study at 24-month follow-up. Braz Oral Res. 2020; 34:e118. doi: 10.1590/1807-3107bor-2020.
- Sasaki H, Hirano T, Nomoto S, Nishii Y, Yajima Y. Dental Implant Treatment with Computer-assisted Surgery for Bilateral Agenesis of Maxillary Lateral Incisors: A Case Report. Bull Tokyo Dent Coll. 2018; 59(1):43-51. doi: 10.2209/tdcpublication.
- Alves-Ferreira M, Pinho T, Sousa A, Sequeiros J, Lemos C, Alonso I. Identification of genetic risk factors for maxillary lateral incisor agenesis. J Dent Res. 2014; 93(5):452-8. doi: 10.1177/0022034514523986.
- Barber S, Bekker HL, Meads D, Pavitt S, Khambay B. Identification and appraisal of outcome measures used to evaluate hypodontia care: A systematic review. Am J Orthod Dentofacial Orthop. 2018; 153(2):184-194.e18. doi: 10.1016/j.ajodo.2017.10.010.
- Dallel I, Marwen W, Ben Abdallah S, Tobji S, Ben Amor A, Canal P. Agenesis of the upper lateral incisors: Study of an orthodontic population and clinical illustration. Int Orthod. 2018; 16(2):384-407. doi: 10.1016/j.ortho.2018.03.023.
- Filius MA, Cune MS, Raghoebar GM, Vissink A, Visser A. Prosthetic treatment outcome in patients with severe hypodontia: a systematic review. J Oral Rehabil. 2016; 43(5):373-87. doi: 10.1111/joor.12384.
- Silveira GS, de Almeida NV, Pereira DM, Mattos CT, Mucha JN. Prosthetic replacement vs space closure for maxillary lateral incisor agenesis: A systematic review. Am J Orthod Dentofacial Orthop. 2016; 150(2):228-37. doi: 10.1016/j.ajodo.2016.01.018.
- Zarone F, Sorrentino R, Vaccaro F, Russo S. Prosthetic treatment of maxillary lateral incisor agenesis with osseointegrated implants: a 24-39-month prospective clinical study. Clin Oral Implants Res. 2006; 17(1):94-101. doi: 10.1111/j.1600-0501.2005.01188.x.
- Greco M, Rosa M, Rombolà A. Bidimensional system for space closure treatment of missing lateral incisors: 10 years follow-up. J Orthod Sci. 2021;10:24. doi: 10.4103/jos.JOS_78_20.
- Froum SJ, Natour M, Cho SC, Yu PYC, Leung M. Expanded Clinical Applications of Narrow-Diameter Implants for Permanent Use. Int J Periodontics Restorative Dent. 2020; 40(4):529-537. doi: 10.11607/prd.4565.
- Priest G. The treatment dilemma of missing maxillary lateral incisors-Part II: Implant restoration. J Esthet Restor Dent. 2019; 31(4):319-326. doi: 10.1111/jerd.12483. Epub 2019 Apr 29.
- Priest G. The treatment dilemma of missing maxillary lateral incisors-Part I: Canine substitution and resin-bonded fixed dental prostheses. J Esthet Restor Dent. 2019 (a); 31(4):311-318. doi: 10.1111/jerd.12484.
- Longoni S., Sartori M. Fractal geometry of nature (bone) may inspire medical devices shape. Nat Prec. 2010. https://doi.org/10.1038/npre.2010.4512.1
- Arosio P, Arosio F, Di Stefano DA. Implant Diameter, Length, and the Insertion Torque/Depth Integral: A Study Using Polyurethane Foam Blocks. Dent J (Basel). 2020; 8(2):56. doi: 10.3390/dj8020056.
- Di Stefano DA, Arosio P, Gastaldi G, Gherlone E. The insertion torque-depth curve integral as a measure of implant primary stability: An in vitro study on polyurethane foam blocks. J Prosthet Dent. 2018;120(5):706-714. doi: 10.1016/j.prosdent.2017.04.012.
- Caiazzo A, Canullo L; Consensus Meeting Group, Pesce P. Consensus Report by the Italian Academy of Osseointegration on the Use of Antibiotics and Antiseptic Agents in Implant Surgery. Int J Oral Maxillofac Implants. 2021;36(1): 103-105. doi: 10.11607/jomi.8264.
- Kim A., Abdelhay N., Levin L., Walters JD, Gibson MP. Antibiotic prophylaxis for implant placement: a systematic review of effects on reduction of implant failure. Br Dent J. 2020; 228: 943–951. https://doi.org/10.1038/s41415-020-1649-9.
- Atieh MA, Tawse Smith A, Alsabeeha NHM, Ma S Duncan WJ. The One Abutment–One Time Protocol: A Systematic Review and Meta–Analysis. J Periodontol. 2017; 88(11):1173-1185.
- Valente NA, Wu M, Toti P Derchi G, Barone. A Impact of Concave/ Convergent vs Parallel Divergent Implant Transmucosal Profiles on Hard and Soft Peri implant Tissues: A Systematic Review with Meta Analyses. Int J Prosthodont. 2020;33(5); 553-564. doi:10 11607 /ijp 6726.
- Gamborena I, Sasaki Y, Blatz MB. Predictable immediate implant placement and restoration in the esthetic zone. J Esthet Restor Dent. 2021; 33(1):158-172. doi 10 1111 /jerd 12716.
- Longoni S, Tinto M, Pacifico C, Sartori M, Andreano A. Effect of Peri implant Keratinized Tissue Width on Tissue Health and Stability: Systematic Review and Meta analysis. Int J Oral Maxillofac Implants. 2019; 34(6): 1307-1317.
- Degidi M, Daprile G, Nardi D, Piattelli A. Immediate provisionalization of implants placed in fresh extraction sockets using a definitive abutment: the chamber concept. Int J Periodontics Restorative Dent. 2013; 33:559-65.
- Cassetta M, Guarnieri R, Mezio M, Altieri F, Brandetti G, Padalino G, Di Giorgio R, Barbato E. Comparision of profile macro-estethic perception among orthodontists, dentistry students, orthodontic patients and surgical orthodontic patients. J Clin Exp Dent. 2020; 12(12):e1109-e1116. doi: 10.4317/jced.57593.
L'articolo è stato pubblicato su Implants international magazine of oral implantology Italian Edition n. 2/22
Nota editoriale:
*Caratterizzazione meccanica a fatica dinamica secondo norma UNI EN ISO 14801:2018: test a 5.000.000 di cicli. L’impianto B1ONE con Ø 2,7 mm mostra resistenza a fatica dinamica pari a 323 N, superiore rispetto alla resistenza misurata da test con impianti a diametro maggiore (3,00 mm; 3,5 mm; 4,3 mm).
Tag:
L’agenesia dei laterali è una patologia molto diffusa tra la popolazione mondiale. Le opzioni riabilitative terapeutiche escludono sempre ...
L’agenesia dei laterali è una patologia molto diffusa tra la popolazione mondiale. Le opzioni riabilitative terapeutiche escludono sempre ...
Le tecniche di Odontoiatria e laboratorio Odontotecnico si sono evolute rapidamente negli ultimi anni, tuttavia è ancora difficile stabilire protocolli ...
L’agenesia è la più frequente tra le anomalie dentarie che l’ortodontista o l’odontoiatra multispecialista si trova a dover fronteggiare1, 2.
Le ...
Introduzione
Per diversi decenni, gli impianti dentali sono stati ampiamente utilizzati nella pratica clinica per le riabilitazioni di edentule singole e ...
L’integrazione delle protesi supportate da impianti con i tessuti duri e molli ne misura il successo in termini di funzione, salute ed estetica1.
La perimplantite è un processo infiammatorio che colpisce i tessuti che circondano un impianto dentale osteointegrato. È caratterizzata da infiammazione ...
Gli allineatori trasparenti non sono sempre un’alternativa adeguata agli apparecchi ortodontici convenzionali1-4. Sebbene sia teoricamente possibile ...
La possibilità di riabilitare un mascellare superiore a carico immediato, con una protesi fissa, mediante l’utilizzo di soli quattro impianti ...
I soggetti fumatori hanno sicuramente maggiore probabilità di sviluppare infezioni fungine orali rispetto ai soggetti non fumatori1. La Candida è uno dei ...
Nelle aree esteticamente critiche, la scelta del momento del posizionamento dell'impianto immediato, precoce o tardivo, può influenzare il risultato. Nel ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East



















































To post a reply please login or register