Al XXVII Congresso di Monte Carlo dello scorso novembre 2015, Dental Tribune ha incontrato il professor Danilo Alessio Di Stefano (in foto), docente di Chirurgia odontostomatologica presso l’Università Vita-Salute IRCCS San Raffaele Milano (CLID – direttore prof. Enrico Gherlone), al termine della sua relazione dal titolo “Criteri di prevedibilità nell’aumento dei volumi ossei: biomateriali o sostituti ossei?”. Laureato a Milano e già docente nel 1999/2000 di Tecniche rigenerative e ricostruttive all’Università di Chieti, è uno dei massimi esperti italiani di tecniche rigenerative implantari, relativamente alle quali negli ultimi anni ha svolto molteplici ricerche ed è autore di numerose pubblicazioni.
Buongiorno prof. Di Stefano. La relazione di Monte Carlo riassume le conoscenze più aggiornate e le sue personali considerazioni di clinico e professionista impegnato nella ricerca e autore di diverse pubblicazioni. In quale contesto sono stati ideati gli studi presentati nel suo intervento?
I lavori nascono nel contesto della collaborazione storica e proficua con il professor Gherlone e l’istituto San Raffaele, la cui centralità nel panorama della ricerca odontoiatrica di base, traslazionale e clinica è riconosciuta a livello nazionale e internazionale.
L’attività dell’Unità di Odontoiatria trova infatti spazio sulle principali riviste scientifiche del settore con numerose pubblicazioni. Un ruolo da protagonista guadagnato grazie alla dedizione di professionisti di altissimo livello e linee di ricerca attuali e innovative.
Nella sua relazione, ha affermato che le attuali classificazioni dell’atrofia ossea non bastano a valutare correttamente il successo degli incrementi di volumi ossei. Può spiegarci perché?
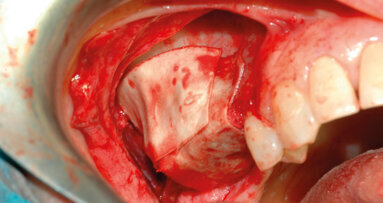
Gli attuali sistemi di classificazione presentano delle limitazioni prognostiche perché si basano solo sull’analisi del profilo della cresta residua, senza considerare il difetto osseo nella sua unità anatomico-biologica, cosa che consentirebbe di valutarne in modo più razionale il potenziale rigenerativo e di stimare con maggiore attendibilità il successo dell’atto chirurgico. Oltre al profilo crestale, ci sono infatti altri fattori che impattano su tempi e qualità della rigenerazione: il numero di pareti ossee circostanti il difetto; la sua collocazione rispetto al profilo crestale; l’estensione e la direzione dell’incremento desiderato; il grado di corticalizzazione del sito ricevente e la quantità e qualità della componente trabecolare presente. È quindi importante integrare i sistemi di classificazione esistenti con l’analisi delle caratteristiche del sito più rilevanti in termini biologici.
Che cos’altro dovrebbe tenere a mente il clinico nelle sue valutazioni?
Il messaggio chiave è considerare il sito ricevente nel suo ruolo attivo all’interno del processo di rigenerazione, tenendo sempre a mente caratteristiche e funzionamento delle componenti cellulari coinvolte e la cascata di eventi che lo determinano. In quest’ottica è essenziale che il chirurgo conosca anche composizione e struttura dei materiali da innesto e come queste influenzano l’interazione con l’intorno biologico in cui sono inseriti.
Dunque il “qualunque cosa metti è sempre uguale” è sbagliato dal punto di vista dell’evidenza scientifica. Perché?
L’idea che ho maturato in proposito deriva da alcuni studi condotti e pubblicati in collaborazione con il professor Piattelli dell’Università di Chieti. In questi lavori sono state indagate in particolare le proprietà di innesti eterologhi che, grazie a un trattamento di rimozione degli antigeni enzimatico anziché termico, contengono collagene in forma nativa. Studi indipendenti in vitro su biomateriali diversi hanno evidenziato un comportamento differenziale degli osteoclasti in funzione della tipologia di innesto. In particolare, si è osservato che l’attività degradativa degli osteoclasti coltivati su biomateriale a collagene preservato è maggiore di quella riscontrata coltivandoli su osso trattato termicamente. Questo suggerisce che il mantenimento del collagene e la sua integrità costituiscano una condizione favorente l’adesione delle cellule e la loro attività ed è verosimilmente il motivo per cui, con innesti differenti, si ottengono quadri istologici e istomorfometrici molto diversi.
Perché l’odontoiatra dovrebbe tenere conto di questi fattori? Quali sono, se esistono, le ricadute nella pratica clinica?
Le ricerche svolte in collaborazione con il professor Gherlone e il professor Piattelli hanno evidenziato che le proprietà del materiale innestato determinano sia la qualità istologica del tessuto rigenerato sia i tempi di rigenerazione. Questo è quanto osservato a livello clinico negli ultimi due lavori pubblicati recentemente sul JOMI assieme ai professori Vinci e Capparé, condotti su pazienti sottoposti a rialzo del seno e follow-up di tre anni.
Nel primo, uno studio clinico randomizzato, i pazienti sono stati riabilitati alternativamente con materiale equino collagenato o materiale bovino trattato termicamente, e dunque privo di collagene. A sei mesi dall’innesto, l’analisi istomorfometrica rivelava una quantità significativamente maggiore di tessuto osseo di neo formazione nei pazienti trattati con il materiale a collagene preservato; simmetricamente, la quantità di innesto residuo era inferiore. In un secondo lavoro, sono stati analizzati retrospettivamente i dati istomorfometrici di biopsie prelevate da pazienti sottoposti a rialzo di seno con materiale equino collagenato e posizionamento implantare a tempi diversi: da tre a dodici mesi dalla chirurgia rigenerativa. La quantità di tessuto osseo formatosi ai tempi più precoci (3-5 mesi) era comparabile a quella osservata tardivamente e la sopravvivenza a tre anni non dissimile da quella osservata con un posizionamento più tardivo. Il dato suggerisce che l’osso equino a collagene preservato venga riassorbito e sostituito con osso di neo formazione in tempi brevi e che lo specialista possa anticipare il posizionamento implantare, con chiare ricadute positive sul benessere psicofisico del paziente. Nell’ambito di questo specifico contesto clinico, l’uso di un materiale con una cinetica di riassorbimento e sostituzione relativamente rapida è quindi più funzionale ai fini della riabilitazione implanto-protesica.
Vuole dire che a seconda della finalità della chirurgia è preferibile usare un diverso tipo di sostituto osseo?
È esattamente così. Esistono infatti condizioni di intervento nelle quali l’esigenza del chirurgo è opposta. È il caso degli aumenti di volume volti a ripristinare e mantenere nel tempo il profilo crestale in assenza di impianti, qualora siano presenti vuoti disarmonici in protesi implantari tipo toronto o overdenture, o ancora quando l’osso presente garantirebbe un’adeguata osteointegrazione degli impianti ma, per motivi estetici, serve mantenere un diverso profilo crestale. In contesti di questo tipo la scelta preferenziale è un biomateriale a lunga permanenza. L’osso eterologo calcinato è un’opzione idonea in tal senso, perché il trattamento ad alte temperature, rimuovendo il collagene, rende il materiale più inerte e meno riassorbibile.
Analoghe considerazioni dovrebbero guidare anche la scelta della membrana. Se infatti le membrane in collagene trovano idonea applicazione nella copertura di piccoli difetti perimplantari, quelle in pericardio, a riassorbimento più lento, sono più indicate per la rigenerazione ossea guidata, mentre le membrane di osso corticale, le più resistenti in termini sia meccanici sia di degradazione, si prestano bene alla gestione di alcune complicanze del rialzo di seno mascellare (lacerazioni della membrana sinusale) e delle estrazioni dentali (rottura delle pareti vestibolari). Anche il formato del materiale innestato è un criterio di scelta rilevante per il chirurgo. In questo senso i sostituti ossei a collagene preservato presentano una più ampia gamma di forme e dimensioni, che comprendono i classici granuli ma anche lamine flessibili e blocchi rigidi.
Alla base del successo clinico c’è dunque la capacità del clinico e la qualità del suo giudizio diagnostico.
Naturalmente, ma questa oggi non si limita alla sola competenza e abilità tecnica. La pluralità delle opzioni terapeutiche esistenti comporta un lavoro continuo di aggiornamento sulle tipologie di biomateriali disponibili, e una profonda conoscenza di potenzialità e limiti dei diversi approcci chirurgici. È quindi essenziale maturare la capacità di eseguire un’analisi razionale, che guidi lo specialista nella scelta della tecnica e del materiale più corretti in funzione della tipologia di tessuto osseo che si desidera ottenere, del tempo in cui lo si vuole ottenere e, soprattutto, del fine ultimo dell’atto clinico.
Quali sono le sue conclusioni?
Per massimizzare le probabilità di successo di un intervento di aumento dei volumi ossei è necessario valutare correttamente tre elementi chiave: il potenziale rigenerativo del sito ricevente, le caratteristiche e proprietà dei materiali da innesto e i limiti applicativi della tecnica chirurgica. L’idea che sottende queste considerazioni è quella di operare scelte che tengano sempre a mente processi e attori della rigenerazione ossea, perché agire in condizioni biologicamente favorevoli significa costruire delle solide basi per il successo clinico dell’intervento.
Uno sguardo agli sviluppi futuri: può darci qualche anticipazione sugli hot topic dei prossimi studi?
In continuità con quanto fatto finora, approfondiremo le potenzialità applicative delle membrane ossee corticali e dei blocchi d’osso spongiosi equini, ottimizzandone l’utilizzo nelle ricostruzioni a onlay anche per interventi maxillo-facciali maggiori. Un secondo filone di ricerca clinica sarà dedicato allo studio di un approccio razionale ed efficace per la preservazione dell’alveolo post-estrattivo. Ci occuperemo infine di valutare le potenzialità cliniche di alcune paste d’osso di nuova generazione, di interesse anche in ambito ortopedico e neurochirurgico.
Grazie per l’intervista.
Al XXVII Congresso di Monte Carlo dello scorso novembre 2015, Dental Tribune ha incontrato il professor Danilo Alessio Di Stefano (in foto), docente di ...
Le classificazioni dell’atrofia ossea, basate sull’analisi solo anatomica del difetto in termini di profilo della cresta residua, presentano ...
Le classificazioni dell’atrofia ossea, basate sull’analisi solo anatomica del difetto in termini di profilo della cresta residua, presentano ...
Il successo di un trattamento implantare si basa sulla disponibilità di una sufficiente quantità e qualità ossea. Ecco perché ...
Il successo di un trattamento implantare si basa sulla disponibilità di una sufficiente quantità e qualità ossea. Ecco perché ...
Webinar gratuito – Martedì 6 novembre – ore 21:00-22:00.
Insieme al dottor Marco Pasini* si parlerà di ipersensibilità dentinale: dai fattori di ...
Cari amici, vi presento la consueta edizione biennale del seminario piemontese, risultato del lavoro di programmazione dei soci attivi della sezione: ...
La strumentazione parodontale non chirurgica è necessaria come trattamento iniziale, e come terapia di mantenimento, di qualsiasi patologia ...
Si intitola “Ricerca e clinica per il successo endodontico” il Seminario regionale SPE, in programma l’8 aprile presso la sede ormai ...
SEOUL, Corea: L’ascesa della pianificazione chirurgica virtuale (PCV) e della stampa 3D segna l’evoluzione digitale in corso in chirurgia ortognatica, ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East






















































To post a reply please login or register