La riabilitazione implantoprotesica, affermatasi negli ultimi decenni come tecnica chirurgica affidabile e di indubbio successo è, come è noto, fortemente condizionata dalla scarsità di osso determinata dalla lunga edentulia, da pregressi traumi e svariate patologie.
La sfida dell’odontoiatria moderna è quindi rivolta al modo di trovare le tecniche atte a garantire un ancoraggio protesico anche in soggetti privi di una quantità di osso sufficiente.
Tale esigenza sarà sempre più sentita dal momento che, secondo i dati statistici, l’Italia si colloca nelle prime posizioni per invecchiamento della popolazione. L’OMS calcola che nel 2045 gli anziani in Italia saranno 6 milioni in più, con una aspettativa di vita di 85 anni per le donne e di 80 per gli uomini. I pazienti che nel prossimo futuro si sottoporranno a cure odontoiatriche saranno quindi sempre più anziani, e sempre più frequentemente presenteranno l’esigenza di ripristinare le funzioni masticatorie, estetiche e fonetiche, senza tuttavia accontentarsi più della protesi rimovibile, vuoi per questioni di relazioni sociali vuoi per semplice autostima.
Normalmente, in caso di deficit osseo, l’incremento osseo viene ottenuto attraverso tecniche di chirurgia avanzata tra le quali citiamo, come le più affidabili:
- innesti di osso autologo, con prelievo da diversi siti ossei, extra e/o intraorali: a questi interventi si associano alcuni svantaggi, come l’aumento della morbilità post-operatoria, il rischio di mancata integrazione dell’innesto o di necrosi o il riassorbimento dello stesso;
- innesti di osso di banca, limitato dal rischio di una mancata integrazione e di eventuale, anche se rara, trasmissione di malattie infettive oltre che appesantito da una procedura burocratica alquanto complessa e dalla scarsità delle banche dell’osso sul territorio;
- rialzo del seno mascellare, limitatamente all’arcata superiore nei settori posteriori, con impiego di osso autologo, eterologo o di osteosostitutivo di tipo alloplastico;
- osteodistrazione, con aumento dei tempi di guarigione, difficoltà tecniche di grado elevato, complicanze dovute ad errori, scarsa predicibilità dei risultati, indicazioni limitate, necessità di elevata compliance del paziente;
- tecniche di split crest con limitate indicazioni e modesto recupero di osso;
- tecniche di rigenerazione ossea guidata con impiego di osso di varia origine o sostituti dello stesso e di membrane riassorbibili e non.
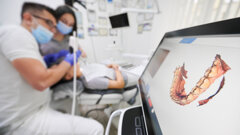
In alternativa si sono raffinate tecniche che consentono di sfruttare al meglio l’osso disponibile mediante i programmi di implantologia computer guidata che permettono all’implantologo di creare progetti chirurgici precisissimi, spesso ricorrendo alla sistematica “All-on-Four” che si basa sull’utilizzo di soli quattro impianti inseriti in posizioni e con inclinazioni strategiche.
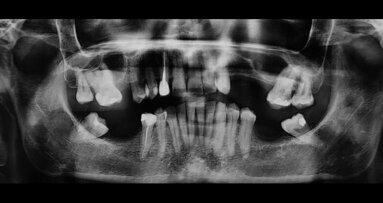
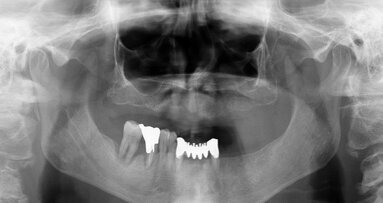
Bisogna inoltre considerare le tecniche di mantenimento della cresta ossea, che, dopo estrazione di elementi dentari, tende a collassarsi sia in senso verticale che orizzontale, impedendo, a volte, l’inserimento di impianti a guarigione avvenuta. A tale scopo l’inserimento di impianti post-estrattivi non permette di prevedere il reale livello osseo che si raggiungerà durante la fase di guarigione. Per questa ragione vengono utilizzate tecniche di mantenimento della cresta ossea (Socket Preservation) che, mediante l’inserimento di osteosostitutivi, con e senza membrana, riducono il riassorbimento osseo conseguente all’estrazione dentaria.
Nuove possibilità di ottenere, in maniera non invasiva, nuovo osso autologo si basano sulle cellule staminali non embrionali ottenute da differenti tessuti dello stesso paziente. Nel panorama della medicina rigenerativa le cellule staminali occupano un posto preminente e, nel bene o nel male, occupano le pagine dei giornali anche per i non addetti ai lavori. Sembra comunque opportuno partire da una breve disamina di quelle che sono le giuste definizioni per sgomberare il campo da inutili fraintendimenti.
Parlando di cellula staminale, cioè la cellula totipotente in grado di differenziarsi dando origine a tutti i tipi di tessuti del corpo umano o animale, l’unica cellula a possedere tali peculiarità è lo “zigote”, cioè la cellula uovo fecondata.
Altro discorso riguarda invece le cellule multipotenti in grado di differenziarsi in una serie di cellule specializzate in diversi campi, quali ad esempio le cellule della linea ematopoietica. Infine, abbiamo le cellule specializzate a riprodurre un solo tipo di tessuto, come ad esempio la cute, l’osso, ecc.
Attraverso anni di studi, i biologi hanno tuttavia capito che alcune cellule, in determinate situazioni, possono regredire e comportarsi da cellule staminali.
Si parla quindi di “staminalità”, o funzione staminale di una cellula, caratterizzata dalla capacità di originare una progenie cellulare identica a se stessa e una discendenza di cellule sempre più differenziate. Cellule staminali sono presenti in tutti i tessuti somatici dell’adulto e possiedono l’unica capacità di rinnovarsi e nel contempo di differenziarsi nelle cellule mature di un singolo tipo tissutale. La funzione di staminalità è determinata da una unità spazio-temporale, che prende il nome di “nicchia”. Nella nicchia agiscono tutti quei fattori e segnali di natura chimica e fisica in grado di far agire la cellula come staminale.
In ambito odontoiatrico le cellule che possiamo utilizzare a scopo rigenerativo sono prelevabili dal tessuto adiposo, dalla polpa dentaria, dalla papilla dentale, dal follicolo dentale, dal tessuto gengivale disepitelizzato e dal tessuto periostale, ma il limite fino ad oggi insormontabile riguardava la manipolazione cellulare, non consentita dalla legislazione italiana.
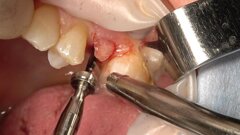
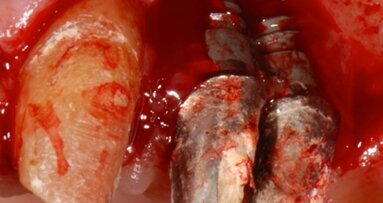
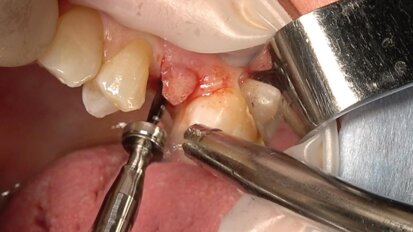
La ricerca che attualmente stiamo portando avanti nell’Università di Pavia (Dipartimento di Scienze clinico-chirurgiche diagnostiche e pediatriche - Sezione di Odontoiatria), validata dal Comitato Etico dell’Università di Pavia, si basa sulla possibilità di estrarre le cellule progenitrici (diametro inferiore a 50 µ) da un piccolo prelievo di connettivo reperibile nel cavo orale del paziente. Tale possibilità è fornita da un’apparecchiatura in grado di disgregare i tessuti biologici selezionando e isolando le cellule staminali mesenchimali, che potranno quindi essere innestate, nella stessa seduta, su uno scaffold riassorbibile e reinserite nella zona ossea deficitaria o nello stesso sito post-estrattivo, nel quale verrà poi inserito, dopo 2-4 mesi, l’impianto endoosseo. Con questa metodica l’intervento si configura quale microinnesto, risolvendo il problema della manipolazione cellulare.
La metodica, chiamata Rigenera®, frutto di una ricerca tutta italiana, prevede l’uso di particolari filtri, denominati Rigeneracons®, che provvedono alla disgregazione del tessuto in 2 minuti circa mediante 600 lame. Le cellule progenitrici vengono quindi selezionate mentre passano attraverso un filtro che lascia passare solo le cellule inferiori a 50 µ. I filtri disgregatori possono essere montati sul micromotore da implantologia (15 Ncm e 75 giri/min), evitando quindi trasporto e manipolazione del materiale biologico.
Le cellule selezionate e innestate sono cellule progenitrici che nel breve periodo di circa 20-30 giorni si differenziano in cellule staminali mesenchimali, che permettono di ottenere nuovo osso in tempi più rapidi della norma, sia nel seno mascellare sia negli alveoli di denti estratti, abbreviando i tempi per l’inserimento delle viti implantari. La tecnica presenta molti vantaggi: minimo trauma operatorio, poiché il tessuto connettivo viene prelevato nella stessa zona dove si effettuerà l’innesto; tempi di guarigione notevolmente ridotti, anche a livello dei tessuti gengivali; annullamento dei rischi infettivi legati all’impiego di osso di banca; assenza del trauma conseguente ai prelievi di osso dello stesso paziente in zone extra-orali (teca cranica e cresta iliaca). La semplicità dell’intervento lo rende particolarmente adatto ai pazienti della terza età che ne potranno ricevere un vantaggio enorme sia in rapporto alla vita sociale, sia riguardo alle funzioni dall’apparato orale: buona masticazione, con conseguente miglioramento delle funzioni digestive, fonazione corretta ed evidente abbellimento estetico.
Infine, l’osso così ottenuto ha dimostrato di essere di elevata qualità.
Una ulteriore evoluzione dei nostri studi sarà quella di creare scaffold, disegnati sulle immagini 3D ottenute dalla TC, per mezzo di stampanti tridimensionali. Questa tecnica ci permetterà di costruire segmenti ossei personalizzati in base alle esigenze del singolo paziente e che si adatteranno più facilmente alla sua anatomia con grandi vantaggi proprio relativamente alle fasce di popolazione più anziane e più soggette a svariate patologie senili.
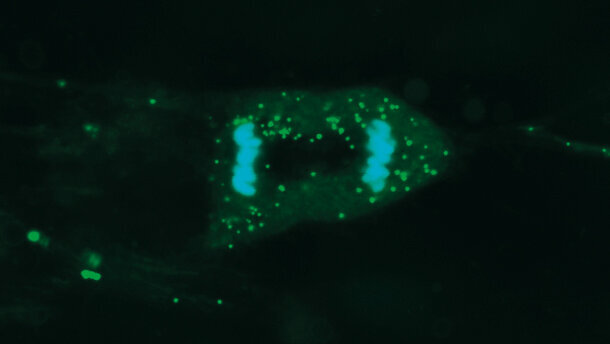
La validazione della tecnica passa anche attraverso una fase di studi in vitro: la sospensione cellulare, ottenuta dai tessuti disgregati, viene analizzata allo scopo di valutare il potenziale proliferativo e la capacità di differenziarsi in tessuto osseo. Le cellule mesenchimali vengono mantenute in coltura e un campione di cellule viene prelevato dalla coltura ed analizzato per verificare che si tratti di cellule staminali mesenchimali. Le rimanenti cellule vengono poi poste in coltura negli appositi terreni di differenziamento per saggiarne la capacità di differenziarsi in tessuto osseo, adiposo o condrale. I risultati fin ora ottenuti in vitro confermano la possibilità di utilizzare, in vivo, cellule del paziente isolate durante la fase chirurgica per indurre ricrescita di osso mascellare. In particolare, ogni prelievo permette di ottenere circa 80.000 cellule progenitrici con vitalità del 92%.
A oggi sono stati operati 50 pazienti di sesso maschile e femminile di età superiore ai 18 anni in buona salute (ASA 1-2) con indicazione ad avulsione dentaria da riabilitare con protesi implanto-supportata e capacità di fornire un consenso informato valido. Dallo studio sono esclusi pazienti con patologie sistemiche come diabete scompensato, malattie neoplastiche, immunodepressive, gravi malattie epatiche e renali, sottoposti a radioterapia locale, grave dismetabolismo osseo, in terapia con bisfosfonati per grave osteoporosi o per patologie neoplastiche ossee, gravidanza, instabilità emotiva e abuso di alcool o droghe.
In conclusione si può affermare che la tecnica, semplice e rapida, è in grado di evitare tutti quegli interventi di rigenerazione ossea i cui risultati, per la loro complessità, sono eccessivamente operatori/dipendente.
embedImagecenter("Imagecenter_1_1930",1930, "large");
L'articolo è stato pubblicato su Dental Tribune Italian Edition, settembre 2015.
La riabilitazione implantoprotesica, affermatasi negli ultimi decenni come tecnica chirurgica affidabile e di indubbio successo è, come è ...
Gli impianti endossei sono considerati una delle opzioni principali per la riabilitazione protesica dei settori edentuli, in particolare nella regione ...
La riabilitazione di arcate totalmente edentule con protesi fisse ad ancoraggio implantare, è stata ideata e convenzionalmente eseguita seguendo un ...
I dentisti di tutto il mondo avranno l’opportunità di aggiornarsi su tutte le novità in tema di restauri supportati da impianti nel ...
I dentisti di tutto il mondo avranno l’opportunità di aggiornarsi su tutte le novità in tema di restauri supportati da impianti nel ...
Intervista al Presidente Sisio Gianna Maria Nardi alla vigilia del IV Congresso Nazionale Sisio
Sempre più spesso si parla di avanzate tecniche chirurgiche e dei vantaggi che nuovi protocolli o nuove tecnologie possono offrire. Ma forse ci si ...
Tra le misure più interessanti inserite nel decreto Destinazione Italia, che è stato convertito in legge il 21 febbraio 2014, c’è...
Contrariamente a quanto avvenuto negli Stati Uniti d’America e in quasi tutte le nazioni europee, in Italia l’elevazione morale e professionale ...
La riabilitazione implantoprotesica in presenza di insufficiente volume osseo richiede la gestione di una condizione compromessa rispettando comunque i ...
Live webinar
gio. 30 aprile 2026
1:00 (CET) Rome
Dr. Renato Leonardo D.M.D.
Live webinar
gio. 30 aprile 2026
19:00 (CET) Rome
Live webinar
dom. 3 maggio 2026
18:00 (CET) Rome
Dr. Rickard Brånemark MSc, MD, PhD, Dr. Robert Gottlander DDS
Live webinar
lun. 4 maggio 2026
2:00 (CET) Rome
Live webinar
mar. 5 maggio 2026
16:00 (CET) Rome
Live webinar
mar. 5 maggio 2026
18:00 (CET) Rome
Live webinar
mar. 5 maggio 2026
19:00 (CET) Rome
Dr. Maximilian Dobbertin M.Sc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East


























































To post a reply please login or register