Oltre alle malattie sistemiche e alle abitudini parafunzionali e il bruxismo, anche le malattie parodontali rappresentano un problema per l’implantologia orale. In questo ambito, i chirurghi hanno a che fare con la perdita di denti, l’epitelio prolungato, il riassorbimento osseo e la perdita di legamento parodontale. Nel caso qui presentato, abbiamo potuto vedere chiaramente al momento dell’analisi preclinica che si era verificato un importante riassorbimento osseo sia orizzontalmente sia verticalmente.
I difetti ossei erano a carico di più di una parete, il riassorbimento osseo introno alla radice era simile a un cratere, con infiltrazione di tessuto molle. Era quindi difficile ottenere la stabilità primaria dell’impianto. Il trattamento parodontale rappresentava il primo passo, accompagnato da otturazioni ed estrazioni per curare le infiammazioni acute e ripristinare l’igiene orale. In ogni caso, i trattamenti parodontali solitamente portano a situazioni compromesse dal punto di vista funzionale ed estetico e a pazienti insoddisfatti. Inoltre, il trattamento parodontale non assicura il corretto trattamento protesico del paziente. In base al tipo di restauro, i denti spesso devono essere estratti, nonostante il successo del trattamento parodontale. Così, la domanda che bisogna porsi è se e quando ha senso un trattamento parodontale come trattamento definitivo o se dovrebbe essere uno strumento per migliorare le successive procedure chirurgiche e protesiche.
Risultati clinici e radiologici
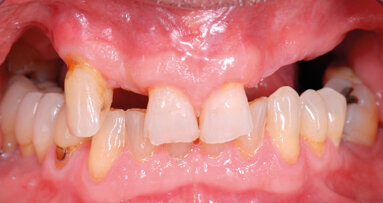
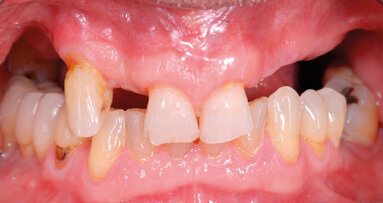
L’esame clinico mostrava un grave difetto parodontale, indice di screening di Grado IV, tasche fino a 6 mm, mobilità dentale di grado II-III e un indice di sanguinamento di 3-4. La funzionalità era molto limitata e la situazione estetica insoddisfacente. Le protesi esistenti sugli incisivi centrali erano troppo lunghe per coprire le recessioni, con il risultato di un’ulteriore perdita di attacco. Anche l’estetica era compromessa a seguito della perdita di fibra parodontale e supporto osseo. Soprattutto gli incisivi laterali soffrivano gravemente della perdita di osso interprossimale, seguita da mesiorotazione e ante-inclinazione (Figg. 1 e 2).
I risultati radiologici confermavano che tutti i quattro incisivi superiori dovevano essere estratti.
Piano di trattamento
Tenendo in considerazione che l’obiettivo dei trattamenti parodontali chirurgici è un indice di screening di 2-3 mm e che essi quasi sempre esitano in recessioni, il risultato di queste procedure è esteticamente scarso. Soprattutto in biotipi altamente festonati, difficilmente i pazienti sono soddisfatti. D’altra parte, queste procedure non hanno sempre successo, risultando ulteriormente in sensibilità termica e mobilità dentale persistente. A causa dei costi elevati della parodontologia chirurgica e le precedenti argomentazioni, i pazienti richiedono sempre più procedure alternative. Nel caso discusso in questo articolo, il trattamento parodontale non avrebbe portato a un miglioramento estetico e funzionale, ma solo al mantenimento dei denti per alcuni mesi o anni. Il rischio sarebbe stato quello di un’ulteriore perdita di osso e tessuto molle, compromettendo piani future e possibilità protesiche.
Il piano di trattamento di questo caso includeva un trattamento parodontale conservativo e richiami per il trattamento di infiammazioni, estrazione dei denti e impianto immediato con rigenerazione ossea e tissutale guidata.
Chirurgia
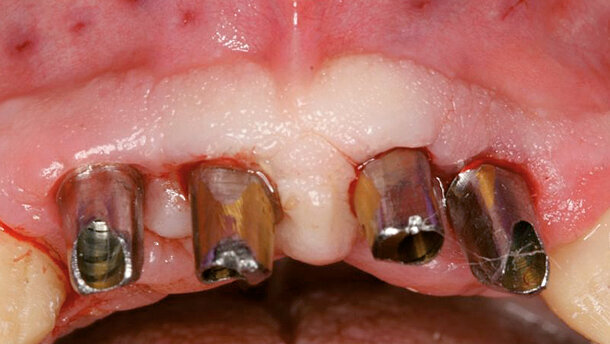
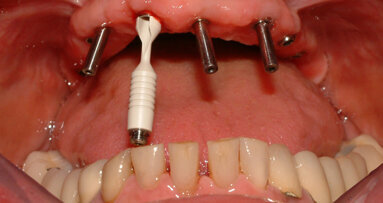
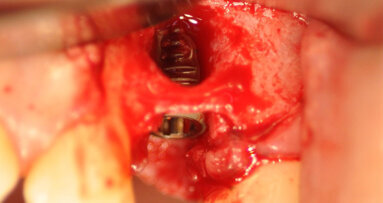
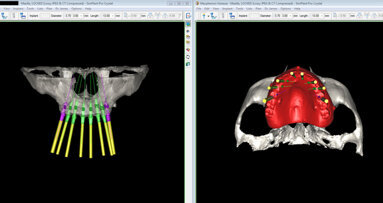
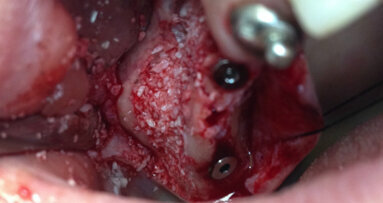
Prima di estrarre gli incisivi, le corone 13 e 23 sono state rimosse e i denti sono stati preparati per l’applicazione di un ponte provvisorio. Con una ceratura sul modello della situazione e sui pontic, è stata creata una forma ottimale per supportare e modellare il tessuto mole durante la fase di guarigione. Nello stesso tempo, il ponte provvisorio funziona come copertura della ferita se non è possibile la chiusura primaria (Figg. 3-6)1-4. Nella fase successiva, i denti da 12 a 22 sono stati estratti. Il contorno del lembo risparmiava la papilla mediana e quella mesiale su 12 e 22. A causa dei difetti ossei interprossimali, lo scollamento della papilla in questa regione avrebbe portato a gravi recessioni. I difetti ossei verticali, soprattutto tra 11 e 12, erano ovvi dopo lo scollamento del lembo a tutto spessore. Sono state eseguite incisioni di rilascio distalmente ai canini e solo nella gengiva aderente per evitare la formazione di cicatrice attraverso tagli verticali nella mucosa. Il vestibolo basso rendeva meno logico uno lembo a spessore parziale o a tasca periostale. Mobilizzando il tessuto molle dalle labbra mediante altri design di lembo porterebbe a limiti funzionali, tensione della sutura e plastica gengivale secondaria per riposizionare il tessuto molle coronale tras-posizionato. I margini della ferita sono stati ridefiniti per rimuovere l’epitelio prolungato e i difetti ossei liberati dalla crescita interna del tessuto molle (Figg. 7-10). La perdita di osso orizzontale era moderata. Gli impianti sono stati posizionati leggermente sottocrestali. Sebbene il gap tra gli impianti e il piano buccale fosse circa 1-1,5 mm e lo spessore del piano buccale 1-1,5 mm a causa del riassorbimento, abbiamo optato per impianti 3,8 mm, lasciando un gap di 1,5 mm al piano buccale5-10. Lo spazio interimplantare e il piano buccale sono stati incrementati con una combinazione di alloinnesto e xenoinnesto. Lo xenoinnesto è stato applicato anche sul piano buccale, in modo da manipolare il riassorbimento del piano buccale. Come barriera è stata utilizzata una membrana di pericardio (Fig. 11). L’anatomia dell’arcata superiore e il vestibolo basso non permettevano una chiusura primaria. Per proteggere la membrana dal riassorbimento proteolitico e l’incremento, abbiamo applicato due strati di tessuto sulla membrana. Attraverso lo strato di collagene e la protezione del ponte provvisorio, dopo due settimane ci si aspettava granulazione libera della copertura dell’alveolo estrattivo (Fig. 12)11,12.
Il paziente è stato sottoposto a richiami settimanali con profilassi e istruzioni di igiene. Tre settimane dopo l’intervento, sono state rimosse le suture. La situazione clinica non mostrava irritazione e la guarigione e la chiusura della ferita erano ideali (Fig. 13).
Seconda fase e protesi
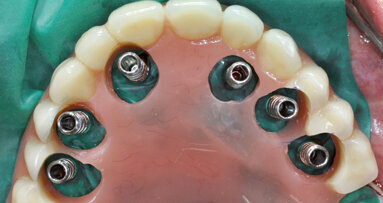
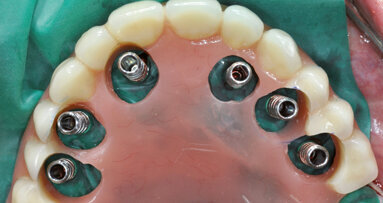
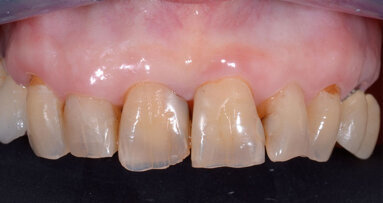
La riapertura è stata eseguita dopo 3 mesi con incisioni crestali minimamente invasive. Una papilloplastica ha modificato i margini della ferita tra 11-12 e 21-22 (Fig. 14). Dopo 3 ulteriori settimane, è stata rilevata l’impronta. La situazione guarita mostrava una qualità ottimale del tessuto molle e una quantità di gengiva aderente adeguata. Abbiamo misurato 2-2,5 mm di altezza di tessuto molle sopra ai colletti implantari, sufficienti per il necessario profilo di emergenza. Con l’aiuto di protesi con forma convessa o concava il tessuti molle può essere modellato nella direzione necessaria per l’estetica (Figg. 15-16)13-16. Le corone finali mostravano un risultato di successo. Le papille e le pseudo papille riempivano lo spazio prossimale. Il contatto prossimale doveva essere più lungo e largo del normale al fine di compensare la precedente perdita ossea verticale, soprattutto nella regione 11-12. In ogni caso, non vi erano triangoli neri, il paziente era soddisfatto e con un’igiene corretta il risultato estetico si sarebbe ottimizzato nei mesi successivi. Quindi, non vi era necessità di intervenire con ceramica rosa (Figg. 17-19).
Discussione
Nella situazione parodontalmente compromessa, è importante decidere se un trattamento parodontale curativo offre risultati soddisfacenti a lungo termine. Come in questa occasione, l’estrazione in un momento cruciale aiuta a preservare ciò che abbiamo, usarlo al massimo per la chirurgia implantare e non rischiare ulteriore perdita di osso o recessioni. Qualunque altra procedura avrebbe portato a un approccio chirurgico a due fasi e probabilmente a una protesi mobile. Il biotipo spesso del paziente era molto favorevole, così come la linea labiale bassa. La quantità di tessuto molle era evidente. La tensione della chiusura del lembo era impossibilitata dal protocollo chirurgico e dalla granulazione libera della ferita. La quantità ossea ha assicurato un inserimento implantare con stabilità implantare. L’inserimento immediato dell’impianto ha assicurato la stabilità dell’incremento e l’uso di una minor quantità di materiale. Il posizionamento dell’impianto ha permesso di creare un profilo di emergenza ottimale, rendendo inutili le complicate procedure a carico del tessuto molle17-19. La situazione clinica e i difetti ossei rendevano chiaro durante la chirurgia che sarebbe stato necessario un compromesso estetico nella regione 11-12. Il supporto osseo del tessuto molle interprossimale è difficile da rigenerare e la formazione della pseudo papilla non predicibile. L’impianto immediato in queste aree conserva il tessuto duro e molle. Attraverso il posizionamento degli impianti e la granulazione libera della ferita di estrazione, abbiamo migliorato il tessuto molle, un vantaggio principale per la seconda fase e la protesi.
Gli impianti posizionati presentavano micro filettature a livello del colletto implantare in un’altezza di 1 mm. Questo design realizzato a laser imita la biologia e promette una miglior adesione cellulare a questa superficie.
Questi design moderni, combinati con i vantaggi del platform switching, rappresentano prodotti innovativi. Il moderno mantenimento dell’osso crestale funziona grazie alla protezione dell’osso crestale. Quando gli impianti vengono posizionati sotto o a livello della cresta, sulla piattaforma si crea un anello di tessuto molle che protegge l’osso sottostante. Quando gli impianti sono posizionati sotto cresta, le opzioni del colletto implantare fissano l’osso crestale sottostante, grazie all’attacco di fibre di tessuto molle sui loro colletti23,24. Nei casi in cui la chiusura primaria non è possibile o non si vuole la mobilizzazione del tessuto molle adiacente mediante altri design di lembo, le protesi provvisorio diventano indispensabili. La modellazione del tessuto molle inizia giù dal primo momento e influisce sul risultato estetico25-27. La situazione clinica dopo 3 settimane con gli abutment di guarigione doveva essere modificata buccalmente a livello di 11 e 21 e manipolata per 0,5 mm apicalmente. Ciò è stato ottenuto mediante abutment individuali con base convessa e larghezza di 1 mm. Al contrario, i margini gengivali degli incisivi laterali necessitavano di una correzione coronale. Quindi, abbiamo utilizzato abutment stretti per dare al tessuto molle più spazio in direzione coronale13-15. La combinazione di biomateriali appartiene al nostro protocollo di incremento standard ed è ben documentata. I risultati della rigenerazione ossea guidata sono predicibili e possono essere pianificati, anche in caso di difetti importanti. Oltre alla combinazione dei biomateriali, è molto importante anche la loro struttura. Le particelle spigolose e taglienti aiutano la stabilizzazione interna dell’area di incremento. Spesso, non è necessaria una stabilizzazione esterna con perni o viti. La porosità delle particelle è definita dalla loro biologia. Questo è il motivo per cui preferiamo non utilizzare biomateriali alloplastici e beneficiare dei vantaggi della combinazione di alloinnesti e xenoinnesti. Nello stesso tempo, questi sono i requisiti dei moderni biomateriali, accompagnati ovviamente dall’induttività e dalla conduttività28-30. Le malattie parodontali sono un normale fattore di limite dell’implantologia orale. Quindi, vi sono situazioni in cui la malattia parodontale non pone controindicazioni all’implantologia. Le precondizioni per simili procedure sono la comprensione e la conoscenza della biologia, della chirurgia e della protesi. Queste procedure non hanno alla base algoritmi, bensì diagnosi corrette, analisi e pianificazione di ciascun paziente e la scelta del corretto sistema implantare e dei biomateriali. La moderna implantologia fornisce tutti gli strumenti per il successo del trattamento. Però, le complicanze sono serie e difficilmente possono essere risolte senza compromessi.
La bibliografia è disponibile presso l’Editore.
embedImagecenter("Imagecenter_2_1436",1436,"small");
L'articolo è stato pubblicato sul numero 2 di Perio Tribune Italy 2014.
L’implantologia è diventata una forma consolidata di trattamento con risultati buoni e prevedibili per la ricostruzione funzionale ed estetica ...
L’implantologia è diventata una forma consolidata di trattamento con risultati buoni e prevedibili per la ricostruzione funzionale ed estetica ...
Esiti di malattia parodontale, riassorbimenti interni ed esterni, lesioni cariose non sanabili e fratture sono ancora oggi causa di estrazione di molti ...
Paziente di sesso femminile, di anni 52 senza alcuna rilevante patologia sistemica, portatrice di protesi mobile completa arcata superiore, con marcata ...
Paziente: donna, 31 anni, in buona salute.
Situazione clinica: primo premolare superiore sinistro non recuperabile dopo due precedenti resezioni ...
Questo caso clinico ha richiesto un inserimento ottimale di impianti sulla base di un piano di trattamento protesicamente guidato e di chirurgia guidata. ...
Nelle riabilitazioni implanto-protesiche del mascellare atrofico esistono delle alternative alla chirurgia di elevazione del seno mascellare che devono ...
Nelle riabilitazioni implanto-protesiche del mascellare atrofico esistono delle alternative alla chirurgia di elevazione del seno mascellare che devono ...
La riabilitazione di pazienti parzialmente o totalmente edentuli con protesi supportate da impianti è diventata una pratica comune negli ultimi ...
Il fallimento di impianti classici o delle tecniche rigenerative oltre che i gravi casi di atrofia del mascellare, possono oggi essere recuperati attraverso...
Live webinar
mar. 19 maggio 2026
17:00 (CET) Rome
Live webinar
mar. 19 maggio 2026
19:00 (CET) Rome
Prof. Dr. med. dent. Ivo Krejci
Live webinar
mer. 20 maggio 2026
13:00 (CET) Rome
Dr. Graham Carmichael BDSc (Hons), DClinDent (Pros), FRACDS, Dr. Robert Gottlander DDS
Live webinar
mer. 20 maggio 2026
15:00 (CET) Rome
Live webinar
mer. 20 maggio 2026
17:00 (CET) Rome
Live webinar
mer. 20 maggio 2026
19:00 (CET) Rome
Prof. Dr. med. dent. Tim Joda PhD, MSc, eMBA
Live webinar
gio. 21 maggio 2026
18:00 (CET) Rome
Dr. Leonardo Muniz DDS, MSC



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East























































To post a reply please login or register