Da aggiungere anche che la staticità del volto a riposo è oggi differente dal congelamento espressivo conseguente a metodiche che, fino ieri, non tenevano in alcun conto gli strati dei tessuti molli del volto sottostanti la cute – derma, tessuto adiposo superficiale, muscoli – mentre oggi invece sono altamente valorizzabili attraverso la tecnologia ultrasonica.
Questa evoluzione non è stata guidata solo da un mutamento nella reologia dei materiali utilizzati per correggere gli inestetismi nel divenire dell’aging – che oggi, quando bene selezionati, premiano la naturalezza e il movimento rispetto alla staticità del passato – ma soprattutto da una comprensione sempre più profonda dell’anatomia individuale della faccia (che comprende le sue strutture nei diversi piani che la costituiscono) e le sue funzioni. Il volto umano non ha una mappa anatomo-topografica universale: le strutture di superficie, gli strati sottocutanei, le interconnessioni tra i muscoli mimici, la profondità e lo spessore dei muscoli e la disposizione dei vasi variano significativamente tra i pazienti, rendendo obsoleti i protocolli di iniezione standardizzati.
In questo contesto la visita medica non è più un mero atto preliminare al piano di trattamento ma il fulcro di una strategia terapeutica che deve portarci a promettere alla persona un risultato che poi – per contratto fra le parti – saremo obbligati a mantenere.
Il momento operatorio non è soltanto il periodo in cui il clinico deve “firmare” il viso del paziente con la correttezza del proprio operato e in base alla propria perizia, ma è anche una tappa che deve condurre il caso clinico all’eccellenza dei risultati in assoluta sicurezza e prevenendo i rischi del caso con l’ausilio di una tecnologia innocua ed affidabile – quale quella ecografica – che non solo contribuiscono a evitare gli eventi avversi più temibili, ma anche consentono di trattare con successo i vari distretti del volto.
Il periodo di follow up (che fino a ieri era un momento da tenere in considerazione solo per controllare l’assenza di eventi avversi e prevedere i nuovi interventi terapeutici di richiamo sulla base presuntiva del tempo trascorso o della evidenza clinica della diminuzione del risultato terapeutico) oggi assume un ruolo determinante perché consente all’operatore non solo di valutare il corretto andamento del periodo postoperatorio ma anche di considerare con precisione il momento in cui effettuare un nuovo richiamo terapeutico sulla base dell’effettiva presenza del dispositivo medico o sulla base della evidenza della ripresa dell’attività contrattile muscolare valutati attraverso l’evidenza ultrasonica.
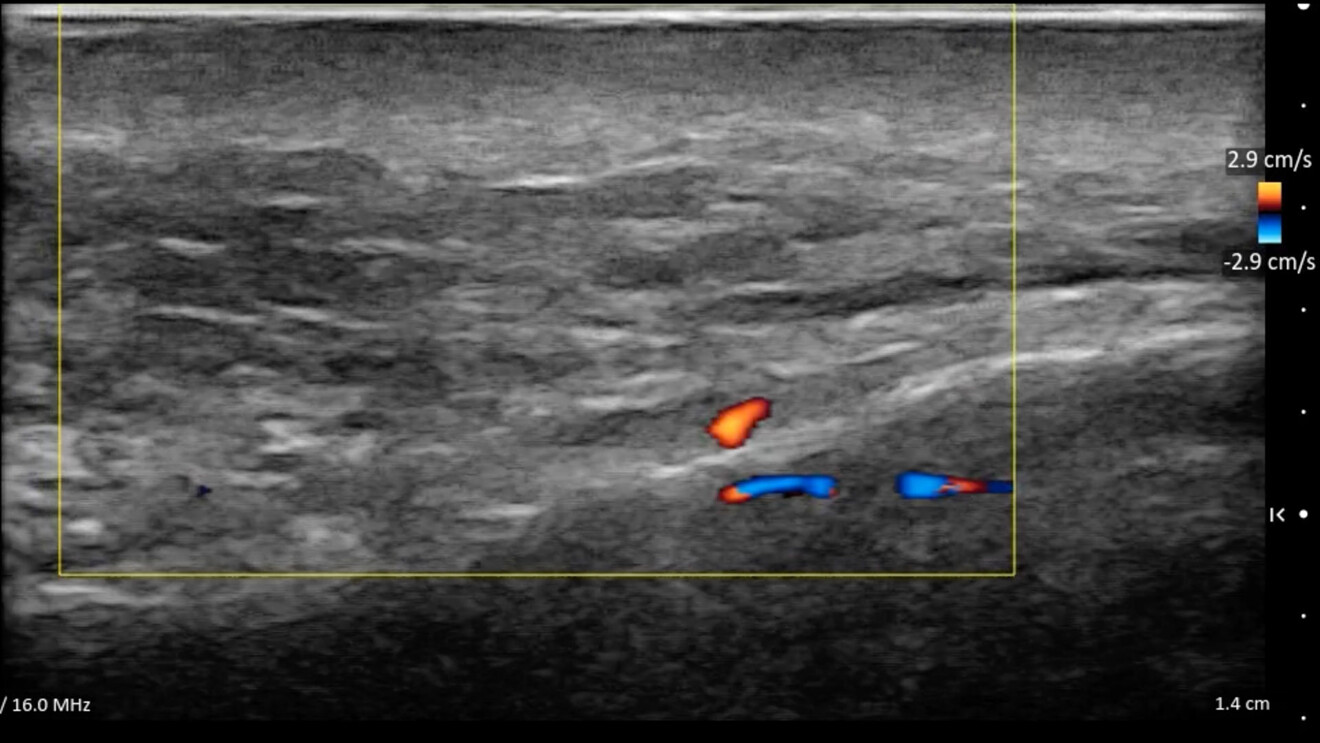
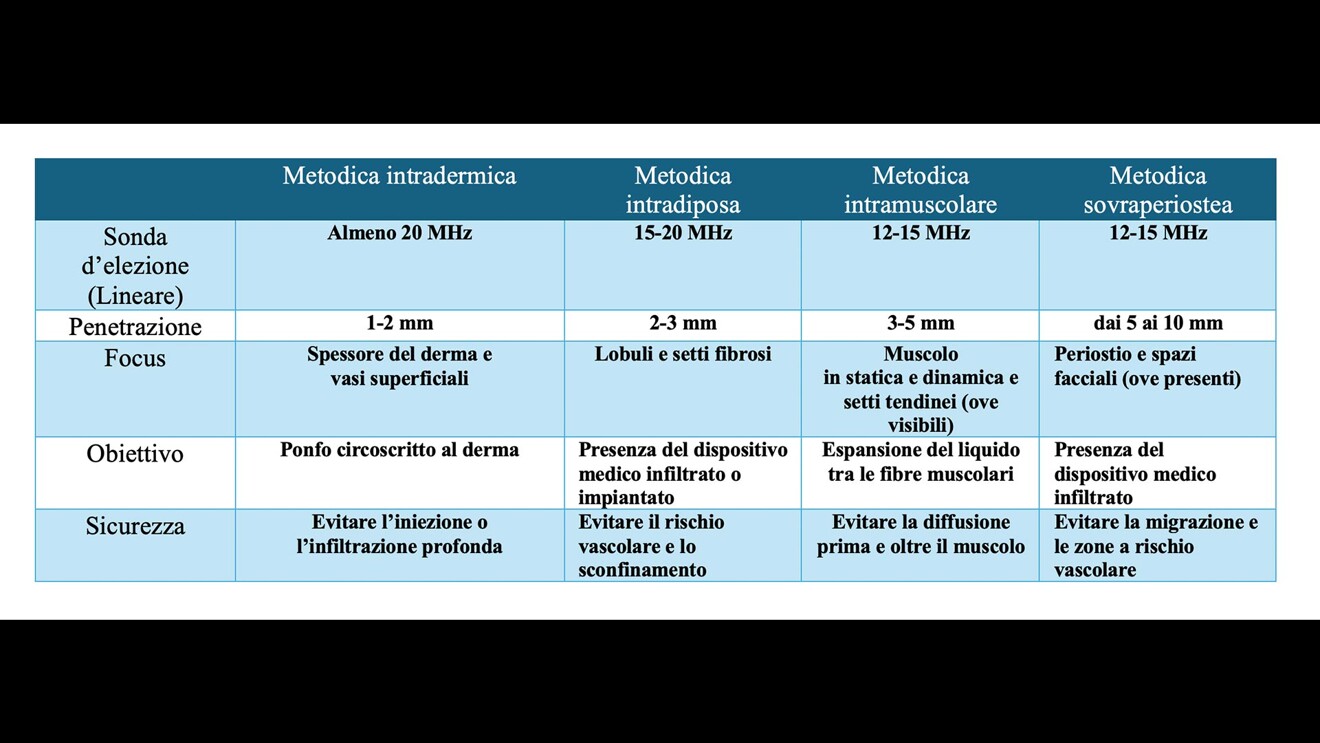
L’ecografia ad alta frequenza è pertanto una vera e propria rivoluzione tecnologica e l’integrazione della diagnostica e della guida ultrasonica hanno trasformato l’iniezione di tossina botulinica, l’infiltrazione di filler e l’impianto di fili di biostimolazione o di trazione/sospensione da procedure da effettuare “alla cieca”, basate empiricamente sulla sensibilità tattile e sui repere clinici, a procedure di precisione ultrasuono-verificate e/o ultrasuono-guidate.
Nel caso dei protocolli diagnostico/terapeutici di tutta la medicina estetica oro-facciale, l’esame ecografico consente:
- la possibilità di visualizzare e misurare in tempo reale lo spessore dei tessuti molli;
- di valutare in tempo reale l’effettiva posizione del dispositivo medico durante il suo posizionamento ed eventualmente di correggerlo;
- di localizzare con esattezza millimetrica il derma o il muscolo;
- di operare con una sicurezza senza precedenti, minimizzando i rischi di un’errata iniezione del farmaco o di non ottimale infiltrazione del filler o errato impianto dei fili, ottimizzando i risultati clinici.
Il presente elaborato si propone di analizzare l’intero percorso clinico dei trattamenti di medicina estetica mininvasiva del volto con l’ausilio ecografico: dalla programmazione personalizzata alla scelta fra le metodiche di iniezione, infiltrazione, impianto fino all’integrazione sinergica fra le metodiche mininvasive.
Attraverso l’analisi dei dati anatomo-sonografici e sulle basi della letteratura più recente, verrà delineato come l’ecografia stia ridefinendo i confini della medicina estetica moderna, garantendo trattamenti che siano, allo stesso tempo, efficaci, sicuri e biologicamente rispettosi dell’unicità di ogni volto.
I .La visita del paziente e la programmazione del piano terapeutico
L’approccio moderno alla medicina estetica mininvasiva è evoluto da una tecnica pressoché totalmente correttiva a una strategia di modulazione dinamica del volto che prevede anche un protocollo preventivo di contrasto all’aging. La visita iniziale rappresenta il momento critico in cui l’analisi estetica del viso della persona si fonde con la valutazione funzionale e anatomica. È – la visita – il momento in cui l’operatore opterà per una scelta fra le quattro metodiche di medicina estetica da proporre al paziente: medicina estetica di superficie, medicina estetica iniettiva, infiltrativa, implantare.
Prendiamo in esame le procedure medicoestetiche di superficie
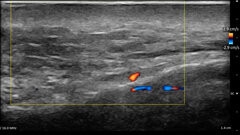
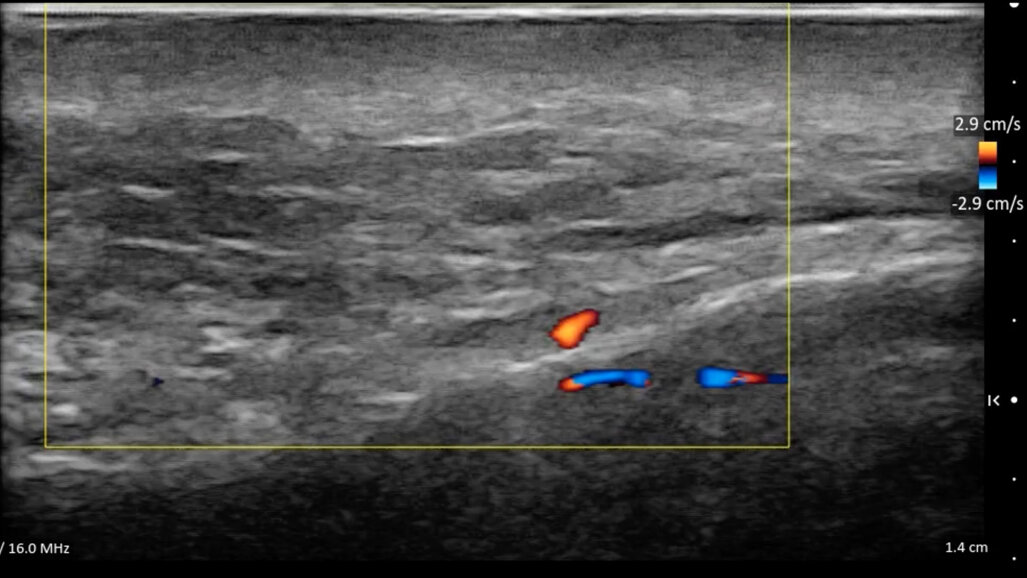
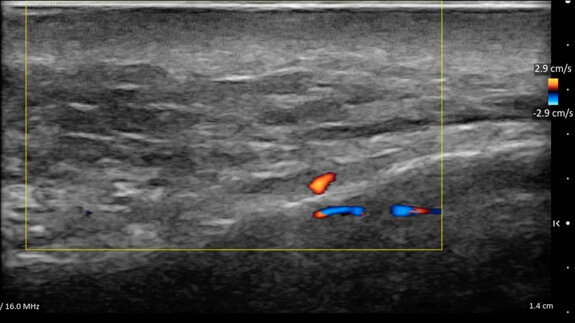
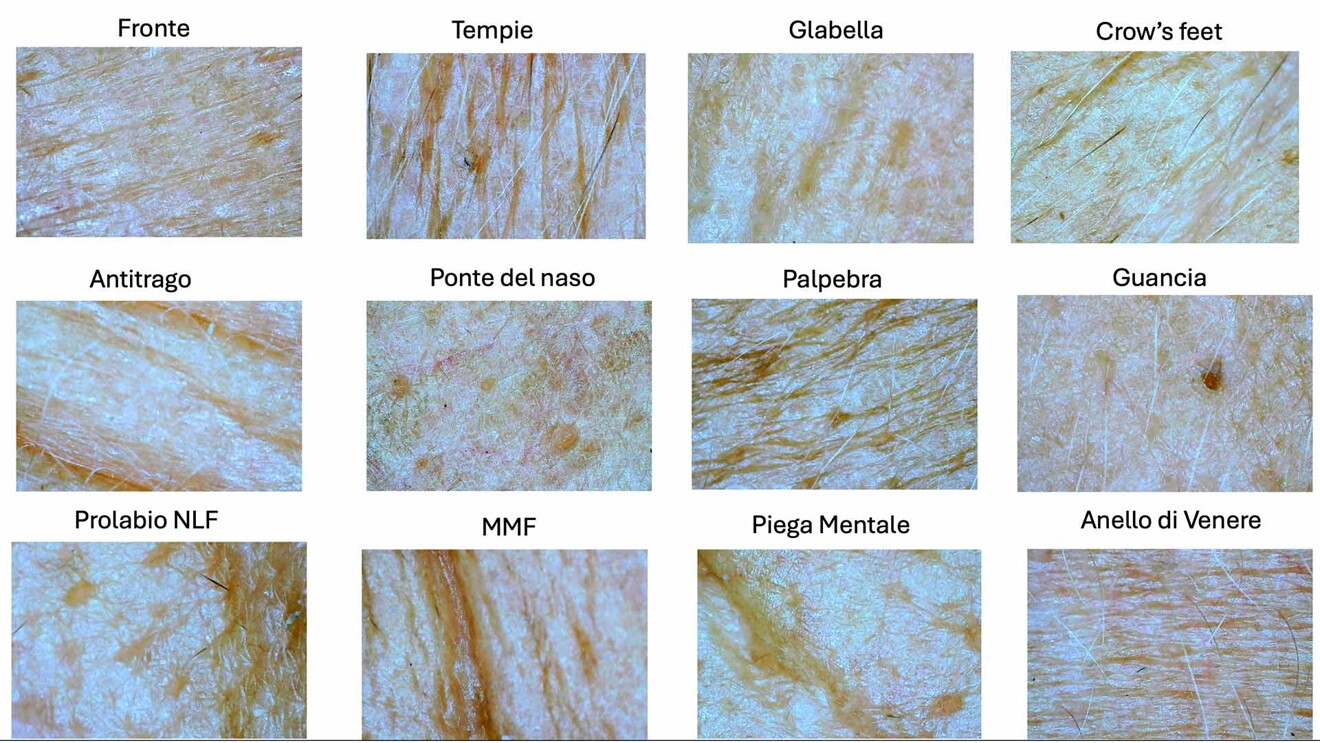
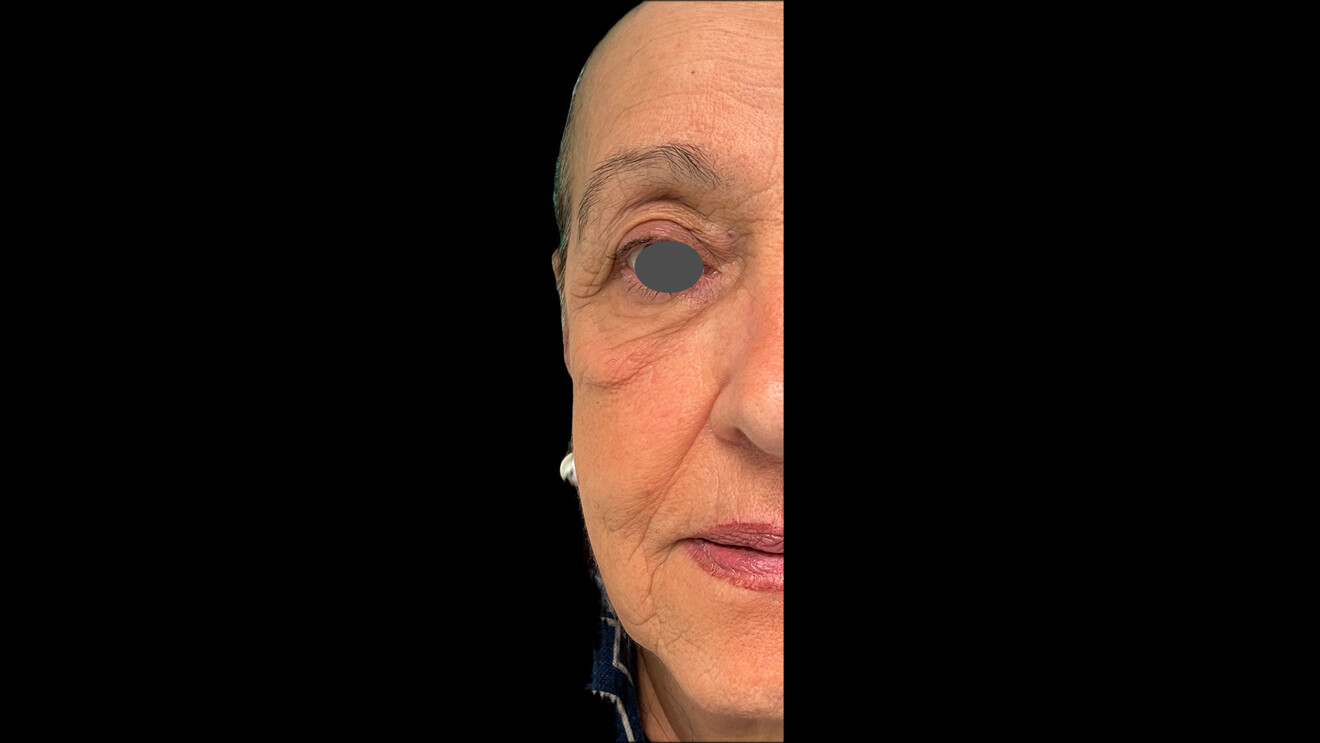
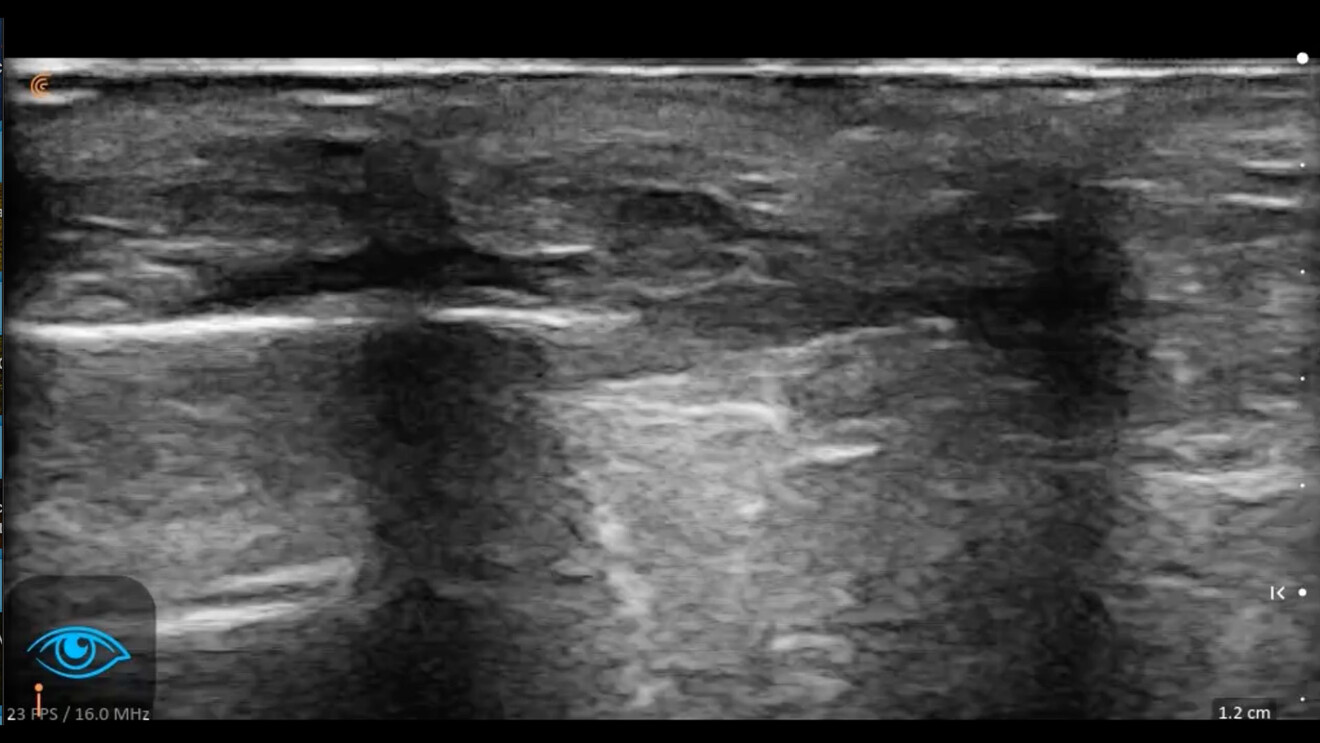
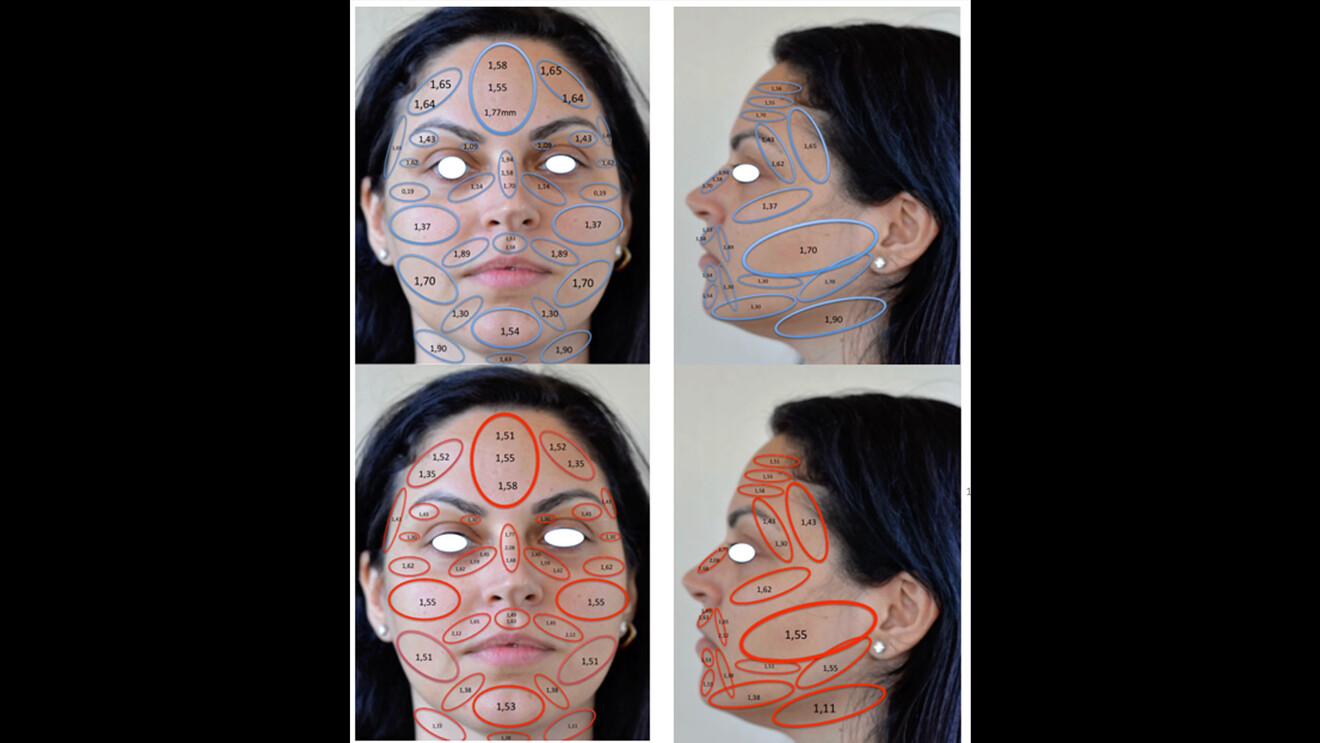
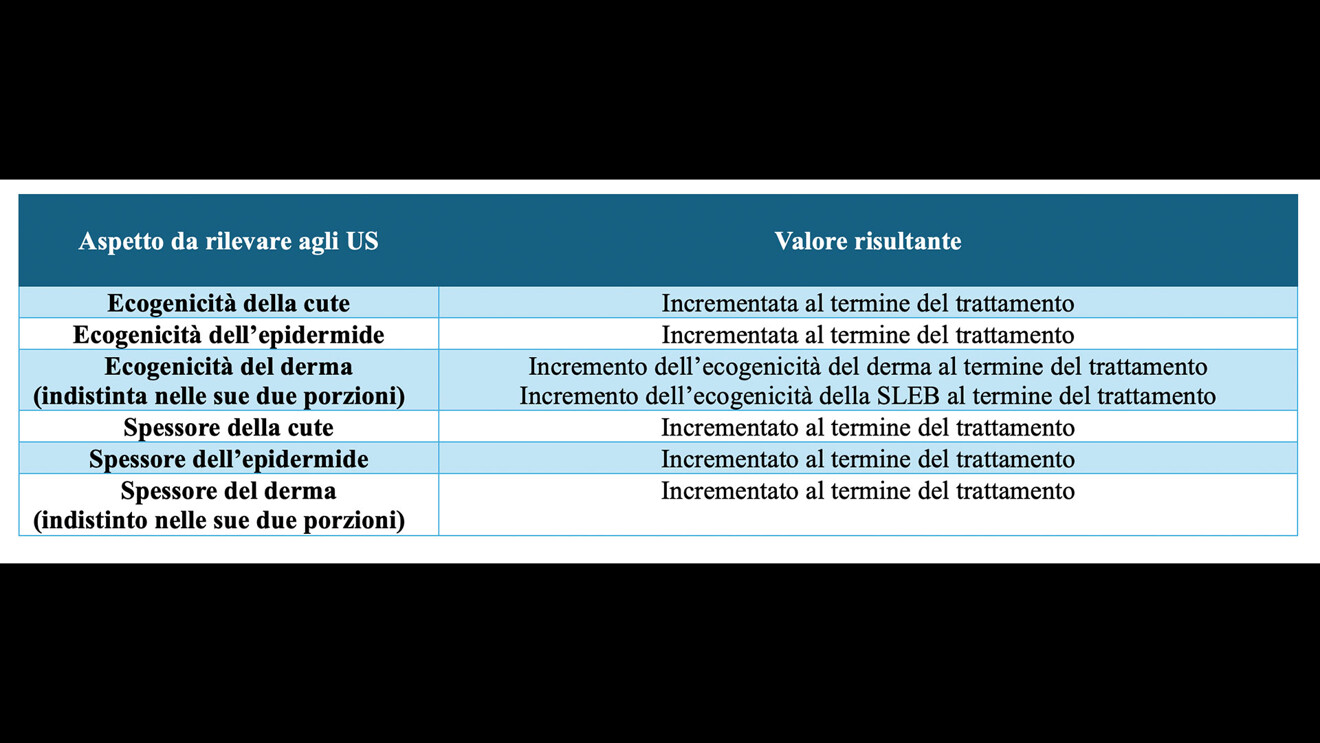
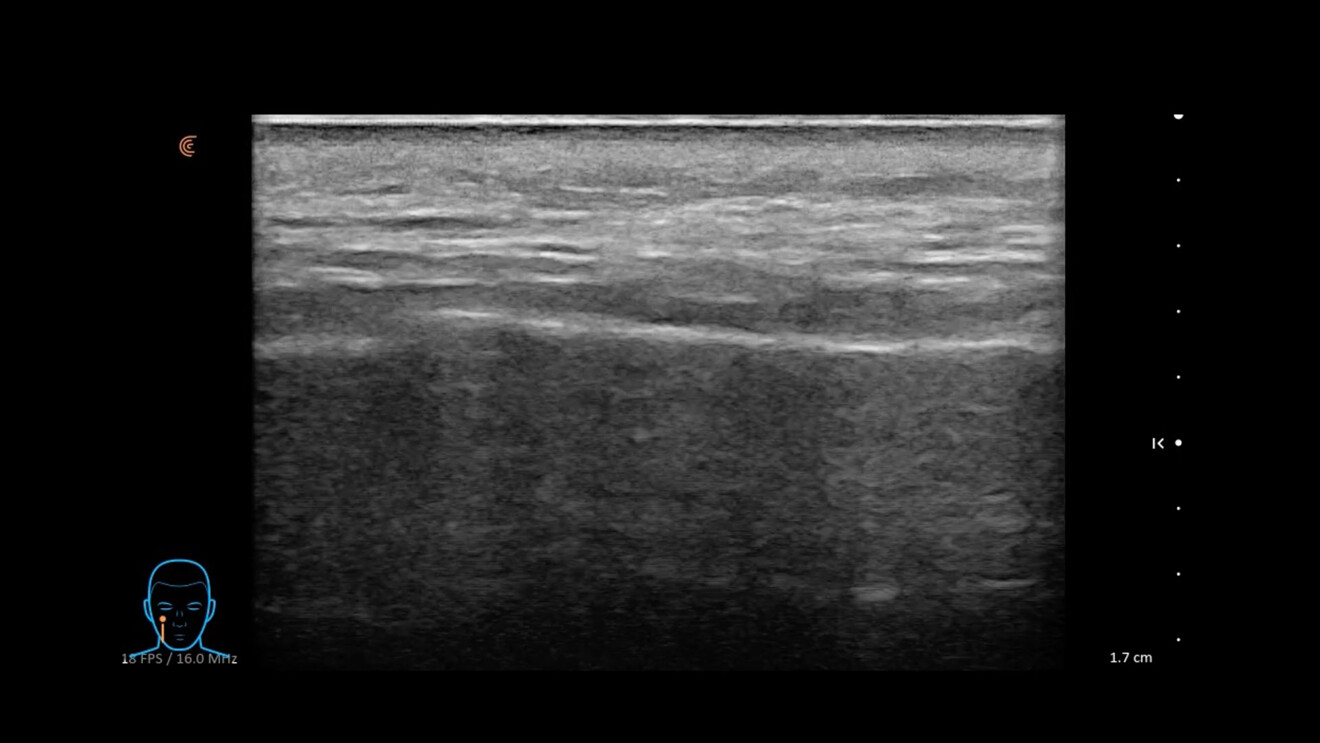
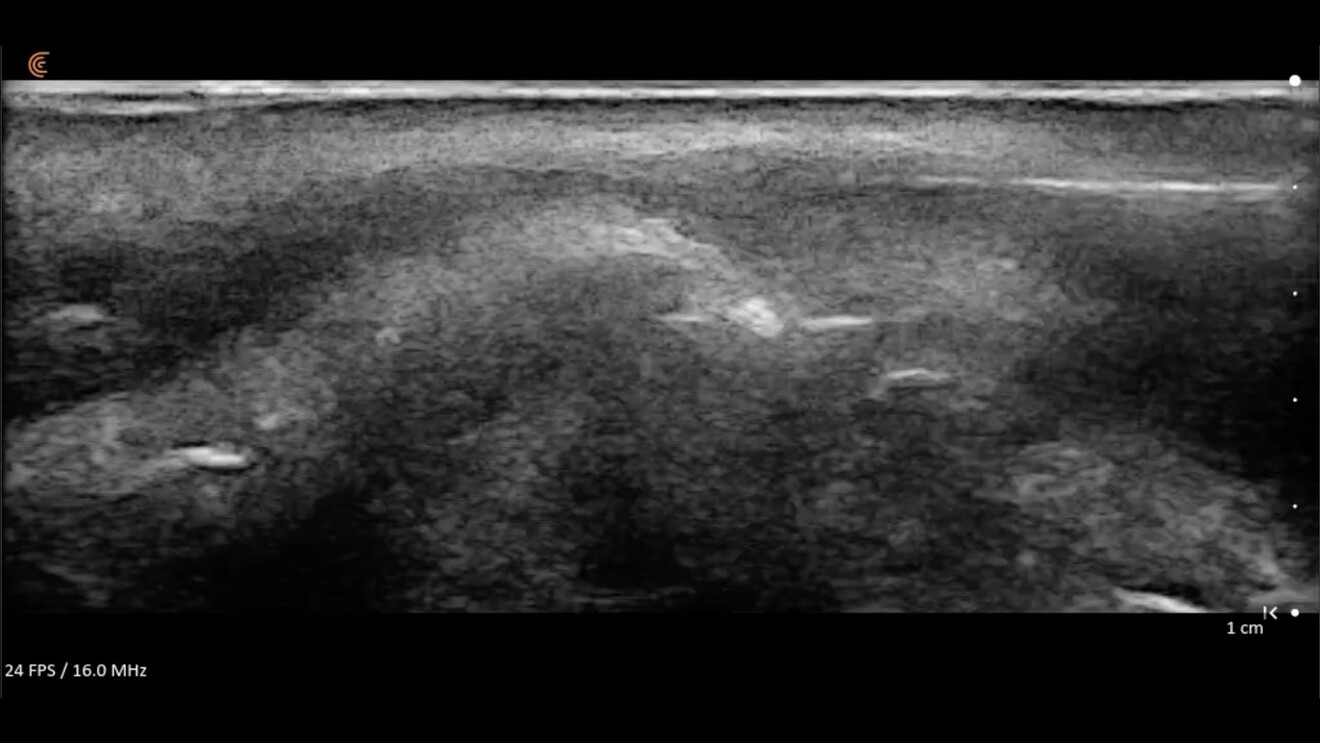
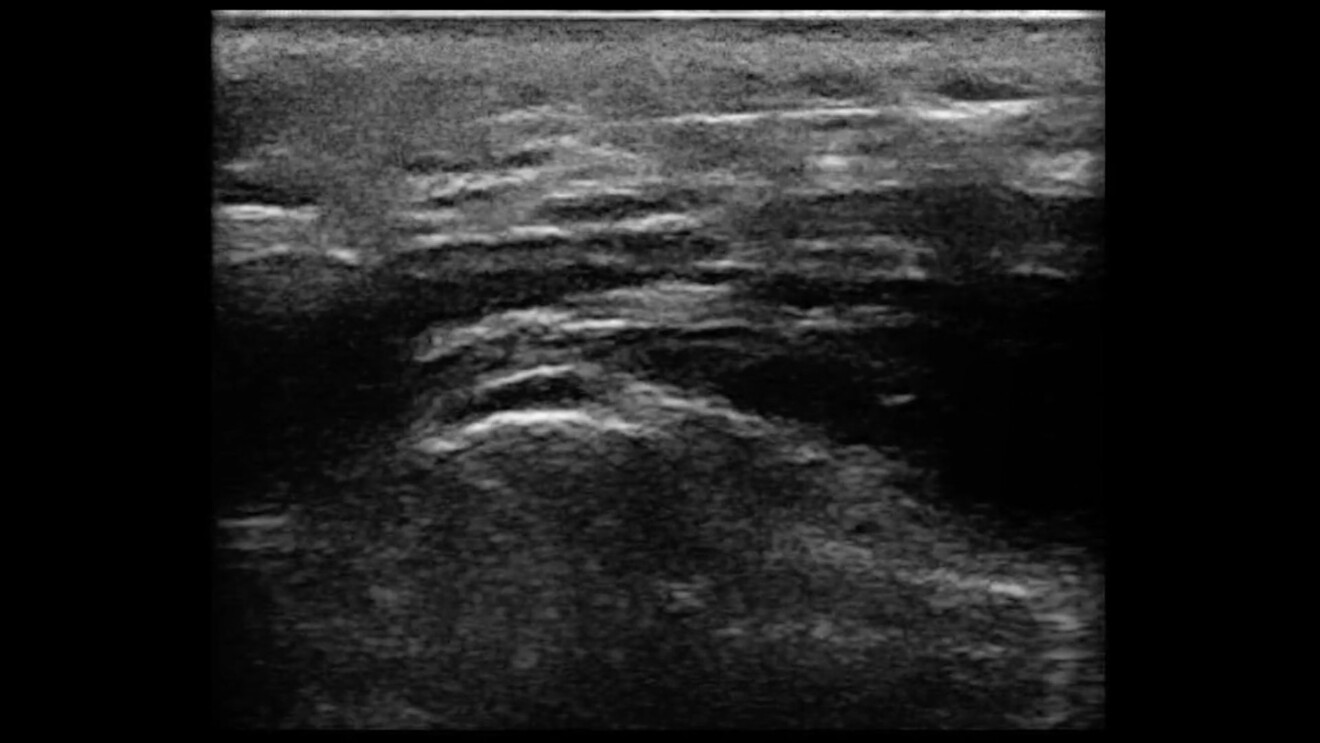
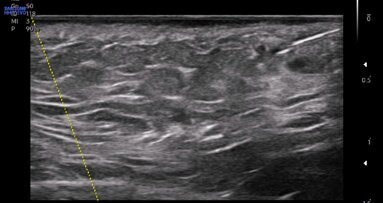
La cute che ha subìto il photoaging e il chronoaging presenta all’osservatore aspetti fisiopatologici poliedrici cui – al suo aspetto esteriore modificato – corrisponde sempre una alterazione degli strati sottostanti (Figg. 1, 2).



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East
























































To post a reply please login or register