Introduzione
La perdita degli elementi dentali comporta un riassorbimento osseo che, a seconda della zona, può essere vestibolare o linguo-palatale.
Una classificazione delle ossa mascellari edentule è stata effettuata basandosi sullo studio di 300 crani. Sono state notate ridotte differenze della forma e del riassorbimento delle ossa basali, mentre si sono notate forti variazioni nei processi alveolari edentuli.
In generale, i cambiamenti di forma seguono un processo prevedibile e il riassorbimento è diverso anche in funzione della sede in cui si manifesta:
- nella regione intraforaminale della mandibola, il riassorbimento osseo è quasi del tutto vestibolare con un andamento orizzontale;
- posteriormente ai forami mentonieri è prevalentemente verticale;
- nel mascellare superiore è orizzontale sul versante vestibolare di tutta l’arcata1.
Questo indica che, perdendo un elemento dentario nell’arcata superiore o nell’arcata inferiore intraforaminale, avremo con grande facilità un deficit osseovestibolare. Per poter posizionare con predicibilità un impianto, il tessuto osseo lo deve avvolgere in tutta la sua lunghezza ed avere sufficiente vascolarizzazione per il mantenimento della struttura ossea di sostegno2.
Nei casi di edentulia, ove il tessuto osseo non sia sufficiente in dimensione, si richiede l’applicazione di tecniche chirurgiche che permettano di modificare il profilo osseo3. Numerose sono le tecniche proposte per incrementare il volume osseo: la rigenerazione ossea, l’innesto e lo split crest. Nel 1992, Gottlow4 ha presentato 88 siti nei quali è stata applicata la tecnica di rigenerazione tissutale guidata GTR, ottenendo un incremento di circa 2 mm. Nel 1994, Simion et al.5 hanno dimostrato che è possibile effettuare rigenerazioni verticali di circa 7 mm. In tutti i casi sono comunque stati evidenziati sostanziali contrazioni del materiale di innesto. Diviene così necessario effettuare interventi con valutazioni in eccesso, per arrivare ad ottenere i volumi richiesti. Anche la tecnica dello split crest ha subito un notevole sviluppo negli ultimi anni grazie all’utilizzo degli strumenti piezoelettrici, che garantiscono una migliore linearità di taglio e uno spessore degli strumenti taglienti inferiore alle frese tradizionali6-8.
Questa tecnica consiste nel creare un’incisione verticale, con o senza tagli di scarico, permettendo, attraverso l’uso di espansori, di dilatare la sezione ossea e inserire gli impianti. In alcuni casi, tuttavia, se il tessuto osseo residuo è estremamente sottile, può non essere possibile applicare le tecniche precedenti e si è obbligati ad effettuare un innesto a blocco. Esso consiste nel prelevare un blocco di osso da un sito donatore e fissarlo a un sito osseo ricevente attraverso viti da osteosintesi9. Romanos10 ha dimostrato che è possibile effettuare innesti ossei e successivamente, nella fase implantare, avere una risposta tissutale similare alla tecnica tradizionale, anche con carico immediato degli impianti. Lo scopo di questo studio è di valutare la percentuale di successo degli impianti posizionati in un processo alveolare aumentato mediante l’utilizzo della tecnica dell’innesto osseo a blocco, e analizzare anche se questo approccio chirurgico sia compatibile in zone ad elevata valenza estetica.
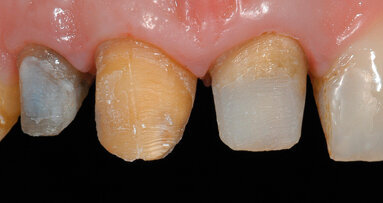
Uno dei punti più importanti per le valutazioni estetiche di un elemento anteriore è la presenza o l’assenza di papilla. La distanza dal picco osseo interprossimale al punto di contatto degli elementi determina la posizione della papilla. Fino a 5 mm è possibile avere presenza di papilla nel 98% dei casi. Quando la distanza aumenta di soltanto 1 mm la possibilità di avere la papilla si riduce al 56%11. Per posizionare correttamente gli impianti è necessario, quindi, considerare quale effetto avrà l’impianto sui tessuti circostanti e, soprattutto, se potrà causare un aumento della distanza tra il punto di contatto e il picco osseo papillare. In particolare, la posizione della giunzione tra abutment e impianto crea un micro gap che determina una sorta di ampiezza biologica implantare. Questa ampiezza biologica implantare corrisponde a circa 1,5-2 mm verticali e 1,4 mm orizzontali, e va sempre tenuta presente per poter posizionare gli impianti in modo corretto12. Un’altra problematica che ci siamo trovati a dover gestire è subordinata al fatto che, effettuando un innesto osseo, si viene a creare un tessuto a diverse densità (Fig. 1). Lekholm e Zarb13 hanno classificato, a seconda del rapporto qualitativo tra osso corticale e osso midollare, quattro tipi differenti di osso – denominati di tipo 1, 2, 3, 4 – progredendo dal più compatto al più trabecolato. Il posizionamento implantare, conseguente a questa terapia rigenerativa nel mascellare, crea spesso problematiche di inserzione, poiché il tessuto osseo ricevente risulta più “morbido” dell’innesto di origine mandibolare. Ciò “condiziona” le frese implantari trascinandole verso le zone a minore densità.
Di conseguenza, l’alveolo implantare rischia di venire posizionato in una zona, verso il sito ricevente dell’innesto, che potrebbe determinare problematiche estetiche e funzionali. L’utilizzo della strumentazione piezoelettrica, grazie alle sue caratteristiche intrinseche, non risente delle diverse densità ossee e permette di creare un alveolo chirurgico corretto. La piezochirurgia, quindi, consente di superare i limiti delle frese tradizionali, garantendo una precisione elevatissima e consentendo di avere un controllo totale dei tessuti con una migliore risposta di guarigione e un migliore posizionamento dell’impianto14.
Obiettivi
In relazione a quanto premesso, in presenza di un deficit orizzontale osseo, si possono scegliere varie tecniche chirurgiche atte a ripristinare i volumi ossei opportuni, con l’obiettivo di posizionare correttamente un impianto. Quando il deficit osseo orizzontale è ridotto e la struttura implantare ha stabilità primaria, si può effettuare una GBR (Guided Bone Regeneration) utilizzando un’impalcatura (scaffold) atta a sostenere la neo-osteogenesi e una barriera necessaria per ridurre la competizione cellulare.
È altresì possibile effettuare una split crest quando la cresta residua presenta uno spessore di almeno 4 mm in senso apicale e tende a restare costante o ad aumentare il suo spessore. Utilizzando lo strumento piezoelettrico si effettua un’incisione crestale e, grazie a espansori specifici, questa discontinuità viene ampliata sino a permettere il posizionamento implantare. Quando lo spessore del tessuto residuo è invece inferiore ai 3 mm, l’indicazione elettiva è quella dell’innesto autologo. Si preleva un blocco di osso da una zona donatrice intraorale (area retromolare inferiore, ramo mandibolare o sinfisi mentoniera) e si innesta in una zona ricevente fissandolo con viti da osteosintesi, così da connettere intimamente le due interfacce e impedire micromovimenti.
Lo scopo del presente lavoro è quello di applicare la tecnica implantare della protesizzazione immediata non funzionale a un sito osseo che è stato ricostruito mediante un innesto a blocco con prelievo mandibolare. La scelta di effettuare questa tecnica è stata determinata dalla necessità di rendere più confortevoli i lunghi tempi di attesa tra l’intervento di innesto osseo e la protesizzazione definitiva e dalla possibilità di condizionare i tessuti molli, spesso molto alterati nella loro forma e aspetto a causa dell’intervento di innesto, attraverso la protesi provvisoria non funzionale.
Materiali e metodi
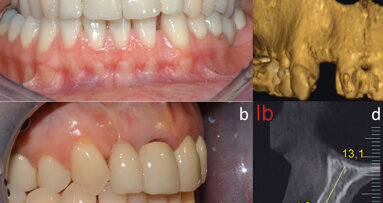
Il protocollo operativo prevede l’utilizzo di impianti Alpha-Bio Tec (Israele) del tipo SPI, vale a dire impianti con una geometria di spira che consente un’ottima stabilità primaria nel rispetto di un fit corretto. I pazienti non sono stati in alcun modo selezionati; sono stati esclusi solamente coloro che presentavano controindicazioni assolute alla chirurgia. La valutazione del successo terapeutico, trattandosi di uno studio ambulatoriale, si è avvalsa esclusivamente di rilievi radiologici, dei valori del sondaggio perimplantare e della valutazione clinica, ferma restante la maggiore probanza delle tecniche invasive e strumentali. D’altra parte è stata suggerita da Zarb e Albrektsson una definizione su base clinica secondo cui: «L’osteointegrazione è un processo in cui materiali alloplastici ottengono una fissazione rigida, clinicamente asintomatica con l’osso e tale fissazione rigida viene mantenuta anche sotto carico». Gli impianti sono stati inseriti in accordo ai concetti chirurgici fondamentali, tesi a salvaguardare il trofismo del tessuto osseo e al contempo garantire una buona stabilità primaria. Subito dopo il posizionamento dell’impianto, o al massimo entro 48 ore, viene effettuato l’adattamento e la funzionalizzazione dei provvisori, cercando di escludere le forze laterali. Il paziente viene inoltre invitato a un’alimentazione morbida durante il primo mese, per poi aumentare progressivamente i carichi. I restauri definitivi in ceramica vengono realizzati in accordo ai tempi di guarigione canonici. Il primo passaggio in questi interventi è sempre stato l’apertura di un lembo trapezoidale nel sito ricevente e scollamento a tutto spessore per consentire la misurazione e valutazione delle dimensioni del prelievo (Fig. 2). Per effettuare il prelievo, in zona retromolare mandibolare, è stato elevato un lembo a tutto spessore con incisione crestale distale all’ultimo elemento dentario e intrasulculare degli ultimi due molari, utilizzando una semplice anestesia plessica.
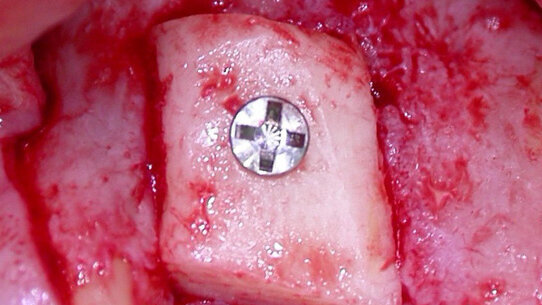
Scollato il lembo, si è cercato di essere quanto più conservativi possibile scostando i tessuti solo per consentire il passaggio degli strumenti da taglio osseo. Per effettuare l’osteotomia è stato utilizzato lo strumento piezoelettrico Surgybone (Silfradent, Italia): in questo modo si evitano lesioni accidentali dei tessuti molli, a differenza di quanto potrebbe accadere usando gli strumenti rotanti (Figg. 3, 4). Il blocco osseo, dopo essere stato mobilizzato, viene conservato in soluzione fisiologica sterile. Il sito ricevente viene trattato effettuando una decorticazione per favorire l’attecchimento, e viene modificato per creare un letto ricevente il più possibile compatibile. Il blocco, poi, viene lavorato per eliminare eventuali margini non smussi e fissato con viti da osteosintesi (Fig. 5).
La lavorazione dell’innesto risulta estremamente semplice utilizzando lo strumento piezoelettrico in quanto, a differenza degli strumenti rotanti dove i movimenti della fresa tendono a riflettersi sull’innesto correndo il rischio di proiettare l’innesto stesso, le microvibrazioni modificano il blocco senza incidere sulla sua posizione spaziale.
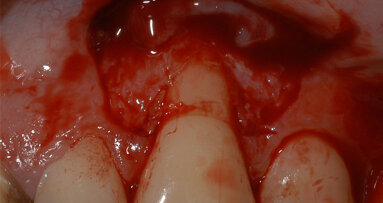
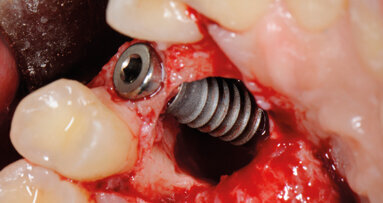
Il lembo è stato mobilizzato con delle incisioni periostali, i gap marginali sono stati riempiti di materiale da innesto misto a tessuto osseo parcellare autologo, il materiale innestato è stato protetto con una membrana riassorbibile e la chiusura è stata effettuata senza tensioni. Alla completa integrazione dell’innesto circa 4 mesi dopo (Fig. 6), è stato effettuato un lembo di accesso con incisioni paramarginali distanti circa 2 mm dagli elementi dentari vicini nel tentativo di rispettare la papilla. Il lembo è stato scollato a tutto spessore vestibolarmente sino a consentire la rimozione delle viti da osteosintesi. Il corretto orientamento dell’alveolo implantare è stato valutato attraverso una ceratura diagnostica e conseguente mascherina guida.
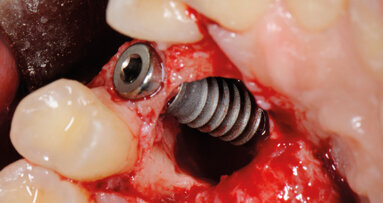
L’alveolo è stato creato mediante inserti del bisturi piezoelettrico (Fig. 7), in quanto le normali strumentazioni rotanti rischiano di subire nell’orientamento spaziale la diversa densità ossea.
Infatti, innestando del tessuto corticale prelevato dalla zona retromolare mandibolare in zona mascellare anteriore, il tessuto osseo derivante dalla somma ricevente/donatore avrà due diverse densità: la D1 (in quanto è per la quasi totalità di tessuto corticale) del donatore e la D3 (in quanto caratteristica della zona mascellare superiore anteriore) del sito ricevente.
embedImagecenter("Imagecenter_2_724",724,"small");
Risultati e conclusioni
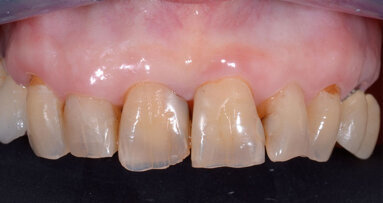
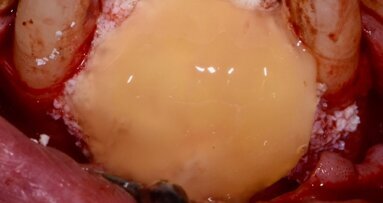
Sono stati posizionati 19 impianti in 13 pazienti in zone ad alta valenza estetica (Figg. 8, 9). Questa localizzazione, unita all’esplicita richiesta del minor disagio sociale possibile, ci ha indotti a considerare la protesizzazione provvisoria immediata (Figg. 10, 11).
I casi presentati sono tutti attualmente protesizzati con un follow-up minimo di 18 mesi. L’utilizzo della strumentazione piezoelettrica ha permesso di posizionare gli impianti con le corrette angolazioni, non risentendo delle diverse classi ossee presenti nella zona (Fig. 12). L’utilizzo dello strumento piezoelettrico ha inoltre garantito una migliore precisione nel rispetto delle valutazioni dell’ampiezza biologica e delle inclinazioni implantari, e ha diminuito lo stress sull’innesto derivante dalla rotazione e vibrazione degli strumenti rotanti. La forma degli impianti SPI ha garantito una notevole stabilità implantare e consentito la protesizzazione immediata non funzionale. È stato possibile, quindi, condizionare i tessuti nel tentativo di raggiungere la migliore estetica per poi, dopo i classici mesi di integrazione, effettuare la protesizzazione con protesi “metal-free” (Fig. 13).
Anche Harvey15 ha documentato come si possa ottimizzare, nelle zone estetiche, il profilo dei tessuti molli dopo aver posizionato un impianto con un provvisorio immediato non funzionale. Il livello dei tessuti perimplantari viene mantenuto senza riassorbimenti e con un successo implantare del 97,2% anche con la tecnica implantare a protesizzazione immediata. Brunsk16 per primo, poi Smuzler-Moncler17, sulla base di un’estesa revisione bibliografica, hanno identificato l’esistenza di un range di tolleranza di micromovimenti, in corrispondenza dell’interfaccia osso impianto, compreso tra 50 e 150 micron. Restando entro questa fascia viene garantito il mantenimento della stabilità primaria e l’osteointegrazione non ne risulta compromessa, anzi viene favorita. Oltre questa mobilità avviene un’interposizione di tessuto fibroso e la compromissione dell’osteointegrazione.
La protesizzazione immediata, quindi, consente di avere un controllo della maturazione dei tessuti molli e di raggiungere comunque l’osteointegrazione18.
Questi concetti, già presenti in letteratura per impianti standard, sono applicabili in maniera speculare anche agli impianti caricati immediatamente su innesti a blocco.
Questa metodologia, in accordo alle linee guida suggerite dalla letteratura e agli strumenti utilizzati, permette di avere un elevato grado di predicibilità del risultato estetico e funzionale.
Bibliografia
1. Cawood JI, Howell RA. A classification of the edentulous jaws Int J Oral Maxillofac Surg. 1988 Aug;17(4):232-6.
2. Branemark, P.I., Hansson, B.O., Adell, R., Breine,U., Lindstrom, J., Hallen, O. & Ohman, A. Osseointegrated implants in the treatment of the edentulous jaw. Experience froma 10-year period. Scandinavian Journal of Plastic Reconstructive Surgery 1977 16:1-132.
3. Adell R, Lekholm U, Rockler B et al. A 15 years study of osseointegrated implants in the treatment of the edentulous jaws. Int J Oral Surgery 1981;10:387-416 1.
4. Gottlow J, Nyman S, Karring T. Maintenance of new attachment gained through guided tissue regeneration. J Clin Periodontol. 1992 May;19(5):315-7.
5. Simion M, Jovanovic SA, Trisi P, Scarano A, Piattelli A. Vertical ridge augmentation around dental implants using a membrane technique and autogenous bone or allografts in humans. Int J Periodontics Restorative Dent. 1998 Feb;18(1):8-23.
6. Cornelio Blus. Split-crest and immediate implant placement with ultra-sonic bone surgery: a 3-year life-table analysis with 230 treated sites. Clin. Oral Impl. Res. 10.1111/j.1600 0501.2006.01206.
7. Coatoam GW, Mariotti A. The segmental ridge-split procedure. Int J Oral Maxillofac Implants. 2004 Jul-Aug;19(4):554-8.
8. Basa, S., Varol, A. & Turker, N. Alternative bone expansion technique for immediate placement of implants in the edentulous posterior mandibular ridge: a clinical report. International Journal of Oral & Maxillofacial Implants (2004) 19:554-558.
9. Von Arx T, Buser D. Horizontal ridge augmentation using autogenous block grafts and the guided bone regeneration technique with collagen membranes: a clinical study with 42 patients Clin Oral Implants Res. 2006 Aug;17(4):359-66.
10. Romanos G, Toh CG, Siar CH, Swaminathan D, Ong AH, Donath K, Yaacob H, Nentwig GH. Peri-implant bone reactions to immediately loaded implants. An experimental study in monkeys. J Periodontol. 2001 Apr;72(4):506-11.
11. Tarnow D,Magner W,Fletcher P. The effect of the distance from the contact point to the crest of bone on the presence or absence of the interproximal papilla. J periodontology 1992;63:995-996.
12. Tarnow D,Cho SC, Wallace SS. The effect of inter-implant distance on the height of inter-implant bone crest. J periodontology 2000;4:546-549.
13. Lekholm U, Zarb G.A. Tissue integrated prostheses. Chicago: quintessence 1985.cat 7.
14. Vercellotti T. Technological characteristics and clinical indications of piezoelectric bone surgery. Minerva stomatologica 2004;53:207-214.
15. Harvey BV. Optimizing the esthetic potential of implant restorations through the use of immediate implants with immediate provisionals. J Periodontol. 2007 Apr;78(4):770-6.
16. Brunski JB et al. The influence of the functional use of endosseous dental implantson the tissue implant interface. Part I istological aspects. J Dental Res 1979;58:1953.
17. Smuzler-Moncler S., Salama H. Timing of loading and effect of micromotion on bone-dental implant interface: review of experimental literature. J Biomed Mater Res 1998;43:192-203.
18. Cameron H, Pillar RM, Macnab I. The effect of movement on the bonding of porous metal to bone. J Biomend Mat Res 1973;7:301-311.
L'articolo è stato pubblicato sul numero 1 di Implant Tribune 2013 Italy
Esiti di malattia parodontale, riassorbimenti interni ed esterni, lesioni cariose non sanabili e fratture sono ancora oggi causa di estrazione di molti ...
Gli ultimi anni hanno visto l’introduzione in campo dentale di tecnologie sempre più evolute che hanno semplificato il compito del protesista ...
Gli ultimi anni hanno visto l’introduzione in campo dentale di tecnologie sempre più evolute che hanno semplificato il compito del protesista ...
Gli innesti ossei sono una procedura chirurgica che permette di ristabilire un volume osseo adeguato prima di una terapia implantare, utilizzando materiali ...
Gli innesti ossei sono una procedura chirurgica che permette di ristabilire un volume osseo adeguato prima di una terapia implantare, utilizzando materiali ...
Questo lavoro propone una soluzione clinica alternativa nell’inclusione canina. La ricerca è stata a favore di un approccio clinico implantare ...
Questo lavoro propone una soluzione clinica alternativa nell’inclusione canina. La ricerca è stata a favore di un approccio clinico implantare ...
Il tema della medicina estetica all’interno degli studi dentistici continua ad essere tra i più dibattuti in ambito odontoiatrico. In KEY-STONE, abbiamo ...
La tecnologia CAD/CAM, che si avvale dell’utilizzo di scanner 3D intra-orali che consentono di rilevare direttamente le impronte tridimensionali delle ...
Live webinar
lun. 1 dicembre 2025
19:00 (CET) Rome
Live webinar
mar. 2 dicembre 2025
18:00 (CET) Rome
Dr. Petros Yuvanoglu D.M.D., Prosthodontist, Boston University / Tufts University, Dr. Robert Gottlander DDS
Live webinar
mar. 2 dicembre 2025
19:00 (CET) Rome
Live webinar
mer. 3 dicembre 2025
2:00 (CET) Rome
Dr. Magda Feres DDS, MSc, DMSc, Dr. Ira Lamster DDS, MMSc, Editor-in-Chief
Live webinar
mer. 3 dicembre 2025
12:00 (CET) Rome
Luís Lourenço, Dr. Nokukhanya Makwakwa
Live webinar
mer. 3 dicembre 2025
15:00 (CET) Rome
Live webinar
mer. 3 dicembre 2025
18:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East

























































To post a reply please login or register