La parodontite aggressiva è stata definita come un tipo specifico di parodontite nel 1999, durante l’International Workshop, ed è stata definita come una patologia che porta a una rapida perdita di attacco e osso in pazienti sani e giovani, che può portare in tempi brevi all’edentulismo.
Si caratterizza, dal punto di vista microbiologico, per la presenza di quantità elevate di Aggregatibacter Actinomicetecomitans e di Porphyromonas Gingivalis1, per la scarsa quantità di placca rispetto alla grande distruzione ossea. Per la tendenza all’aggregazione familiare, per anomalie nel funzionamento di macrofagi e per elevati livelli di PGE2, INL1 alfa e beta e TNF2.
Il disequilibrio fra la risposta infiammatoria dell’ospite alla microflora patogena orale porta alla distruzione dei tessuti parodontali profondi2. È ampiamente documentato come buoni livelli di igiene orale, insieme ad adeguati trattamenti di debridment meccanico riducano ampiamente la carica microbica sottogengivale, ma tale trattamento non può eradicare i patogeni e risulta tanto meno efficace tanto più profondi sono i sondaggi per la persistenza di nicchie ecologiche favorevoli alla crescita dei patogeni, spesso non completamente raggiungibili dagli strumenti manuali e meccanici3,4. L’aggiunta di terapia antibiotica sistemica, soprattutto se combinata al debridment meccanico (amoxicillina + metronidazolo), permette di ottenere risultati significativamente migliori in pazienti affetti da GAP, in virtù del fatto che permette di sterminare i batteri penetrati nei tessuti molli5,6. Tuttavia, la somministrazione di antibiotici sistemici a elevati dosaggi per raggiungere le concentrazioni minime efficaci può portare a eventi avversi quali nausea, vomito, diarrea, mal di testa e altri sintomi più importanti, oltre che indurre lo sviluppo di specie resistenti.
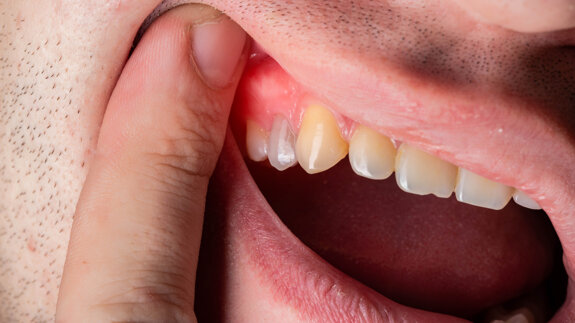
Spesso, inoltre, ci si trova a dover affrontare situazioni acute localizzate o generalizzate (ascessi parodontali, gravi infiammazioni dei tessuti parodontali profondi, o perimplantiti) senza avere la possibilità di trattare a breve il paziente con sedute dedicate di scaling e root planning, magari in One Stage Full Mouth Disinfection (OSFMD), e si rende perciò necessario contenere o arrestare il processo acuto prima di iniziare la terapia standard9. Per limitare i rischi associati alla terapia antibiotica sistemica e per avere a disposizione un presidio di facile e rapido utilizzo, è stato introdotto un approccio differente in questo case series report. Si è voluto cioè testare l’efficacia del metronidazolo topico sotto forma di gel in 3 casi di parodontite aggressiva generalizzata severa e acuta in alcuni siti e in un caso di perimplantite nel contenimento della condizione acuta prima della seduta di strumentazione meccanica e manuale7,8.
Materiali e metodi
Tre pazienti affetti da GAP e un paziente affetto da perimplantite sono stati selezionati per questo studio. I pazienti erano sani, non fumatori e di età compresa fra i 39 e 49 anni, tre maschi e una femmina, mai trattati precedentemente per parodontite o perimplantiti e in assenza di terapie antibiotiche sistemiche nei 3 mesi precedenti alla nostra prima visita. Tutti i pazienti sono stati visitati e trattati da un unico operatore esperto MM.
È stata compilata una cartella parodontale completa, si sono rilevati gli indici di placca e sanguinamento e si è eseguito uno status radiografico completo e una cone beam per il paziente con la perimplantite.
Dopo avere eseguito la diagnosi, si è informato il paziente della condizione patologica e della necessità trattare nella stessa seduta i siti più gravi (Tab. 1) per poi pianificare a distanza di 3 settimane un’adeguata seduta di OSFMD. È stato fatto firmare il consenso informato e si è proceduto all’applicazione di un gel al 25% di metronidazolo (MTN) fornito dal CNR di Pisa. La procedura prevedeva una blanda decontaminazione sopragengivale con strumenti piezoelettrici (Air Flow Master Piezon, EMS) (Fig. 1), l’applicazione tramite siringa e pennellino dell’agente reticolante a livello marginale (Fig. 2) e intrasulculare (Fig. 3), il posizionamento del gel di MTN tramite apposita siringa e ago smusso da 0.9 mm nel fondo della tasca (Fig. 4) e, infine, una nuova applicazione di reticolante (Fig. 5). I pazienti sono stati dimessi con l’indicazione di non sciacquare, bere o mangiare per l’ora successiva e di non usare colluttori antisettici fino all’appuntamento di rivalutazione e terapia OSFMD. Le Figure 6-18 mostrano nel dettaglio uno dei casi clinici trattati e le Figure da 19-29 mostrano le immagini cliniche al baseline (T0) e a 3 settimane dall’applicazione di MTN (T1) degli altri casi trattati.
| Paziente |
Sesso |
Età |
Fumatore |
Elemento |
Diagnosi |
PPD max |
Sanguinamento |
Pus |
RX |
| 1 |
M |
51 |
No |
22 |
Paradontite |
9 mm |
Si |
Si |
Si |
| 2 |
M |
47 |
No |
11 |
Paradontite |
9 mm |
SI |
Si |
Si |
| 3 |
M |
49 |
No |
41 |
Paradontite |
11 mm |
Si |
No |
Si |
| 4 |
F |
55 |
No |
35 |
Perimplntite |
10 mm |
Si |
Si |
Si |
Tab. 1 - Dati clinici pazienti al tempo o (prima vista e applicazione metronidazolo).
Risultati
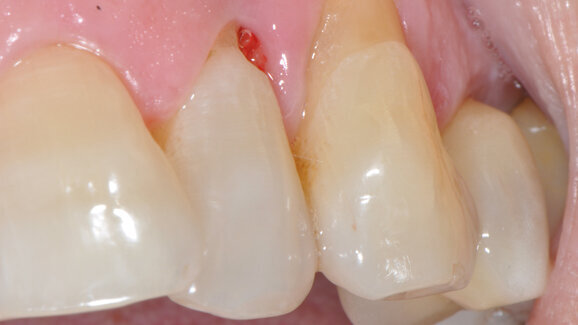
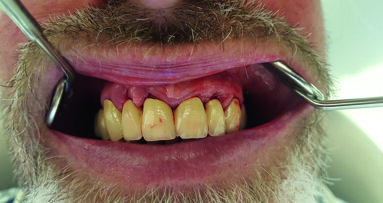
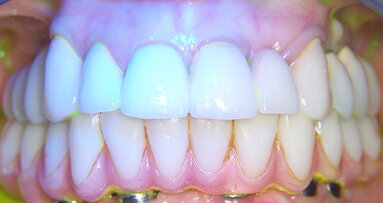
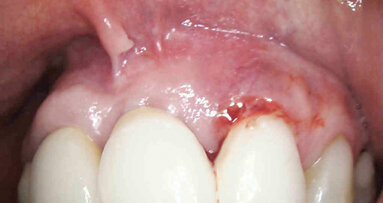
Come mostra la Tabella 2, i risultati ottenuti con una monosomministrazione di MTN in siti acuti, senza nessun altro trattamento aggiuntivo, hanno portato alla normalizzazione dell’aspetto dei tessuti molli marginali, alla riduzione significativa della PPD (3.75 mm in media), a un buon guadagno di attacco clinico con minima recessione e alla riduzione/assenza di sanguinamento del sito, con notevole beneficio clinico in termini di assenza di dolore e gonfiore da parte dei pazienti. Come si evince dalle Figure 6-18, il caso trattato mostra come i sondaggi eseguiti in prima visita si siano ampiamente ridotti a 3 settimane dopo la singola applicazione di MTN e come i tessuti marginali appaiano sani per colore e consistenza. Il dolore riferito dalla paziente è scomparso e la mobilità da grado 3 è passata a grado 1, cosicché la paziente mastica tranquillamente sull’elemento dentario. La radiografia di un elemento tanto compromesso in termini di riassorbimento osseo orizzontale mostra un buon grado di rimineralizzazione della porzione più apicale (Figg. 11 e 18) e l’elemento mantiene la sua vitalità. I risultati clinici mostrati nelle Figure 19-29 mostrano la riduzione delle profondità di sondaggio dei casi trattati, con relativa normalizzazione dell’aspetto dei tessuti molli; è interessante notare l’assenza di pus da T0 a T1 nel caso di perimplantite dopo una semplice applicazione di MTN, come mostrato dalla Figura 23 rispetto alla Figura 27.
embedImagecenter("Imagecenter_2_955",955,"small");
Questi risultati hanno permesso di eseguire la OSFMD in anestesia locale con l’utilizzo degli inserti dedicati piezoelettrici Air Flow Master Piezon, EMS coadiuvati dall’azione della polvere PLUS, EMS a base di eritritolo e clorexidina veicolata a mezzo del Perioflow, evitando la terapia antibiotica sistemica.
| Paziente |
Sesso |
Età |
Fumatore |
Elemento |
Diagnosi |
PPD max |
Sanguinamento |
Pus |
RX |
| 1 |
M |
51 |
No |
22 |
Parodontite |
7 mm |
No |
No |
Si |
| 2 |
M |
47 |
No |
12 |
Parodontite |
4 mm |
No |
No |
Si |
| 3 |
M |
49 |
No |
41 |
Parodontite |
6 mm |
No |
No |
Si |
| 4 |
F |
55 |
No |
35 |
Perimplantite |
7 mm |
No |
No |
Si |
Tab. 2 - Dati clinici pazienti al tempo 1 (3 settimane dopo la prima visita e applicazione metronidazolo).
Discussioni e conclusioni
In questo iniziale studio pilota sono stati trattati quattro pazienti con manifestazioni acute parodontali e perimplantari inserite in un contesto più generalizzato di parodontite severa. Si è voluta testare l’efficacia di un innovativo gel di metronidazolo studiato e messo a disposizione dal CNR di Pisa. Il materiale testato è costituito da un idrogel di Poly Vinyl Alcohol (PVA) crosslincato17, che permette di assorbire una concentrazione elevata di farmaco e rilasciarlo lentamente per almeno 3 settimane nei tessuti parodontali a un dosaggio di 1,20 mg/die. Le proprietà bioadesive degli idrogel sono ben note e offrono numerosi vantaggi.
La mucoadesione, ossia l’adesione di un polimero naturale o sintetico a un substrato biologico, è un metodo pratico per l’immobilizzazione o la localizzazione dei farmaci e un importante nuovo aspetto del loro rilascio controllato. Nonostante il concetto di mucoadesione non sia nuovo, c’è stato negli ultimi anni un forte aumento di interesse verso l’uso di polimeri mucoadesivi per il rilascio di farmaci14,15. Per questa ragione, acquistano sempre più significato lo studio di questo fenomeno e le modifiche apportabili ai materiali bioadesivi già esistenti. Nel presente dispositivo, la mucoadesione è utilizzata come fattore per esplicare un’azione meccanica intesa a indebolire il film batterico presente nelle tasche paradontali, a impedirne la crescita o, addirittura, ad abbatterlo tramite un’azione ablativa su di esso. Il principio attivo può essere caricato in un dispositivo polimerico con legami crociati, capace di aderire al substrato mucoso. Il principio può, in questo modo, diffondersi dal dispositivo direttamente nei tessuti. La mucoadesione aumenta anche l’intimità e la durata del contatto tra un polimero contenente farmaco e una superficie mucosa. Tale dispositivo permette anche un rilascio lento, controllato e predicibile nel tempo, e riduce la concentrazione di farmaco inizialmente richiesta. Ciò diminuisce anche la tossicità e lo spreco di farmaci costosi16, così come migliora la compliance del paziente, dato che il farmaco dovrebbe essere somministrato con minore frequenza.
L’incorporazione di metronidazolo in un idrogel potrebbe portare, anche alla luce di questi primi risultati, alla possibilità di contenere, trattare in urgenza, trattare in elezione con l’associazione di adeguati debridment meccanici o interventi chirurgici e di mantenere parodontiti severe e perimplantiti in pazienti suscettibili, evitando la terapia antibiotica sistemica.
La possibilità, inoltre, di avere a disposizione un presidio topico di facile utilizzo e senza effetti collaterali permette a qualsiasi clinico di attuare terapie parodontali mirate e spendibili su qualsiasi tipologia di paziente10,11. Il mantenimento di pazienti con parodontiti severe e generalizzate, che non possono o non vogliono essere trattati chirurgicamente al fine di eliminare le tasche residue al trattamento non chirurgico, potrebbe essere coadiuvato e supportato dall’utilizzo ricorrente di tale presidio durante la terapia di supporto, di norma trimestralmente, riducendo l’incidenza di recidive.
Visti i pochi casi trattati e visti anche i pochi studi simili riportati in letteratura (seppur con gel differenti), sarà sicuramente necessario e indicato aumentare la casistica e confrontare tale approccio alle terapie standard per valutarne la reale efficacia a lungo termine.
I risultati ottenuti a 3 settimane sono sicuramente incoraggianti, relativamente all’efficacia del prodotto a breve termine nel trattamento di condizioni acute, ma sarà premura dell’autore pubblicare i risultati a 6 mesi dopo il trattamento non chirurgico completo e l’applicazione di una seconda dose di MTN a 3 mesi dal baseline, vista la lunga durata di rilascio del prodotto.
Bibliografia
1. Mombelli A, Casagni F, Madianos PN. Can presence or absence of periodontal pathogens distinguish between subjects with chronic and aggressive periodontitis? A systematic review. J Clin Periodontol.2002;29(Suppl 3):10-21.
2. Paolantonio M, D’Ercole S, Pilloni A, D’Archivio D, Lisanti L, Graziani F, et al. Clinical, microbiologic, and biochemical effects of subgingival administration of a Xanthan-based chlorhexidine gel in the treatment of periodontitis: a randomized multicenter trial. J Periodontol. 2009 Sep;80(9):1479-92.
3. Riep B, Purucker P, Bernimoulin JP. Repeated local metronidazole-therapy as adjunct to scaling and root planing in maintenance patients. J Clin Periodontol. 1999 Nov;26(11):710-5.
4. Petersilka GJ, Ehmke B, Flemmig TF. Antimicrobial effects of mechanical debridement. J Periodontol 2000. 2002;28:56-71.
5. Guerrero A, Griffiths GS, Nibali L, Suvan J, Moles DR, Laurell L, et al. Adjunctive benefits of systemic amoxicilline and metronidazole in non-surgical treatment of generalized aggressive periodontitis: a randomized placebo-controlled clinical trial. J Clin Periodontol. 2005 Oct;32(10):1096-107.
6. Kaner D, Bernimoulin JP, Hopfenmuller W, Kleber BM, Friedmann A. Controlled-delivery chlorhexidine chip versus amoxicillin/metronidazole as adjunctive antimicrobial therapy for generalized aggressive periodontitis: a randomized controlled clinical trial. J Clin Periodontol. 2007 Oct;34(10):880-91.
7. Griffiths GS, Smart GJ, Bulman JS, Weiss G, Shrowder J, Newman HN. Comparison of clinical outcomes following treatment of chronic adult periodontitis with subgingival scaling or subgingival scaling plus metronidazole gel. J Clin Periodontol. 2000 Dec;27(12):910-17.
8. Cionca N, Giannopoulou C, Ugolotti G, Mombelli A. Microbiologic testing and outcomes of full-mouth scaling and root planing with or without amoxicillin/metronidazole in chronic periodontitis. J Periodontol. 2010 Jan;81(1):15-23.
9. Palmer RM, Matthews JP, Wilson RF. Adjunctive systemic and locally delivered metronidazole in the treatment of periodontitis: a controlled clinical study. Br Dent J. 1998 Jun 13;184(11):548-52.
10. Lindhe J, Liljenberg B, Adielson B, Borjesson I. Use of metronidazole as a probe in the study of human periodontal disease. J Clin Periodontal. 1983 Jan;10(1):100-12.
11. Ainamo J, Lie T, Ellingsen BH, Hasen BF, Johansson LA, Karring T, et al. Clinical responses to subgingival application of a metronidazole 25% gel compared to the effect of subgingival scaling in adult periodontitis. J Clin Periodontol. 1992 Oct;19(9 pt2):723-9.
12. Stelzel M, Flores-de-Jacoby L. Topical metronidazole application compared with subgingival scaling. A clinical and microbiological study on recall patients. J Clin Periodontol. 1996 Jan;23(1):24-9.
13. Van Winkelhoff AJ, Rodenburg JP, Goené RJ, Abbas F, Winkel EG, De Graaff J. Metronidazole plus amoxycillin in the treatment of Actinobacillusactinomycetemcomitansassociated periodontitis. J ClinPeriodontol.1989;16:128–31.
14. Marriot, C. and Gregory, N. P., 1990. Mucus physiology and pathology. In: V. Lenaerts and R. Gurny (Eds), Bioadhesive Drug Delivery Systems, CRC Press, Boca Raton, pp. 1-24.
15. Marriot, C. and Hughes, D. R. L., 1990, Mucus physiology and phatology. In: R. Gurny and H. E. Junginger (Eds), Bioadhesion-Possibilities and Future Trends, Wissenschaftliche Verlagsgesellschaft mbH, Stuttgart, pp. 29-43.
16. Langer, R. S. and Peppas, N. A., 1992, New drug delivery systems. BMES Bull., 16: 3-7.
17. Piero Chiarelli, Stea S., Di Santi G., Carpi A.: Biocompatible hydrogeles for release of antibiotics and methabolic activators. XXIII Coloquium on Biomaterials, February 18-19th, Aachen, Germany, 2000.
L’obiettivo fondamentale per un trattamento di successo nella cura di parodontiti e perimplantiti non dovrebbe essere solo la rimozione del processo ...
Trials clinici hanno dimostrato che il fallimento implantare non è ascrivibile solamente a un sovraccarico funzionale. Nella maggior parte dei casi ...
Il presente lavoro descrive la procedura con laser neodimio Nd:YAG 1064 nm per intervento di perimplantite.
La perimplantite è un processo infiammatorio, che colpisce i tessuti intorno all’impianto osteointegrato portando ad una perdita ossea periimplantare. ...
La perimplantite è una condizione patologica dei tessuti che circondano l’impianto dentale, caratterizzata dall’infiammazione del tessuto connettivo ...
L’articolo presenta una case series (10 casi clinici) di trattamento non chirurgico di tasche parodontali. In tutti i casi è stato applicato un nuovo ...
Le ampie riflessioni del Presidente SIDOC, Mangani, su una Conservativa “non più cenerentola”.
RIYADH, Arabia Saudita: Ogni odontoiatra del mondo, prima o poi, curerà un paziente con qualche forma di disabilità mentale e, secondo recenti ricerche, ...
L’armonia nel sorriso per proporzioni e cromatismo sono le costanti nelle richieste estetiche dei pazienti. Il clinico deve, dopo un’attenta analisi ...
L’armonia nel sorriso per proporzioni e cromatismo sono le costanti nelle richieste estetiche dei pazienti. Il clinico deve, dopo un’attenta analisi ...
Live webinar
mer. 15 aprile 2026
20:00 (CET) Rome
Live webinar
gio. 16 aprile 2026
2:00 (CET) Rome
Linda Hecker MS, BSDH, RDH
Live webinar
gio. 16 aprile 2026
18:00 (CET) Rome
Dr. Pär-Olov Östman, Dr. Robert Gottlander DDS
Live webinar
ven. 17 aprile 2026
18:00 (CET) Rome
Live webinar
ven. 17 aprile 2026
19:00 (CET) Rome
Dr. Stuart Yeaton BDentSc, MOrth
Live webinar
lun. 20 aprile 2026
19:00 (CET) Rome
Dr. Alberto Monje DDS, MS, PhD
Live webinar
mer. 22 aprile 2026
17:00 (CET) Rome
MDT Andreas Chatzimpatzakis



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East
















































To post a reply please login or register