La rigenerazione parodontale (RP) costituisce per il professionista una strategia terapeutica più conservativa per il trattamento di difetti parodontali infraossei. Infatti, la RP non solo aiuta a ridurre la profondità di sondaggio (PPD), ma permette anche di migliorare il livello di attacco clinico (CAL) con minimi effetti negativi sulla recessione gengivale (REC); il che è particolarmente importante quando si trattano aree ad alta valenza estetica.
In questo articolo valuteremo diversi approcci alla terapia rigenerativa parodontale nella zona estetica e suggeriremo come individualizzare il trattamento rigenerativo di difetti infraossei per avere un effetto positivo anche sulla REC. Questi approcci sono diversi rispetto alla rigenerazione guidata dei tessuti tradizionale (GTR) nella copertura radicolare; questi aiutano infatti a ridurre la REC ristabilendo un’architettura parodontale positiva attraverso la rigenerazione e migliorando il supporto per i tessuti molli durante la guarigione della ferita.
Indicazioni
Tradizionalmente, la terapia parodontale è finalizzata a ridurre PPD e migliorare CAL, eliminando depositi batterici e di fattori predisponenti ad accumuli batterici. La resezione ossea è spesso necessaria o consigliata quando è presente un’architettura ossea negativa. Lembi posizionati apicalmente o lembi riposizionati con rimozione di lembi secondari sono spesso utilizzati in queste metodiche. Tale approccio terapeutico è molto prevedibile e permette di mantenere la dentatura del paziente nel lungo periodo anche in casi molto complessi. Purtroppo, però, la recessione gengivale può solo peggiorare, e i pazienti trattati con la terapia parodontale tradizionale spesso lamentano di esiti antiestetici della chirurgia e di ipersensibilità radicolare. Inoltre, in presenza di difetti infraossei profondi, il chirurgo viene messo nella difficile posizione di dover scegliere il male minore: o sacrificare una grande quantità di osso di sostegno dei denti adiacenti o sacrificare il dente con la lesione ossea profonda. La rigenerazione parodontale è particolarmente indicata in questi casi.
Tecniche
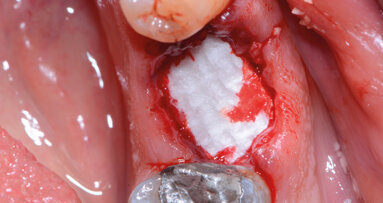
Mediante l’utilizzo della maggior parte dei trattamenti rigenerativi, inclusi l’uso di Amelogenine (EMD), innesti con sostituti ossei, rigenerazione tissutale guidata (GTR), o combinazione delle tecniche nominate, è possibile ottenere la rigenerazione di osso, cemento e legamento parodontale funzionalmente orientato nei difetti infraossei, con l’inconveniente di un leggero aumento della recessione gengivale.
Più recentemente, sono stati proposti approcci minimamente invasivi. Il Single Flap Approach (SFA) consiste nell’elevazione di un unico lembo vestibolare, mantenendo intatti i tessuti dell’altro lembo. La tecnica chirurgica minimamente invasiva (MIST) è un adattamento delle tecniche di preservazione della papilla modificata e semplificata, con l’intento di limitare il sollevamento e l’estensione mesio-distale del lembo. Con questi approcci, i risultati in termini di peggioramento della REC sono stati più incoraggianti e la perdita di tessuto molle praticamente nulla. Infine, sono stati introdotti lembi ad avanzamento coronale (CAF) in combinazione ad approcci rigenerativi, con l’intento di stabilizzare il tessuto molle e creare una ferita più stabile per il verificarsi della rigenerazione. Con questo approccio può essere realizzata una diminuzione della REC, migliorando così non solo la perdita di attacco, ma anche l’aspetto estetico della zona.
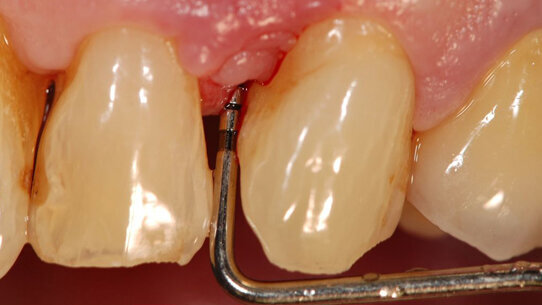
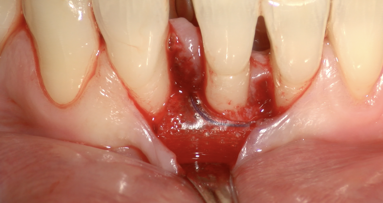
La tecnica Soft Tissue Wall è raccomandata per il trattamento di difetti infraossei nell’area estetica, quando uno dei denti coinvolti presenta anche una migrazione apicale del margine gengivale libero.
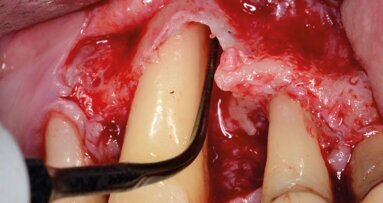
In questo approccio, un’incisione orizzontale è realizzata alla base delle papille interdentali ed estesa un dente mesiale e distale dal difetto infraosseo. Viene quindi elevato un lembo a tutto spessore trapezoidale (con la base più larga posizionata apicalmente). La restante porzione vestibolare delle papille viene conservato e disepitelializzato per creare un letto di tessuto connettivo stabile su cui il lembo può essere suturato. La papilla sopra il difetto infraosseo è sezionata alla base e l’intero tessuto molle interprossimale sopracrestale è elevato al fine di ottenere un adeguato accesso al difetto.
Dopo l’elevazione del lembo, il tessuto di granulazione viene rimosso dal difetto mediante curettes, e un’attenta levigatura radicolare viene eseguita con curettes, strumenti ultrasonici/sonici o rotanti.
Per eliminare la tensione muscolare e consentire lo spostamento coronale del lembo viene poi eseguita una dissezione, sia tagliente che smussa, della mucosa vestibolare. Il rilascio del lembo e la sua mobilizzazione sono ritenuti sufficienti quando la porzione marginale del lembo è in grado di raggiungere passivamente un livello più coronale alla giunzione amelo-cementizia (CEJ) e di coprire le papille anatomiche precedentemente disepitelializzate.
Per stabilizzare e riposizionare coronalmente il lembo vestibolare vengono utilizzate due suture sospese. La superficie radicolare può essere condizionata per rimuovere lo smear layer e per ottenere una superficie priva di residui organici. Possono ora essere applicati nel difetto elementi bioattivi come derivati della matrice dello smalto (Emdogain®, Straumann CH) o biomateriali riempitivi in combinazione o meno a fattori di crescita. La chiusura primaria della papilla interdentale sul difetto osseo priva di tensione è realizzata con una sutura a materassaio orizzontale interna, e le incisioni verticali sono chiuse con suture semplici.
Al paziente viene normalmente prescritta una terapia antibiotica sistemica e una terapia antalgica per prevenire il dolore post-operatorio e l’edema, mentre le suture vengono controllate e rimosse 8-14 giorni dopo l’intervento chirurgico.
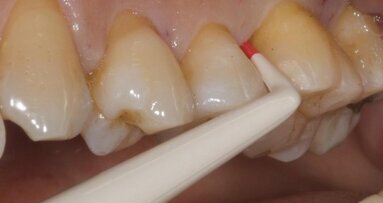
Il controllo della placca locale è gestito da sciacqui di clorexidina digluconato 0,2% (tre volte al giorno) per 8 settimane. Durante questo periodo, i pazienti vengono richiamati settimanalmente per sedute di igiene orale professionali. La pulizia meccanica domiciliare della zona trattata è permessa 4 settimane dopo il completamento della procedura chirurgica, utilizzando uno spazzolino da denti ultramorbido e una tecnica di spazzolamento con movimenti in direzione apico-coronale. La pulizia meccanica interprossimale con il filo interdentale è consentita 2 mesi dopo la procedura di rigenerazione. Dopo le prime 8 settimane vengono programmati appuntamenti di igiene orale professionale sopragengivale a intervalli di un mese per un anno. Nessun tentativo di sondare curettare sottogengivale viene effettuato prima di 12 mesi dall’intervento.
Sono state descritte due principali ipotesi per spiegare i meccanismi coinvolti nella rigenerazione di nuove strutture parodontali, tra cui nuovo cemento, nuovo osso e legamento parodontale funzionalmente orientato.
embedImagecenter("Imagecenter_2_926",926,"small");
Il primo meccanismo suggerito è il meccanismo di occlusione cellulare originariamente postulato da Melcher nel 19761 e poi rivisto e integrato da diversi autori. Secondo questo concetto, cinque popolazioni cellulari potrebbero ripopolare il difetto in seguito all’intervento chirurgico: 1) le cellule epiteliali, che proliferano e migrano più velocemente di tutti gli altri gruppi; 2) le cellule del tessuto connettivo gengivale; 3) le cellule provenienti dall’osso alveolare; 4) le cellule del legamento parodontale; 5) i cementoblasti.
La Guided Tissue Regeneration utilizza membrane-barriera che, escludendo dalla ferita cellule dei tessuti epiteliali e connettivali, consentono ai gruppi di cellule più lenti di popolare il difetto, facilitando la rigenerazione del nuovo legamento. La crescita delle cellule epiteliali è inibita attraverso l’inibizione da contatto. Questo processo naturale di arresto della crescita cellulare avviene quando due o più cellule vengono a contatto tra di loro o con una superficie solida. In una coltura cellulare in capsula di Petri, le cellule epiteliali normali proliferano e migrano in senso centripeto fino a raggiungere i confini della capsula di Petri. Nella GTR, la migrazione delle cellule epiteliali si arresta quando l’epitelio copre la membrana ed entra in contatto con la superficie della radice.
Il secondo meccanismo è il meccanismo della stabilità del coagulo. La componente fibrinosa del coagulo di sangue può aderire all’osso alveolare, al tessuto connettivale gengivale e alla superficie della radice. È stato dimostrato da Wikesjö e collaboratori2,3 che, quando non si permette al coagulo di sangue di aderire alla superficie radicolare, avviene una migrazione apicale epiteliale ed è preclusa la formazione nuovo attacco connettivale. Invece, se l’adesione della fibrina alla superficie della radice non è ostacolata da alcun trauma meccanico o fisico, l’epitelio migra sopra il coagulo e la migrazione si ferma quando il fronte epiteliale incontra l’interfaccia coagulo-radice.
Entrambi questi meccanismi spiegano come sia possibile dirigere la guarigione della ferita verso la rigenerazione o riparazione in relazione alla tecnica adottata o al biomateriale usato, sia questo una membrana, un sostituto osseo o il solo coagulo stabilizzato.
La prima evidenza istologica umana di un legamento parodontale rigenerato risale al 1982, quando Nyman e colleghi4 usarono un filtro Millipore su un incisivo mandibolare precedentemente coinvolto da malattia parodontale, consentendo alle cellule provenienti dal legamento parodontale di ripopolare la superficie della radice durante la guarigione. Da allora una serie di pubblicazioni hanno mostrato l’evidenza istologica di un legamento rigenerato con varie tecniche chirurgiche e differenti biomateriali e fattori di crescita.
Allo stesso tempo, dovremmo comunque tenere a mente che la migrazione epiteliale potrebbe non essere irreversibile. Già nel 1980, infatti, Listgarten e collaboratori5 avevano dimostrato – durante la valutazione degli esiti di lembi di accesso in un modello animale – che mentre la lunghezza dell’epitelio giunzionale non variava tra le 3 settimane e i 12 mesi post-operatori, veniva invece “spinta” in senso coronale, riducendo la profondità del solco e aumentando la lunghezza dell’adesione del tessuto connettivo. Alla luce di questo, l’importanza di mantenere l’integrità strutturale dei tessuti gengivali rispetto invece alle procedure di eliminazione della tasca (quali lembi posizionati apicalmente o chirurgia ossea resettiva) deve essere ulteriormente sottolineata, soprattutto quando è necessario intervenire chirurgicamente nell’area estetica.
Conclusioni
La terapia parodontale è stata profondamente cambiata dalla grande quantità di ricerche e dalla letteratura prodotta negli ultimi decenni. Quella che era una disciplina di grandi lembi invasivi si è ora evoluta in una disciplina essenzialmente caratterizzata da terapia non chirurgica, da strategie di gestione dei fattori di rischio e lembi minimamente invasivi per il trattamento di difetti localizzati. Questa trasformazione ha reso la terapia parodontale in area estetica un approccio molto meno invasivo e maggiormente accettabile, che deve essere praticato da tutti i professionisti che dedicano la loro professione a questa specialità emozionante e in continua evoluzione.
Bibliografia
1. Melcher, A.H. (1976). “On the repair potential of periodontal tissues.” J Periodontol 47(5): 256-260.
2. Wikesjo, U.M. e R. Nilveus (1990). “Periodontal repair in dogs: effect of wound stabilization on healing.” J Periodontol 61(12): 719-724.
3. Wikesjo, U.M., N. Claffey, et al. (1991). “Periodontal repair in dogs. Effect of heparin treatment of the root surface.” J Clin Periodontol 18(1): 60-64.
4. Nyman, S., J. Lindhe, et al. (1982). “New attachment following surgical treatment of human periodontal disease.” J Clin Periodontol 9(4): 290-296.
5. Listgarten, M.A., S. Rosenberg, et al. (1982). “Progressive replacement of epithelial attachment by a connective tissue junction after experimental periodontal surgery in rats.” J Periodontol 53(11): 659-670.
L'articolo è stato pubblicato sul numero 3 di Impalnt Tribune Italy
Le tecniche di rigenerazione tissutale guidata (GTR) sono fondate sul principio dell’esclusione cellulare selettiva: mediante la copertura del difetto...
Sul tema Michele M. Figliuzzi, docente di Parodontologia all’Università Magna Graecia di Catanzaro ha tenuto una relazione all’XI ...
Il tema della medicina estetica all’interno degli studi dentistici continua ad essere tra i più dibattuti in ambito odontoiatrico. In KEY-STONE, abbiamo ...
L’integrazione delle protesi supportate da impianti con i tessuti duri e molli ne misura il successo in termini di funzione, salute ed estetica1.
La presenza di difetti parodontali intraossei e il coinvolgimento delle biforcazioni nel processo di riassorbimento e perdita ossea successivo ...
È sempre più attuale e dibattuta dalla comunità scientifica la sostituzione di elementi in zona estetica con impianti ...
È sempre più attuale e dibattuta dalla comunità scientifica la sostituzione di elementi in zona estetica con impianti ...
Introduzione
La perdita degli elementi dentali comporta un riassorbimento osseo che, a seconda della zona, può essere vestibolare o linguo-palatale....
Con tecnica flapless, idrossiapatite bovina (Hypro-Oss) e membrana in collagene esposta (Hypro-Sorb), con guarigione per seconda intenzione.
Con tecnica flapless, idrossiapatite bovina (Hypro-Oss) e membrana in collagene esposta (Hypro-Sorb), con guarigione per seconda intenzione.
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East
















































To post a reply please login or register