Si definisce “incluso” un elemento dentario che permane inglobato a livello osseo o osteomucoso oltre il normale periodo di eruzione, privo di tendenza alla fisiologica migrazione in direzione verticale (Richardson et al., 2000). Il 20% della popolazione presenta inclusioni dentarie con lieve prevalenza del genere femminile.
L’inclusione dei canini coinvolge approssimativamente l’1% e il 2,5% della popolazione (Cooke et al., 2006) e, nella fascia d’età compresa tra i 7 e i 14 anni, la sua l’incidenza sale al 3% circa. La frequenza di inclusione del canino superiore risulta essere venti volte maggiore rispetto all’inferiore, e le indagini epidemiologiche indicano percentuali più basse su inclusioni degli altri elementi dentari, a eccezione dell’inclusione parziale o totale dei terzi molari, che risulta essere l’inclusione più frequente in assoluto.
L’eziopatogenesi può riguardare:
– fattori sistemici genetici (malposizione primaria del germe dentale, displasia cleido-cranica o gemelli omozigoti);
– fattori endocrini (popitutiarismo, ipotiroidismo);
– fattori locali meccanici (carenza di spazio in arcata dovuta alla discrepanza dento-basale, presenza di denti soprannumerari, o di odontomi, o formazione di cisti follicolari).
Alcune delle cause possono essere rimosse, se intercettate precocemente rispetto all’età media di eruzione, che risulta variabile da dente a dente.
È opportuna una diagnosi precoce e un efficace e condiviso approccio multidisciplinare, chirurgico-ortodontico. Particolare attenzione merita il canino, per l’elevata frequenza della sua inclusione, ma soprattutto perché la sua assenza compromette l’estetica del sorriso e la funzione.
Le terapie possono essere interventi di moderata invasività – quale un breve trattamento ortodontico o semplice estrazione dentaria – o interventi chirurgici più invasivi di allacciamento e di riposizionamento ortodontico del dente incluso.
Quando invece non esistono ostacoli meccanici, o nonostante la loro rimozione il canino non scende, è opportuno pianificare l’esposizione chirurgica della sua corona, alla quale viene incollato un ancoraggio (allacciamento) che servirà per la successiva trazione ortodontica.
Questo comporta un intervento chirurgico più invasivo e un prolungamento del trattamento ortodontico, necessario per guidare il dente nella sua posizione naturale. Se invece la diagnosi viene fatta tardivamente, quando il paziente è adulto, il riposizionamento del canino può essere controindicato, perché il dente, avendo completato la formazione della sua radice nell’osso, oppone in genere maggiore resistenza alla trazione ortodontica. In questi casi il piano terapeutico prevede l’estrazione chirurgica del dente incluso e la riabilitazione ortodontico-protesica dell’arcata dentale. Spesso, non estraendo il canino incluso nelle ossa mascellari, può formarsi anche tardivamente una cisti follicolare e con la sua espansione potrebbe provocare un pericoloso riassorbimento dell’osso. Il monitoraggio radiologico frequente in questo caso è assolutamente indicato.
Qualsiasi sia la scelta terapeutica, il mantenimento della terapia con follow-up frequenti di igiene professionale e domiciliare deve seguire un approccio tailor-made personalizzato e condiviso con il paziente, a seconda della terapia scelta e in maniera pre-, in e post-trattamento, modificando la scelta delle tecnologie in base alle differenti situazioni cliniche che si presentano durante la terapia ortodontica o chirurgica implantare su tessuti sani o infiammati.
Nel caso della scelta di trattamento implantare, la terapia di mantenimento è di fondamentale importanza, poiché alcuni studi longitudinali (Gerber et al., 2009; Lang et al., 1994; Lang e Berglundh, 2011; Larsen et al., 2009; Listgarten, 1980; Mombelli et al., 1997; Nyman e Lindhe, 2003; Schou et al., 2002; Zitzmann e Berglundh, 2008) hanno dimostrato che la sopravvivenza implantare in pazienti controllati è superiore di oltre il 20% rispetto ai pazienti che non sono stati inseriti in un piano di mantenimento o per trascuratezza dei pazienti stessi.
Case report: materiali e metodi
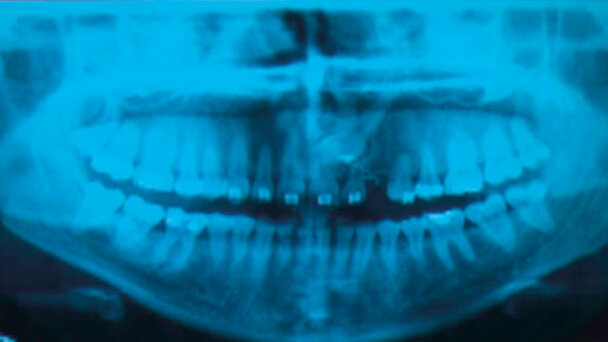
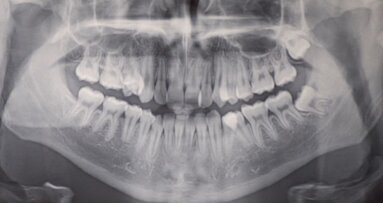
Nel 2007 si presenta alla nostra attenzione una paziente di sesso femminile, di anni 22, non fumatrice, in apparente buona salute sistemica. Durante la prima visita, analizzando l’OPT (Fig. 1) rileviamo il danno iatrogeno da terapia ortodontica precedente alla visita e riscontriamo la presenza del canino incluso in zona 23.
La paziente mostra delusione e sconforto per il fallimento della precedente terapia, che aveva previsto la disinclusione chirurgica seguita da un trattamento ortodontico per posizionare correttamente il dente nell’arcata dentale.
La paziente chiede una diversa soluzione terapeutica che abbia come obiettivo la risoluzione funzionale ed estetica più veloce possibile.
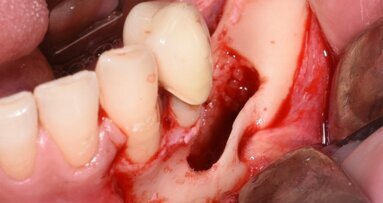
Abbiamo condiviso con la paziente la visione radiografica che metteva in evidenza come il canino si era impattato nella corticale ossea e dopo due anni e mezzo di terapia ortodontica fallimentare, riferita dalla stessa paziente, precedente al nostro intervento, la paziente ha preferito la proposta di estrarre il canino incluso 23 dell’arcata superiore e contemporaneamente inserire un impianto in zona.
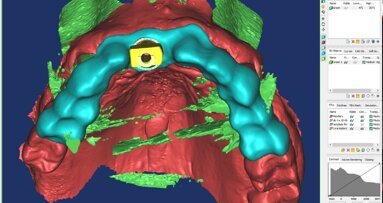
La paziente, dopo la rilevazione degli indici clinici e le opportune sedute di igiene professionale e domiciliare motivazione all’efficacia dei corretti stili di vita, viene trattata con intervento chirurgico implantare (Figg. 2, 3) (guarda il video QUI).
Ricordiamo alla paziente di aver firmato nel consenso informato l’obbligo di controlli periodici e di sedute di igiene professionale per il mantenimento dell’impianto e dei tessuti del cavo orale in salute. La paziente durante un controllo riferisce di cambiare sede abitativa in seguito a matrimonio e promette di continuare i controlli di mantenimento da un collega nella sua zona di residenza.
Dopo 10 anni dall’intervento, nel 2017 la paziente torna in studio per un controllo, poiché lamentava dolore e sanguinamento gengivale.
All’esame obiettivo condotto dall’odontoiatra presentava infiammazione diffusa a livello della gengiva marginale (Fig. 4). Per il trattamento di mucosite e perimplantite, si è deciso di rimotivare la paziente a corretti stili di vita di igiene orale secondo l’approccio tailor-made, personalizzato e condiviso con il paziente, sia per l’igiene domiciliare che per la terapia parodontale non chirurgica, implementandola con la terapia fotodinamica Helbo (bredent medical).
Decontaminazione
L’uso della terapia fotodinamica prevede una precedente decontaminazione del cavo orale con l’approccio tailor-made. La scelta della tecnologia idonea per ogni quadro clinico è il primo obiettivo dell’approccio tailor-made, che porta il professionista all’attenta osservazione delle caratteristiche anatomiche e tissutali, della presenza di eventuali patologie e delle caratteristiche delle superfici da trattare, permettendo delle operatività efficaci e minimamente invasive, e per questo condivise nella scelta del paziente. Abbiamo individuato il biotipo tissutale della paziente attraverso l’utilizzo delle sonde Colorvue Hu-Friedy, per essere fedeli all’approccio tailor-made e quindi usare le tecnologie minimamente invasive più efficaci e idonee perché più adatte al biotipo riscontrato (1, 2, 3).
Una volta inserito nel solco, se il colore bianco della sonda è chiaramente visibile attraverso il tessuto, sarà un biotipo sottile. Se la parte verde della sonda è chiaramente visibile attraverso il tessuto e quella bianca non è visibile, sarà un biotipo medio. Se la parte blu è chiaramente visibile a differenza di quella bianca e verde, sarà un biotipo spesso.
Nel nostro caso abbiamo riscontrato un biotipo tissutale spesso, in quanto era visibile solo la parte blu della sonda (Figg. 5-8).
Dopo aver osservato la topografia del biofilm batterico attraverso l’uso del rilevatore alla fluorescina Plaque Test (Ivoclar Vivadent), illuminato dalla lampada fotopolimerizzante (Figg. 9, 10), l’igienista dentale ha potuto procedere con il deplaquing e il debridment usando l’apparecchio Comby touch (Mectron), una tecnologia che riunisce in un unico apparecchio un ablatore multifunzionale piezoelettrico e un pulitore a getto d’acqua, aria e polveri di bicarbonato di sodio e glicina, destinato a un trattamento di profilassi completo, sopra e sottogengivale. Viene usato il manipolo per air-polishing con polvere di glicina, formata da particelle più piccole (< 63 μm) (Figg. 11, 12) per il deplaquing. L’opportunità di poter usare i manipoli orientati a 90° o 120° permette di poter essere efficaci nel rispetto della delicatezza dei tessuti e del manufatto implantare, erogando il getto in maniera personalizzata e mirata, con un’operatività clinica minimamente invasiva.
Usando la polvere “perio” non si corrono rischi di danneggiare né il manufatto protesico né il collo dell’impianto, unendo a queste caratteristiche anche la praticità d’uso e la velocità di esecuzione, potendo tranquillamente dirigere il getto sia sulla protesi sia sull’impianto, senza limitazione di inclinazione del fascio erogato e senza rischio alcuno per entrambe le strutture. Solo successivamente al deplaquing, si procede con il sondaggio, evitando così la trasmigrazione batterica, e si rileva, con una sonda implantare in materiale plastico Wingrove™ (PDT) (Fig. 13), la presenza di una tasca in prossimità dell’impianto superiore a 5 mm.
Viene decontaminato il cavo orale dal tartaro con ablatore a ultrasuoni Comby con inserto Mectron S1 (Fig. 14) e successivamente con punta S-1S che, grazie alla sua forma anatomica universale, permette all’operatore di decontaminare da biofilm batterico e concrezioni di tartaro sopra e sotto gengiva (Fig. 15). Il secondo step ha previsto l’utilizzo di strumenti manuali in titanio (Wingrove™, PDT), specifici per decontaminare le superfice implantare (Fig. 16).
Si passa all’utilizzo dello specifico terminale subgengivale (perio), grazie al quale si raggiungono profondità maggiori, orientandolo sempre in direzione parallela rispetto al pilastro implantare nella zona implantare infiammata con presenza di tasca > 5 mm.
La polvere di glicina si è dimostrata una vera e propria rivelazione nel trattamento delle mucositi e perimplantiti. Dopo la detartrasi dalla superficie esposta degli impianti, effettuabile con i metodi classici (curettes in teflon o titanio) o utilizzando punte a ultrasuoni specifiche, un’ulteriore detossificazione della superficie degli impianti con il perio-polishing garantisce – in 8 casi su 10 – la completa guarigione della patologia (Sarri et al., 2006) per tasche non superiori a 5 mm. Nel caso non ci fosse tartaro sul titanio del collo implantare, ma l’infiammazione fosse indotta da placca batterica, l’utilizzo del perio-polishing è efficace per migliorare la guarigione del sito attivo.
Nei casi clinici di gengivite intorno ai tessuti implantari, causata da scorretta igiene orale domiciliare, l’uso della glicina per la rimozione del biofilm batterico e la detossificazione dei tessuti ipertrofici si rivela eccellente per rapidità e profondità di azione.
Terapia fotodinamica Helbo
Dopo aver decontaminato il cavo orale si passa all’utilizzo della terapia fotodinamica Helbo, che agisce tramite l’inattivazione di cellule, microorganismi o molecole, indotta dalla luce e non dal calore, riducendo i batteri del 99%. Questa terapia prevede l’applicazione del cromoforo HELBO® Blue Photosensitizer (bredent medical) (Figg. 17a, 17b), che viene lasciato agire per almeno un minuto in ogni sito da trattare, aumentando il tempo di permanenza nelle tasche più profonde.
Quindi, si procede al risciacquo del liquido in eccesso e all’esposizione del laser. L’esposizione viene effettuata nei sei punti del dente (vestibolare, mesiale, centrale, distale e orale, mesiale centrale, distale) con un movimento circolare intorno all’impianto, senza mai uscire dal solco, con tempo di permanenza di 10 secondi per sito (Figg. 18a-18c).
Igiene domiciliare
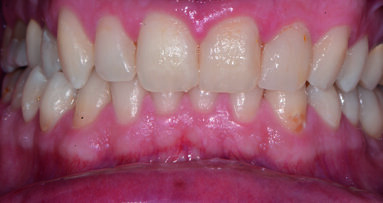
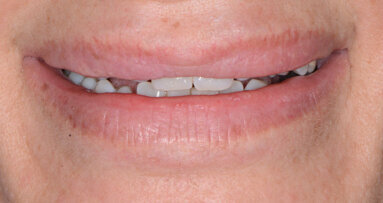
Fotografiamo il sorriso della paziente (Fig. 19) prima di effettuare l’esame obiettivo del cavo orale. La paziente presentava un biotipo gengivale spesso, con scarsa igiene orale.
Abbiamo eseguito dunque un esame approfondito utilizzando la videocamera SoproCARE® (Acteon) che permette, tramite led, di evidenziare in modo rapido e accurato la presenza di biofilm batterico, le zone infiammate e la presenza di processi cariosi.
Abbiamo mostrato alla paziente, in real time al fine di motivarla a un più efficace controllo di placca domiciliare, i siti maggiormente interessati dall’accumulo di placca nel cavo orale, compresi il dorso della lingua e gli spazi interprossimali con l’aiuto del rilevatore di placca alla fluorescina.
Mostriamo alla paziente l’utilizzo corretto degli strumenti di igiene orale domiciliare – spazzolino e scovolino – più idonei alle sue esigenze strutturali, tissutali e anatomiche, alla manualità e alla predisposizione caratteriale alle differenti tecnologie manuali o meccaniche, come da tailored brushing method (Nardi et al., J Biomed, 2016). Abbiamo condiviso con il paziente la scelta dell’utilizzo dello spazzolino manuale GUM® Technique®PRO Medium (Figg. 20, 21) per il manico ergonomico e setole multilivello inclinate che garantiscono l’efficacia disorganizzazione del biofilm delle superfici interdentali. Abbiamo indicato alla paziente di controllare chimicamente il biofilm batterico con l’aiuto del dentrificio (Fig. 22) contenente ossigeno attivo a uso specifico per l’igiene domiciliare, non invasivo per i materiali implantari con azione di disinfezione (12 ore attiva) e simultanea azione di guarigione delle ferite (Implaclean®, Dyna Dental Engineering BV, Halsteren, NL).
Per implementare l’igiene nelle zone interdentali abbiamo indicato l’uso scovolino in gomma GUM® Soft-Picks® Advanced (Fig. 23), imbibito di dentifricio Implaclean.
La paziente riferisce di avere difficoltà con l’igiene della lingua, e quindi condividiamo la necessità di implementare l’igiene domiciliare con l’uso 10 ml per qualche minuto 3 volte die di Riocol collutorio o 4 spruzzi 3 volte al giorno di Riocol oral spray a base di soli estratti naturali (Fig. 24), per le diverse azioni benefiche a vantaggio della mucosa orale. Abbiamo riferito alla paziente che non pigmenta le superfici dentali grazie alla metodica di pura estrazione naturale dei componenti (lapacho, malva, piantaggine, camomilla) e acido ialuronico, efficace per le infiammazioni.
Al controllo, dopo 2 settimane, gli indici clinici erano migliorati e i tessuti non mostravano infiammazione.
Conclusioni
La terapia implantare in alcuni casi è una valida opzione terapeutica per il canino incluso. La personalizzazione del trattamento clinico odontoiatrico è alla base della buona pratica clinica e le tecnologie avanzate devono agevolare la filosofia di approccio che definiamo “tailor-made” (Nardi et al., Minerva Stomatologica 2014, 63(1-4):557). La paziente ha migliorato l’efficacia dell’igiene domiciliare grazie all’approccio tailored brushing method (TBM).
L’utilizzo nella pratica clinica di deplaquing e debridment, di air polishing e perio polishing, l’uso di curettes in titanio e l’implementazione con la terapia fotodinamica PDT (Helbo) rappresentano il protocollo operativo ideale per la terapia di mantenimento professionale di manufatti implantari e protesici con un approccio clinico semplice e minimamente invasivo, ottenendo riduzione o, come in questo caso, abbattimento degli indici clinici di sanguinamento e profondità di tasca (Fig. 25).
La bibliografia è disponibile presso gli Autori.
L'articolo è stato pubblicato su Implant Tribune Italian Edition, maggio 2017.
Il management del controllo dell’igiene orale nelle varie fasi di una terapia ortodontica è complesso per il variare di differenti tipologie di...
La presenza protratta nel tempo di dispositivi ortodontici fissi è un alto rischio per la salute dei tessuti parodontali e dentali in quanto viene a ...
La presenza protratta nel tempo di dispositivi ortodontici fissi è un alto rischio per la salute dei tessuti parodontali e dentali in quanto viene a ...
Nella giornata di venerdì 18, presso lo stand Dental Tribune (B68-A75), dalle ore 10 alle ore 11, la dottoressa Marisa Roncati terrà una ...
In prevenzione terziaria, la terapia odontoiatrica più legata alla bellezza di un sorriso è la terapia ortodontica.
L’avulsione degli elementi dentari inclusi o seminclusi è una delle procedure cliniche più frequentemente effettuate dal chirurgo odontostomatologico.
Il volto umano è il distretto corporeo più rappresentativo e caratterizzante della persona e per il professionista spesso risulta difficile coniugare ...
DUNDEE, Scozia: La gestione della pulpite irreversibile nei denti permanenti sta attraversando un cambiamento graduale ma significativo. I progressi nella ...
Intelligenza Artificiale (“Artificial Intelligence”, AI) e Realtà Aumentata (“Augmented Reality”, AR) rappresentano la nuova frontiera nella ...
L’approccio al paziente adulto è sempre di difficile gestione e pianificazione. A volte per poter risolvere gravi affollamenti si ritiene necessario ...
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc
Live webinar
gio. 11 giugno 2026
1:00 (CET) Rome
Live webinar
gio. 11 giugno 2026
19:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East


















































To post a reply please login or register