Il microbiota e il microbioma orale
Nel 2001 per la prima volta è stato introdotto il concetto di Microbioma da Loshua Lederberg. Esso consiste nell’insieme del patrimonio genomico dei microrganismi e delle interazioni biochimiche con l’ospite1.
La conoscenza del concetto di microbioma ha profondamente modificato l’approccio clinico dell’igienista e dell’odontoiatra per controllare le infezioni orali. Inoltre, il “modus operandi” moderno ci ha imposto di ridurre sempre di più i tempi, i costi biologici ed economici e quindi effettuare interventi mini-invasivi, con ottimi risultati e con una terapia di supporto che rende il paziente attore protagonista e non più solamente l’oggetto della nostra terapia.
In un periodo come questo di “fase 2”, in cui dobbiamo convivere con il COVID-19, almeno fin quando non venga trovato un vaccino alcuni di questi protocolli, rivisti, potrebbero essere utili nelle strategie di contenimento della pandemia e di riduzione delle infezioni crociate negli studi odontoiatrici. Per l’odontoiatra e l’igienista dentale 2.0 sarà imprescindibile una maggiore attenzione nell’utilizzo di specifici DPI, un razionale Flowchart dei cicli di sterilizzazione e sanificazione, la riduzione degli aerosol e della loro carica batterica e virale nonché l’aerazione/sanificazione dello studio.
Flowchart dell’appuntamento
Premessa per una necessità riorganizzativa ma non rivoluzionaria. La riorganizzazione dello studio dentistico avverrà attraverso un processo di ottimizzazione dei protocolli di gestione delle infezioni crociate, in particolare per quanto riguarda le Airborne Infections. Nel marzo 2020, ad inizio pandemia, il New York Times ha pubblicato la stima del rischio dei lavoratori di essere contagiati dal virus Sars-CoV-2. In questo rapporto, ovviamente, i medici che lavorano quotidianamente con le persone affette da COVID-19 sono a maggior rischio, ma anche i dentisti e gli igienisti dentali rientrano nella stessa categoria a causa dell’intenso utilizzo dell’aerosol e delle goccioline prodotte praticamente durante tutte le procedure odontoiatriche che prevedono l’uso di aerosol, turbina, micromotori, air-polishing e ultrasuoni2.
Varie strategie sono state proposte dagli organi predisposti per gli studi odontoiatrici (triage telefonico, gestione sala d’attesa e nuova gestione della segreteria), il protocollo dettagliato è presente nelle linee ufficiali che probabilmente verranno varate e dai preziosi consigli del prof. Ugo Covani nel corso LA PRATICA ODONTOIATRICA NEL TEMPO DEL 2019-nCoV – Il protocollo dell’Istituto Stomatologico Toscano.
Gli obiettivi principali che uno studio dentistico deve porsi sono:
- Ridurre carica batterica in bocca al fine di ridurre al minimo la carica batteria degli aerosol;
- Lavorare in sicurezza;
- Ridurre la quantità dell’aerosol;
- Utilizzare aspirazione ad alta potenza;
- Filtraggio dell’aria e neutralizzazione di batteri e virus airborne con tecnologie al plasma freddo (NTP)
- Utilizzare sistemi di decontaminazione dell’aria dell’ambiente (generatori di ozono, UV, eiettori di perossido di idrogeno);
- Ovviamente un’attenta decontaminazione delle superfici;
- Un uso di DPI adeguati a proteggere gli occhi, il viso, la bocca e il naso3, 4.
Il protocollo Modified Full Mouth Disinfection (MFMD): la sua importante collocazione nell’era Covid-19
Una diffusione ampia ha la MINST (Minimally Invasive Non Surgical Therapy) ovvero una procedura che ha l’obiettivo principale di decontaminare nel più alto grado possibile le tasche parodontali con un approccio mininvasivo. Il protocollo seguito dall’Istituto Stomatologico Toscano è la Full-Mouth Disinfection modificata (MFMD) dalla Prof.ssa Genovesi (2014); tale procedura è nata con l’obbiettivo di ridurre l’infiammazione e la carica batterica delle tasche parodontali prima di procedere alla loro strumentazione così da ridurre il rischio di batteremia. Consiste in un approccio in due tempi. Durante il primo appuntamento, il paziente viene istruito e motivato ad una corretta igiene orale domiciliare e all’uso per 15 giorni di clorexidina o altre sostanze antimicrobiche5, 6.
Dopo 10 giorni circa dalla sessione di motivazione il paziente presenta già un quadro clinico nettamente migliorato, dei tessuti caratterizzati da minori livelli di infiammazione e migliore trofismo; in questo secondo appuntamento viene effettuata una Full-Mouth Disinfection.
In uno studio clinico pubblicato recentemente dal nostro gruppo, abbiamo potuto osservare come il dolore riferito dal paziente, gli indici infiammatori e di placca al momento della seduta operativa fossero nettamente minori nel gruppo test (MFMD) rispetto al gruppo controllo (FMD), dopo 10 giorni di terapia domiciliare7.
Nell’ottica dell’attuale pandemia, questo protocollo in 2 fasi permette di ridurre il tempo della seduta operativa, quindi il tempo di esposizione all’aerosol potenzialmente contaminante rispetto alla FMD in un’unica seduta. Da sottolineare che tutto questo viene effettuato mantenendo un numero di accessi allo studio dentistico comunque ridotto rispetto ad altri protocolli di terapia non chirurgica a sestanti o a quadranti. Inoltre, la prima sessione di motivazione può essere effettuata continuando ad indossare i DPI e a rispettare le distanze di sicurezza così da annullare totalmente il rischio di contaminazione. In ottica futuristica si potrebbe persino considerare l’ipotesi di effettuare questa seduta persino a distanza, tramite App o social. D’altronde ai medici di famiglia è stato esplicitamente chiesto di implementare un approccio che potremmo definire di telemedicina teso a valutare il paziente, per un primo approccio, e finanche a prescrivere farmaci. Potrebbe dunque essere razionale questo tipo di approccio anche nel campo dell’igiene dentale.
Guardandoci oggi allo specchio e domandandoci quali accorgimenti potremo adottare per tornare a lavorare in maggiore sicurezza sono scaturite alcune considerazioni che riportiamo di seguito.
- Motivazione
Potremo sicuramente potenziare e migliorare la nostra capacità comunicativa/motivazionale, dedicando più tempo a questa, magari anche attivando un servizio di consulenza telefonica o mediante social network ai nostri pazienti in modo da minimizzare il nostro intervento. La parte di motivazione, rappresenta la massima espressione delle capacità comunicative dell’igienista dentale. In un lasso di tempo variabile che può raggiungere anche i 120 minuti, l’igienista deve motivare il paziente ad un cambiamento radicale delle proprie abitudini. E sappiamo tutti come sia difficile modificare le abitudini. Per riuscire deve utilizzare un linguaggio personalizzato in grado di attrarre l’attenzione di quello specifico paziente che, rispetto ad un altro, avrà differenti caratteristiche anche cognitive oltre che cliniche.
Questo compito è tutt’altro che semplice ma, se non altro, è l’esempio principe della terapia “pro-attiva” definita tale dalla Prof.ssa Genovesi e dal Dr. Simone Marconcini (2018): il paziente viene messo al centro del dialogo e diventa parte protagonista del percorso terapeutico. L’attribuzione di responsabilità genera un cambiamento positivo che auspicabilmente porterà a un regime di prevenzione e mantenimento della salute orale a lungo termine. Durante la motivazione vengono spiegati al paziente i principi microbiologici del microbiota orale, la formazione del biofilm e l’interazione tra salute orale e salute sistemica.
- Presidi meccanici
Il paziente viene istruito in merito alle corrette manovre d’igiene orale domiciliare, supportate dall’uso degli adeguati strumenti di pulizia meccanica. Lo spazzolino sonico rappresenta, nella nostra esperienza, il gold standard dei nostri consigli domiciliari per il paziente poiché grazie all’azione fluido dinamica è in grado di rimuovere la placca ma anche di indurre una variazione del microbiota che corrisponde a salute. Per la pulizia interdentale invece consigliamo degli scovolini in silicone, in setola oppure sussidi aria e acqua di detersione degli spazi interdentali. Tali sussidi sono in grado di compensare molto bene difficoltà manuali o motivazionali di o accessibilità e a differenza del filo interdentale sono meno dannosi per i tessuti di supporto gengivali.
- Dentifrici e collutori
La scelta di paste dentifrice e collutori è fondamentale per ottimizzare l’efficacia degli strumenti meccanici e promuovere lo stato di eubiosi. I prodotti in commercio sono davvero molti e tanti di questi hanno buone caratteristiche. Normalmente la clorexidina viene circoscritta ad un utilizzo per brevissimi periodi di impiego, in fase acuta o appunto nella prima fase della MFMD. Essa verrà sostituita successivamente, con prodotti “pro-attivi”. Nella fase iniziale, “reattiva” possono essere usati anche altri prodotti antimicrobici a base di nitradine, oppure di zinco. Nella fase pro-attiva i prodotti sono invece a base di ozono, sotto forma di dentifrici, gel con concentrazioni più elevate o acqua ozonizzata; oppure, in situazioni meno problematiche, con antisettici naturali, e nanoidrossiapatite, gel al propoli, dentifricio e collutorio Glic in pazienti diabetici, o altri prodotti biomimetici8.
Durante la fase operativa poi, potremo adoperare alcune accortezze operative:
- Strumentazione ultrasonica: gli aerosol generati dagli ultrasuoni sono una caratteristica intrinseca dei dispositivi9. Pertanto, in questa situazione di elevata trasmissibilità del virus è preferibile limitarne l’uso in favore degli strumenti manuali. Si consiglia inoltre, in presenza di biofilm o depositi non calcificati di ridurre il livello di irrigazione e di potenza dei dispositivi ad ultrasuoni. In quest’ottica è altamente consigliato l’utilizzo di un dispositivo da tavolo poiché in questi dispositivi è possibile regolare maggiormente l’erogazione di acqua e ridurre l’ampiezza di movimento dell’inserto, minimizzando la cavitazione (Fig. 1). Nelle situazioni in cui dovesse essere necessario l’uso di ultrasuoni ad una più alta potenza è importante moltiplicare le precauzioni di sicurezza indicate dalle società scientifiche.
- Strumenti Sonici: per natura l’inserto sonico ha una produzione ridotta di aerosol quindi ha una generazione modesta di aerosol. In questo senso sarebbe utile servirsi di questa tecnologia laddove possibile.
- Tecnologia Vector: la tecnologia Vector sfrutta l’onda d’urto prodotta in tasca parodontale dalla cavitazione. Elimina i movimenti oscillanti incontrollati, le vibrazioni meccaniche e richiede un ridotto flusso d’acqua. Pertanto, l’acqua non viene spruzzata e la produzione di aerosol sarò quasi del tutto annullata10. In ragione di questo anche questa tecnologia dovrebbe essere valorizzata quando possibile al fine di ridurre la diffusione di aerosol.
- Utilizzo delle polveri da profilassi: le polveri hanno letteralmente stravolto l’approccio terapeutico al paziente. Sappiamo che l’aerosol prodotto con questa terapia è molto importante come quantità e gettito. È importante quindi, quando ce ne sia la necessità, modularne l’utilizzo, riducendo il tempo di applicazione e scegliendo le polveri adatte alla situazione clinica e utilizzando dispositivi preferibilmente a carrello che ottimizzano l’efficacia del getto. La riduzione dell’aerosol è inoltre favorita da un utilizzo intermittente del dispositivo.
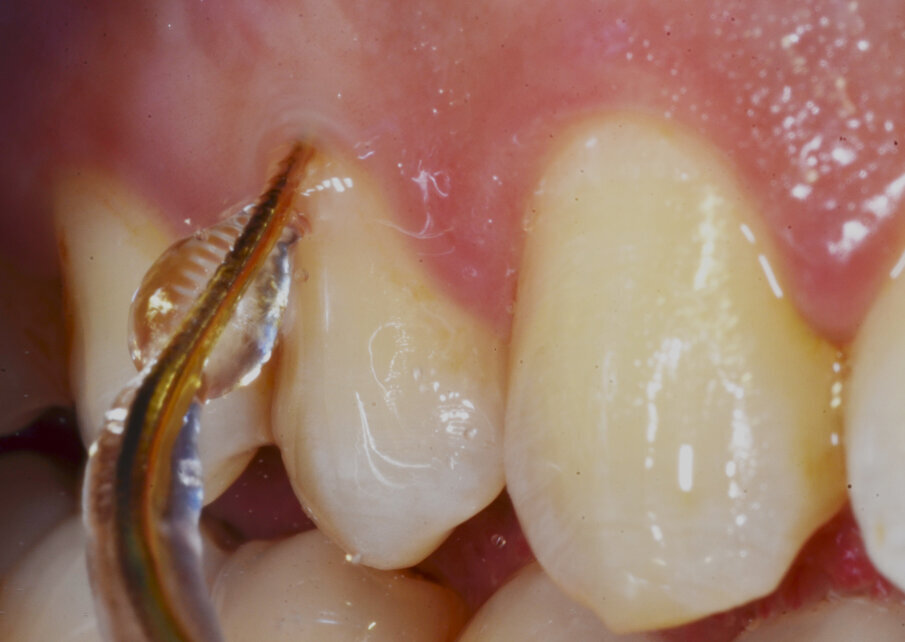
- Perio: utilizzare preferibilmente i Tips sottogengivali (Fig. 2), normalmente indicati in siti parodontali over 5, ma che ci permettono in questo momento di limitare eccessi del getto indirizzandolo interamente in tasca parodontale.
- Supragengivali: i bicarbonati di sodio micronizzati e i carbonati di calcio soddisfano tutti i tipi di necessità sopragengivali (materiali da restauro/erosioni/bracketts/pigmenti/placca/superfici implantari esposte) e riducono il tempo di applicazione. Scegliere in questo caso polveri dedicate al sottogengiva può essere sbagliato perché, essendo polveri ad indici di abrasività minori, aumentano tempo di getto e quindi aerosol (e anche i costi!).
- Utilizzo generale: utilizzare il pedale a intermittenza, e mai a getto continuo, riducendo di gran lunga gli sprechi e la nebulizzazione causata dalla continuità del getto. Certo, non dobbiamo dimenticare che, per quanto in questa fase sia consigliato fortemente minimizzare gli aerosol, bisognerà munirsi di potenti aspiratori che riducono la diffusione dell’aerosol potenzialmente contaminato: il divaricatore connesso in aspirazione e un braccio con cono da posizionarsi in prossimità della cavità orale sono a parer nostro le soluzioni migliori.
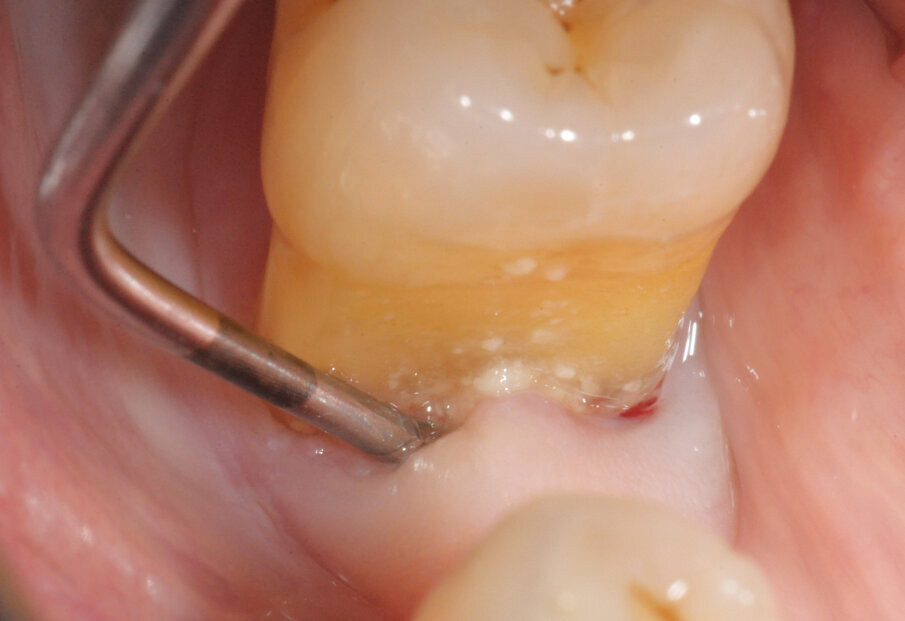
- Strumentazione Manuali: non c’è dubbio che molti sceglieranno di tornare, anche se per un periodo, alla strumentazione manuale, limitando l’uso degli ultrasuoni. Nella strumentazione manuale sarà importante scegliere strumenti che ci permettano di essere efficaci ma anche ergonomici. Gli strumenti universali, tra i quali le curette DSS1/DSS2 (con asta graduata) o le DS1/DS2 (senza asta graduata) a doppia lama lavorante con adattamenti perioanatomici per siti anteriori o posteriori e, gli scalers M23 e M23F, sono un ottimo ausilio. In questo modo, potremo nuovamente sposare la necessità di abbassare i tempi in strumentazione ottimizzando la performance della terapia (Fig. 3).
- Ozonoterapia, Laserterapia e Probiotici: la terapia parodontale può e deve essere supportata anche a livello professionale da presidi pro-attivi. Per esempio, l’efficacia dell’utilizzo professionale di ozono o probiotici è stata messa in evidenza da diverse pubblicazioni dell’IST, e queste sostanze possono essere un’ulteriore possibilità terapeutica nelle mani dell’igienista dentale per contribuire alla conservazione del supporto parodontale del paziente. Soprattutto in un periodo storico in cui dobbiamo ridurre l’aerosol, ma comunque mantenere in salute il cavo orale dei nostri pazienti11-13. Inoltre, l’ozono per le proprie capacità ossidanti sappiamo essere efficace in modo aspecifico e ad ampio spettro su batteri, miceti e virus14, 15. In uno studio in pubblicazione condotto dall’IST, abbiamo valutato l’efficacia dello sciacquo pre-chirurgico con acqua ozonizzata nella riduzione delle airborn infection, analizzando con colture microbiche le superfici in prossimità dell’area di lavoro. I risultati hanno mostrato una riduzione significativa rispetto al gruppo trattato con placebo. Sebbene i test utilizzati non valutino nello specifico i virus, possiamo dire che l’efficacia dimostrata nella riduzione dell’aerosol di microrganismi, e le note proprietà ossidanti che il gas esercita sul virus, ci fanno ben sperare su valutazioni future che effettueremo specifiche per i virus. A questo proposito giova sottolineare che anche il virus SARS-Cov-2 parrebbe estremamente sensibile all’ossidazione.
I protocolli completi e i relativi approfondimenti della MFMD possono essere trovati nel libro in pubblicazione dal titolo: “Manuale per l’igienista dentale - La salute orale nell’era del microbioma”.
Attività Istituto Stomatologico Toscano
L’Istituto Stomatologico Toscano svolge formazione continua, oltre che nell’ambito di congressi, corsi e conferenze (al momento rimandati o resi fruibili in forma on line), anche e soprattutto con i master svolti in collaborazione con “Unicamillus International Medical University” di Roma. Per igienisti dentali, è attivo ogni anno il master in mantenimento del paziente implantare e parodontale, che ha inizio nel mese di gennaio e si sviluppa nel corso dell’anno solare con lezioni frontali teorico-pratiche un week-end al mese e un lavoro di tesi finale svolto tramite uno studio individuale e il supporto dei nostri tutor.
Visita la nostra offerta didattica cliccando qui www.istitutostomatologicotoscano.it.
In questo particolare momento l’attività didattica sta procedendo per via telematica grazie alla piattaforma dell’Istituto sotto forma di lezioni a distanza in formato virtuale per garantire agli studenti continuità di formazione e perseguimento degli scopi formativi, compresa la stesura di progetti di tesi compilativa o di ricerca.
Inoltre, per restare vicino ai nostri corsisti e masterizzandi, l’istituto organizza una volta al mese con il Prof. Simone Marconcini il Journal Club. L’attività è del tutto gratuita e consiste nel discutere e revisionare importanti articoli che vengono inviati ai partecipanti, svolgendo un lavoro di gruppo utile a comprendere meglio la ricerca scientifica e a saper interpretare e valutare gli articoli in letteratura.
Bibliografia
- Lederberg J., McCray A.T.. 2001. “Ome Sweet” Omics—a genealogical treasury of words. Scientist 15: 8.
- Lazaro Gamio. The Workers Who Face the Greatest Coronavirus Risk. The New York Time. March 15, 2020.
- Spagnuolo G., De Vito D., Rengo S., Tatullo M.. COVID-19 Outbreak: An Overview on Dentistry. Int J Environ Res Public Health. 2020;17(6):E2094. Published 2020 Mar 22. doi:10.3390/ijerph17062094.
- https://www.inail.it/cs/internet/risultati_ricerca.html?textToFind=norme+covid.
- Genovesi AM., Marconcini S., Ricci M., Marchisio O., Covani F., Covani U.. Evaluation of a decontamination protocol prior to a full-mouth disinfection procedure: a randomized clinical study. J. Dent. Oral Hyg. Nov 2014. DOI: 10.5897/JDOH2014.0126.
- Genovesi AM., Barone A., Toti P., Covani U.. The efficacy of 0.12% chlorhexidine versus 0.12% chlorhexidine plus hyaluronic acid mouthwash on healing of submerged single implant insertion areas: a short-term randomized controlled clinical trial. Int J Dent Hyg. 2017 Feb;15(1):65-72. doi: 10.1111/idh.12158. Epub 2015 Jun 18.
- Marconcini S., Goulding M., Oldoini G., Attanasio C., Giammarinaro E., Genovesi A.. Clinical and patient-centered outcomes post non-surgical periodontal therapy with the use of a non-injectable anesthetic product: A randomized clinical study. J Investig Clin Dent. 2019 Jul 28:e12446. doi: 10.1111/jicd.12446.
- Cosola S., Marconcini S., Giammarinaro E., Marchisio O., Lelli M., Roveri N., Genovesi AM.. Antimicrobial efficacy of mouthwashes containing zinc-substituted nanohydroxyapatite and zinc L-pyrrolidone carboxylate on suture threads after surgical procedures. J Oral Science Rehabilitation. 2017 Dec;3(4):24–30.
- Meng L., Hua F., Bian Z.. Coronavirus Disease 2019 (COVID-19): Emerging and Future Challenges for Dental and Oral Medicine. J Dent Res. 2020 May;99(5):481-487. doi: 10.1177/0022034520914246. Epub 2020 Mar 12.
- Hahn R., “Il metodo Vector®: applicazione clinica e principi scientifici”.
- Cosola S., Giammarinaro E., Genovesi AM., et al.. A short-term study of the effects of ozone irrigation in an orthodontic population with fixed appliances. Eur J Paediatr Dent. 2019;20(1):15–18. doi:10.23804/ejpd.2019.20.01.03.
- Oldoini G., Frabattista GR., Saragoni M., Cosola S., Giammarinaro E., Genovesi AM., Marconcini S.. Ozone Therapy for Oral Palatal Ulcer in a Leukaemic Patient. Eur J Case Rep Intern Med. 2020;7(2):001406. Published 2020 Jan 14. doi:10.12890/2020_001406.
- Marconcini S., Giammarinaro E., Cosola S., Genovesi AM., Covani U.. Mandibular Osteonecrosis Associated with Antacid Therapy (Esomeprazole). Eur J Case Rep Intern Med. 2019;6(10):001279. Published 2019 Oct 14. doi:10.12890/2019_001279.
- Bikashpattanaik, Dinesh Jetwa, Seemapattanaik. Ozone therapy in dentistry: A literature review. J Interdisciplinary Dentistry 2011; 1: 87-92.
- Razak FA., Musa MY., Abusin HAM, Salleh NM.. Oxidizing Effect of Ozonated-Water on Microbial Balance in the Oral Ecosystem. J Coll Physicians Surg Pak. 2019 Apr;29(4):387-389.
Tag:



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East





















































Iscrizione Newsletter