Introduzione
L’approccio eziologico-infettivo-batterico della malattia parodontale, considerata da parte di una corrente di pensiero come malattia infettiva ab initio, è prevalente in Parodontologia. La componente batterica saprofitica agirebbe su un terreno integro e sano scatenando la malattia.
Tale evento sarebbe pertanto essenzialmente dovuto all’accumulo di patina batterica causato da insufficiente rimozione meccanica, in grado di invadere i tessuti profondi e superare le barriere difensive, nonostante risultino perfettamente efficienti.
Il turn-over di detersione salivare non risulterebbe sufficientemente operativo ed efficace.
L’evoluzione della malattia parodontale è caratterizzata da tratti di imprevedibilità e impredicibilità evolutiva, costringendo il paziente a continui controlli. L’approccio eziopatogenetico puramente batteriologico ab initio, considera diverse ipotesi infettivologiche, secondo le quali il fronte microbico presente nella placca dento-gengivale può rappresentare l’associazione tra varie specie e la noxa responsabile dell’innesco del processo infettivo.
Un’altra ipotesi potrebbe essere rappresentata dall’insorgenza di uno squilibrio batterico in grado di indurre condizioni microbiotiche tali da determinare il processo infettivo1.
Secondo Listgarten2, potrebbe trattarsi di ceppi specifici come ad esempio il Treponema denticola. Queste teorie non considerano l’importanza delle condizioni dell’organismo ospite nel suo rapporto dinamico-adattativo nei confronti della componente microbiotica.
L’organismo ospite rappresenta la controparte dell’assetto batterico, la cui capacità invasiva prescinderebbe dai fattori difensivi propri dell’organismo.
L’interpretazione puramente eziologico-batterica imputa la responsabilità e il fenomeno patologico solo a carico del batterio, escludendo qualsiasi altra causa.
Verosimilmente, il fatto che un organismo sano e integro nelle sue componenti strutturali, funzionali, metaboliche, immunitarie possa essere aggredito ab initio dai vari tipi di microbi presenti nel cavo orale, prescindendo da fattori in grado di favorire la loro trasformazione dallo stato di saprofitico in patogeno, contrasta con i principi biologici.
Il messaggio che l’igiene orale sia l’unico fattore di prevenzione della malattia parodontale è fuorviante3-7.
L’analisi evoca alcuni quesiti nei confronti dei meccanismi che darebbero origine ab initio, in condizioni di terreno totalmente sano e per mero accumulo di placca dento-gengivale da scarsa igiene orale, alla malattia parodontale8-10. In tal senso, occorrerebbe conoscere esaurientemente quali siano le circostanze che determinano l’esordio della parodontite ab initio su terreno sano:
- in quale momento particolare insorge l’infezione;
- quali condizioni tissutali favoriscono l’attecchimento batterico;
- quali condizioni microbiotiche sono necessarie e quali risultano favorenti;
- quali sono le effettive, intime, cause di rottura nel rapporto di equilibrio ospite-flora batterica saprofitica;
- quali meccanismi batterici permettono il superamento della barriera epiteliale e immunitaria topica e generale, in condizioni di integrità ad efficienza, con conseguente penetrazione nel corion, fino all’osso alveolare e successiva trasformazione della flora batterica da saprofitica a patogena opportunista8.
L’analisi bibliografica inizia da Autori di riferimento, come Karoly, che per primo nel 1901 sostenne una relazione causa-effetto tra bruxismo e malattia parodontale, denominata “effetto Karoly”11. Nel 1922, Stillman e McCall stabilirono che l’occlusione traumatica è uno stress occlusale abnorme capace di produrre danno al parodonto12. Lo stesso Glickmann, negli anni ’60, sostenne che il trauma occlusale rappresenta un fattore predisponente alla successiva infezione batterica, secondo la teoria della zona di irritazione e codistruzione da trauma occlusale cronico13.
Negli anni successivi alla corrente a favore dell’eziopatogenesi batterica, prende forma con diversi Autori14-18. Questi Autori rappresentano una linea di pensiero non sostitutiva, ma solo contestuale al pensiero comunque sempre attuale a favore della patogenesi biomeccanica della malattia parodontale19-20.
Nel 1993, il prof. Ugo Pasqualini pubblicò un testo fondamentale, fornendo le basi scientifiche della biomeccanica complessa dell’occlusione e dimostrando clinicamente una correlazione tra l’azione reiterata delle vettorialità di carico disfunzionale, malocclusione, e gli effetti conseguenti, a medio-lungo termine, sull’apparato di sostegno parodontale.
Ne consegue distofia con microulcerazioni della membrana basale, soluzioni di continuo dell’attacco epiteliale e contemporanea evoluzione verso l’atrofia osseo-alveolare.
Si instaura un danno tissutale flogistico-asettico-cronico, definibile come “parodontosi”, propedeutico al processo flogistico settico-batterico definito parodontite8. Molti lavori confermano tale base eziopatogenetica nell’insorgenza ed evoluzione della malattia parodontale21-26.
Secondo l’impostazione eziologica infettivologica ab initio, la metodologia clinica di diagnosi, trattamento, prognosi e prevenzione comprende protocolli che possono variare dalla semplice igiene orale, mediante ultrasuoni e levigatura radicolare, fino all’approccio chirurgico con rigenerazione ossea guidata.
Nel caso di seguito descritto, la terapia segue un protocollo che prevede la verifica e l’eventuale riequilibrio occlusale, secondo i principi di Pasqualini e contestuale controllo della correlazione tra evoluzione della lesione parodontale e del profilo batteriologico sito-specifico secondo morfologia8,27,28.
La clinica evidenzia che limitando il trattamento al solo approccio igienico professionale l’evoluzione è relativamente incostante e imprevedibile, come se nell’interazione tra fronte batterico e reattività dell’ospite agissero altre variabili a determinare le condizioni evolutive, peraltro completamente sito-specifiche29-32.
Il monitoraggio dei casi parodontopatici viene quindi complessivamente eseguito sulla base del confronto tra evoluzione del profilo batterico ed evoluzione delle condizioni funzionali di carico occlusale statico e dinamico. L’approccio funzionalistico è in grado di definire una diagnosi patogenetica funzionale attraverso l’analisi morfologico-batterica in vivo (mediante
microscopia a contrasto di fase) e il contestuale rilevamento funzionale del profilo occlusale. Il rilevamento significativo più frequente è dato dal comportamento evolutivo del profilo batterico, direttamente correlato alle condizioni funzionali di carico occlusale da parte del sito analizzato.
Ristabilita la congruità biomeccanica dell’occlusione, si evidenzia un profilo morfologico batterico caratterizzato da un aumento percentuale di cocchi, indice di salute parodontale33,34.
Materiali e metodi
Descrizione del caso
È stato esaminato il caso di una paziente di sesso femminile di 60 anni, con un quadro morfo-funzionale stomatognatico caratterizzato da grave deficit strutturale per la presenza di una protesi rimovibile scheletrata superiore incongrua, con morso inverso anteriore e sovraccarico funzionale in occlusione abituale (non in relazione centrica), causa di un trauma occlusale cronico.
Nei settori latero-posteriori non esiste appoggio occlusale stabile (Figg. 1, 3).
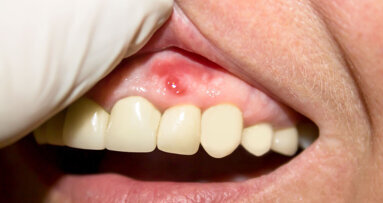
Il quadro parodontale evidenzia in corrispondenza del settore antero-inferiore, da 4.3 a 3.3, flogosi settico-batterica con edema e congestione da stasi, in particolare a carico delle papille.
Il sondaggio evidenzia lesioni dell’attacco epiteliale e sanguinamento, atrofia della cresta ossea-alveolare e mobilità dentale di grado 1-2.
Il prelievo dei campioni di placca dimostra un profilo batterico significativo per diagnosi di parodontite-settico-batterica, secondo i dettami di Listgarten15,27.
La diagnosi conseguente è malocclusione dento-protesica con sovraccarico funzionale anteriore da precontatto dislocante distale (Figg. 2a, 2b), difetto occlusale latero-posteriore bilaterale, sofferenza gengivo-parodontale, e flogosi cronica ed edema congestizio da stasi, conseguente alla disfunzione biomeccanica con sovrapposizione di quadro infettivo batterico.
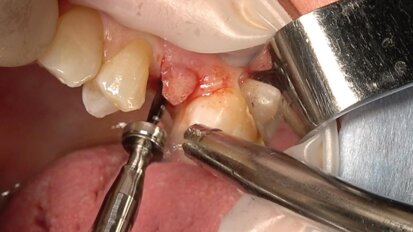
La spinta linguale anteriore durante la deglutizione determina un ulteriore trauma al gruppo dentale antero-inferiore aggravandone la dislocazione. Il trattamento è stato eseguito con un approccio essenzialmente funzionale-biomeccanico basato sui principi della scuola di Ugo Pasqualini8, razionalizzando la riabilitazione protesica, attraverso la creazione di un appoggio occlusale in massima intercuspidazione (Pim) stabile ed affidabile previa determinazione del rapporto tridimensionale cranio-mandibolare. La dimensione verticale occlusale (OVD) o miocentrica, secondo i dettami della Scuola Neuromuscolare di Jankelson35,36.
Nella prima fase si è ricostruito il tavolato occlusale strutturalmente e funzionalmente stabile in armonia occlusale. Successivamente, si è eseguita l’evoluzione clinica gengivo-parodontale antero-inferiore e del quadro microbiologico mediante il monitoraggio del profilo batterico della placca dento-gengivale presente con follow up mensile della durata di 24 mesi.
Significativo l’aspetto del riallineamento dentale del gruppo 4.3-3.3 (dopo la riabilitazione protesica), non più sollecitato dalla pressione traumatica del morso inverso preesistente (Figg. 4a, 4b, 5). Il monitoraggio del profilo batterico è stato eseguito secondo la tecnica del campione in vivo e conta batterica mediante microscopia a contrasto di fase (Fig. 6), e il significato clinico dei riscontri di tali profili è stato considerato in relazione alle indicazioni di Listgarten per quanto riguarda il significato clinico e prognostico27. Durante il periodo di osservazione sono state eseguite anche sedute di igiene professionale con rimozione della placca dento-gengivale.
embedImagecenter("Imagecenter_2_659",659,"small");
Risultato
L’evoluzione del caso dopo la protesizzazione ha condizionato favorevolmente anche l’aspetto parodontale, migliorando le condizioni cliniche.
I parametri parodontali sono rientrati progressivamente entro il range di normalità (sondaggio e sanguinamento) (Tab. 1). Il profilo batterico presente nei siti interessati dalla parodontopatia, si è progressivamente riconvertito ad una composizione considerata nella norma (Tab. 2)15,34.
| Tab.1 SONDAGGIO |
|
|
|
|
|
|
|
|
| PRE-TRATTAMENTO |
|
|
|
|
|
|
|
|
| ELEMENTI |
44 |
43 |
42 |
41 |
31 |
32 |
33 |
34 |
| m |
4 |
5 |
6 |
5 |
4 |
4 |
4 |
5 |
| l |
2 |
3 |
3 |
2 |
3 |
3 |
3 |
3 |
| d |
5 |
6 |
5 |
5 |
4 |
4 |
4 |
2 |
| v |
2 |
3 |
4 |
4 |
4 |
4 |
3 |
2 |
| POST-TRATTAMENTO - FOLLOW UP a 6 MESI |
|
|
|
|
|
|
|
|
| ELEMENTI |
44 |
43 |
42 |
41 |
31 |
32 |
33 |
34 |
| m |
2 |
2 |
1,5 |
1 |
2 |
1,5 |
2,5 |
2,5 |
| l |
1 |
1,5 |
1 |
1 |
1 |
1 |
1 |
1 |
| d |
2 |
2 |
1,5 |
1,5 |
3 |
3 |
2,5 |
2 |
| v |
1 |
1 |
1 |
1,5 |
1 |
1 |
1 |
1 |
| SANGUINAMENTO |
|
|
|
|
|
|
|
|
| PRE-TRATTAMENTO |
|
|
|
|
|
|
|
|
| ELEMENTI |
44 |
43 |
42 |
41 |
31 |
32 |
33 |
34 |
| m |
SI |
SI |
SI |
SI |
SI |
SI |
SI |
SI |
| l |
NO |
NO |
SI |
SI |
SI |
SI |
SI |
NO |
| d |
SI |
SI |
SI |
SI |
SI |
SI |
SI |
SI |
| v |
NO |
NO |
SI |
SI |
SI |
SI |
NO |
SI |
| POST-TRATTAMENTO - FOLLOW-UP a 6 MESI |
|
|
|
|
|
|
|
|
| ELEMENTI |
44 |
43 |
42 |
41 |
31 |
32 |
33 |
34 |
| m |
NO |
NO |
NO |
NO |
NO |
NO |
Si |
NO |
| l |
NO |
NO |
NO |
NO |
NO |
NO |
NO |
NO |
| d |
NO |
NO |
NO |
NO |
NO |
SI |
NO |
NO |
| v |
NO |
NO |
NO |
NO |
SI |
NO |
NO |
NO |
Leggenda: m - mesiale, l - linguale, d - distale, v - vestibolare.
Tab. 1 – Sondaggio. Parametri parodontali rilevati sui siti 4.3-4.2-4.1-3.1-3.2-3.3.
| Tab. 2 Conta batterica secondo morfologia |
|
| Valori medi tra tutti i siti |
|
| Inizio trattamento |
Cocchi:15% |
| |
Altre forme: 85% |
| Fine trattamento |
Cocchi: 62% |
| |
Altre forme: 38% |
| Follow-Up a 24 mesi |
Cocchi:73% |
| |
Altre forme: 27% |
Tab. 2 - Conta batterica secondo morfologia.
Conclusioni
A fronte dei risultati ottenuti, e soprattutto delle attuali conoscenze sulla natura delle basi eziopatogenetiche, la malattia parodontale dovrebbe essere considerata, più che infettiva ab initio, dipendente unicamente dalla componente batterica presente nella placca dento-gengivale, una vera e propria sindrome cronica involutiva distrofico atrofica su base biomeccanico-disfunzionale.
Il danno parodontale è il risultato dell’influenza ambientale sul parodontale da parte del sovraccarico occluso-disfunzionale cronico, in grado di indurre una reazione dell’apparato di sostegno con flogosi asettica adattativa40-55.
Il tessuto osseo, sottoposto a persistenti azioni disfunzionali, reagisce secondo le modalità di risposta genetica ed epigenetica con un’evoluzione flogistica che si allontana progressivamente dal rimodellamento fisiologico, e incremento dei fenomeni osteoclastici a svantaggio di quelli osteoblastici con conseguente atrofia progressiva8,37-39.
Gli Autori suggeriscono un’analisi critica nell’atteggiamento interpretativo, conseguentemente all’approccio clinico alla malattia parodontale che andrebbe considerata come la risposta a pressioni ambientali complesse e multifattoriali (biochimiche, biomeccaniche, metaboliche immunitarie, microvascolari, psicoemozionali). Su questo principio è possibile un’evoluzione secondaria di sovrapposizione in senso flogistico-settico-batterico definita parodontite.
Si evince che la prevenzione della malattia parodontale e delle recidive non dovrebbe considerare solo l’approccio igienistico, ma scaturire da un’analisi multifattoriale influenzata da cause interagenti attraverso un approccio terapeutico interdisciplinare56-58.
Bibliografia
1. Wolff LF, Liljemark WF, Pihlstrom BL, Schaeffer EM, Aeppli DM, Bandt CL,
Dark-pigmented Bacteroides species in subgingival plaque of adult patients on a rigorous recall program. J Periodontol Res 1988; 23: 170.
2. Listgarten MA, The role of dental plaque in gingivitis and periodontitis. J Periodontol 1988; 15: 485.
3. Croucher R., Marcenes W.S. et al. The relationship between life-events and periodontitis. A case control study. J Clin Periodontol.,1997;24:39-43.
4. Hugoson A. Ljungquist B et al. The relationship of some negative events and psychological factors to periodontal disease in an adult Swedish population 50 to 80 years of age. J Clin Periodontol, 2002,3.247-253.
5. Ballieux R. E. Bidirectional communication between the brain and the immune system. Eur J Clin Invest. 1992,22.6-9.
6. Wimmer G, Janda M, Wieselmann-Penkner K et al. Coping with stress: its influence on periodontal disease. J of Periodontology, 2002;73:1343-1351.
7. Krejci C.B, Bissada N.F. Women’s health issues and their relationship to periodontitis. J Am Dent Assoc., 2002 Mar; 133: 323-329.
8. U. Pasqualini. Le Patologie Occlusali – Ed. Masson – 1994.
9. Greenstein G., Lamster I. Cambiamento dei modelli parodontali: implicazioni terapeutiche. Int Journ of Period. And Res Dent 2003 Mar; 4:18-24.
10. Bhola M, Cabanilla L, Kolhatkar S. Dental occlusion and periodontal disease. What is the real relationship? J. Calif. Dent. Assoc. 2008 Dec ;36(12):924-930.
11. Karolyi M. Beobachtungen ueber Pyorrhea alveolaris. Oest Viertel Ischr Z 1901;17:279
12. Stillman PR. The management of pyorrhea. Dent Cosmo 1917; 59:405.
13. Glickman I, Occlusion and the periodontium. J Dent Res 1967; 46: 53.
14. Kenney EB, A histopathologic study of incisal dysfunction and gingival inflammation in the Rhesus monkey. J.Periodontol 1971; 42: 3.
15. Listgarten MA, Structure of the microbial flora associated with periodontal health and disease in man. J Periodontol 1976; 47: 1.
16. Rosling B, Nyman S, Lindhe J, The effect of systematic plaque control on bone regeneration in infrabony pockets. J Clin Periodontol 1976; 3: 38.
17. Lindhe J. Parodontologia. Ed. Ermes, Milano 1991.
18. Socransky SS, Haffagee AD, The nature of periodontal diseases. Ann Periodontol 1997; 2: 3.
19. Fleszar TJ, Knowles JW, Morrison EC et al, Tooth mobility and periodontal therapy.
20. Philstrom BL, Association between signs of trauma from occlusion and periodontitis. J Periodontol 1986; 57: 1.
21. Jin LJ, Cao CF Clinical diagnosis of trauma from occlusion and its relation with severity of periodontitis. J Clin Periodontol.1992 Feb ;19(2):92-97.
22. Krechina EK, et al. Gingival tissue blood circulation in health and parodontal diseases as assessed by ultrasonic Dopplerography. Stomatologiia (Mosk). 2005;84(5):24-7.
23. Crespo Vàzquez E et al. Correlation between occlusal contact and root resorption in teeth with periodontal disease. J Periodontal Res 2011 Feb;46(1):82-8.
24. Branschofsky M, Beikler T et al. Secondary trauma from occlusion and periodontitis. Quintessence Int. 2011 Jun;42(6):515-22.
25. Karpenko IN, Bulkina NV et al. Present views of the etiology and pathogenesis of rapidly progressive periodontitis. Arkh Patol 2009 Jan-Feb;71(1):57-60.
26. Harrel SK. Occlusal forces as a risk factor for periodontal disease. Periodontology 2000, Vol. 32, 2003, 111-117.
27. Meynardi F, Gandolfo S. et al. Variazioni del profilo microbiologico inerente alla terapia ultrasonica nella malattia parodontale. Atti XXIII Congresso Nazionale S.I.O.C.M.F. Bologna 30 novembre-3 dicembre 1992.
28. Meynardi F, Biancotti PP. et al. Correlazioni etiopatogenetiche tra parodontopatia e trauma occlusale. IAPNOR - International Academy of Posture and Neuro-muscolar Occlusion Research 1/2009; 13: 39.
29. Rosling B. , Serino G. et al. : Longitudinal periodontal tissue alterations during supportive therapy. Findings from subjects with normal and high susceptibility to periodontal disease. Journal of Clinical Periodontology, 2001; 28: 241-249.
30. Isidor F., Karring T., Long term effect of surgical and non surgical periodontal treatment. A 5-year clinical study. J. Period. Res., 1986;21:462-472.
31. Kaldahl W.B. et al. Long term evaluation of periodontal therapy. Response to 4 therapeutic modalities. J Periodont. 1996;67:93-102.
32. Antczak-Bouckoms A.A. et al. Meta-analysis of surgical versus non-surgical methods of treatment for periodontal disease. Journal of Clinical Periodontology, 1993;20:259-268.
33. Meynardi F., Rossi F., Pasqualini M et al. Correlazione evolutiva tra profilo batterico parodontale-implantare e carico occlusale disfunzionale. Doctor 2011 Apr;22(4):341-345.
34. Listgarten MA, The role of dental plaque in gingivitis and periodontitis. J Periodontol 1988; 15: 485.
35. Jankelson R, Neuromuscular dental diagnosis and treatment. Tokyo, 1990, Ishiyaku Euroamerica.
36. Bazzotti L, Boschiero R, Principi di occlusione neuromuscolare. Bologna, 1990, Editoriale Grasso.
37. Watson PA. Function follows form: generation of intracellular signals by cell deformation. Faseb 1991;5:1013-1029.
38. Kundapur PP, Bhat KM et al. Association of trauma from occlusion with localized gingival recession in mandibular anterior teeth. Dent Res J. 2009 Fall;6(2):71-4.
39. Ustun K et al. Severe gingival recession caused by traumatic occlusion and mucogingival stress: a case report. Eur J Dent 2008 Apr;2(2):127-33.
40. Brighton CT, Strattford B, et al. The proliferative and synthetic response of isolated calvarial bone cells of rats to cyclic biaxial mechanical strain. J Bone Joint Surg 1991;73:320-331.
41. Hsieh H, Frangos JA, et al: Shear stress increases endothelial platelet-derived growth factor mRNA levels. Am Physiol Soc 1991;260:H642-H646.
42. Ingber DE. Integrins as mechanochemical transducers. Curr Opin Cell Biol 1991;3:841-848.
43. Jones DB et al. Biochemical signal transduction of mechanical strain in osteoblast-like cells. Biomaterials 1991;12:101-110.
44. Lanyon LE. Functional strain as a determinant of bone remodelling. Calcif Tissue Int 1984;36:S56-S61.
45. Lotz M. Burdsal CA, et al. Cell adhesion to fibronectin and tenascin: quantitative measurements of initial binding and subsequent strengthening response. J Cell Biol 1989;109:1795-1805.
46. Mc Leod KJ, Lee RC et al. Frequency dependence of electric field modulation of fibroblast protein synthesis. Science 1987;236:1465-1469.
47. Morris CE. Mechanosensitive ion channels. J Membr Biol 1990;112:93-107.
48. Rubin CT et al. The cellular basis of Wolff’s law. Transduction of physical to skeletal adaptation. Rheum Dis Clin North Am 1988,14.503-517.
49. Sachs F. Mechanicals transduction in biological systems. Crit Rev Biomed Eng 1988,16.141-169.
50. Saito M, Ngan PW.et al. Interlukin 1 beta and prostaglandin E are involved in the response of periodontal cell to mechanical stress in vivo and in vitro. Am J Orthod Dentofacial Orthop 1991,99.226-240.
51. Currey ID. The Mechanical adaptation of Bone: Princeton Univ. 1984.
52. Martin RB, Burr DB, et al. Function and Adaptation of Compact Bone. New York: Raven, 1989.
53. Reddy MS et al. Detection of periodontal disease activity with a scintillation camera. J Dent Res. 1991;70:50-54.
54. Roberts WE. Fundamental principles of bone physiology, metabolism and loading. Osteointegration in Oral Rehabilitation. London: Quintessence,1993:157-169.
55. Roberts WE. Bone physiology and metabolism. Calif. Dent Assoc J 1987;15:54-61.
56. Kawai T, et al. A novel approach in adult periodontitis: an immunodominant antigen of Porphyromonas gingivalis. Clin Diagn Lab Immunol, 1998 Jan; 5:11-17.
57. Winner G. et al. Coping with stress: its influence on periodontal disease. J of Periodontology. 2002; 73:1343-1351.
58. Greenstein G, Lamster I: Cambiamento dei modelli parodontali: implicazioni terapeutiche. Int Jour. of period. And rest. dent. 2003 Mar; 4:18-24.
L'articolo è stato pubblicato sul numero 1 di Perio Tribune Italy 2013
Fitoterapici a base di componenti naturali, preparati a base di erbe che contengono principi attivi di piante o di altri componenti vegetali vengono ...
Louisville, KY, USA: un nuovo studio ha dimostrato che il batterio Porphyromonas gingivalis, comunemente associato alla problematiche parodontali croniche, ...
BIRMINGHAM, Regno Unito: In un recente studio, i ricercatori dell’Università di Birmingham hanno esaminato le cartelle di pazienti con una storia di ...
Le patologie infettive che colpiscono i tessuti parodontali e perimplantari hanno un comune primum movens eziopatogenetico: l’accumulo di placca ...
Le patologie infettive che colpiscono i tessuti parodontali e perimplantari hanno un comune primum movens eziopatogenetico: l’accumulo di placca ...
FILADELFIA, USA: la malattia parodontale colpisce quasi il 60% degli adulti di età superiore ai 65 anni e comporta un onere considerevole dal punto di ...
HIGASHIHIROSHIMA, Giappone: Sebbene la parodontite non sia attualmente considerata un fattore di rischio modificabile per la fibrillazione atriale (FA), un ...
LONDRA, Regno Unito: Sebbene la comprensione delle cause e dei possibili trattamenti per la malattia parodontale sia migliorata notevolmente negli ultimi ...
BRUXELLES, Belgio: La Federazione Europea di Parodontologia (EFP) ha recentemente commissionato all’Economist Intelligence Unit (EIU), che fornisce ...
MANCHESTER, Inghilterra: Molti professionisti del settore odontoiatrico affiancano tecniche comportamentali ai consigli di igiene orale di routine per ...
Live webinar
dom. 3 maggio 2026
18:00 (CET) Rome
Dr. Rickard Brånemark MSc, MD, PhD, Dr. Robert Gottlander DDS
Live webinar
lun. 4 maggio 2026
2:00 (CET) Rome
Live webinar
mar. 5 maggio 2026
16:00 (CET) Rome
Live webinar
mar. 5 maggio 2026
18:00 (CET) Rome
Live webinar
mar. 5 maggio 2026
19:00 (CET) Rome
Dr. Maximilian Dobbertin M.Sc
Live webinar
mar. 5 maggio 2026
21:00 (CET) Rome
Live webinar
mer. 6 maggio 2026
19:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East
























































To post a reply please login or register