La celiachia (CD) è una malattia infiammatoria della mucosa dell’intestino tenue, che causa un progressivo appiattimento dei villi intestinali - fino alla loro completa atrofia - e un conseguente malassorbimento. La celiachia è dovuta a una intolleranza nei confronti di una frazione proteica del glutine, chiamata gliadina, in soggetti geneticamente predisposti.
Il danno è determinato da:
a. una risposta immunitaria diretta contro la gliadina (costituisce la frazione prolaminica del glutine);
b. una risposta autoimmunitaria nei confronti di una proteina self tessutale (transglutaminasi) che interagisce con la gliadina non appena questa ha superato la barriera intestinale;
c. una probabile tossicità diretta sugli enterociti da parte della gliadina stessa.
Nella sua forma tipica e maggiormente conosciuta, la celiachia si manifesta tra i 6 e i 18 mesi di età, dopo pochi mesi dall’introduzione del glutine nella dieta (con lo svezzamento), con una tipica sindrome da malassorbimento. Sintomi caratteristici sono la diarrea cronica con feci sfatte, voluminose e maleodoranti, il rallentamento della crescita, l’inappetenza, la distensione e il dolore addominale, l’ipotonia muscolare, l’irritabilità, la perdita di peso. La gran parte dei casi di celiachia, tuttavia, non è diagnosticata a causa di una sintomatologia atipica, prevalentemente extraintestinale: deficit staturale, osteoporosi, carenza di ferro, anemia, disfunzioni epatiche, aborti ricorrenti. Può essere associata a diabete mellito insulino-dipendente, tireopatie autoimmuni(1).
Laboratoristicamente sono presenti segni di malassorbimento che includono anemia sideropenica, ipoalbuminemia, ipocalcemia, deficit di vitamine.
Un soggetto su 100-300 nella popolazione generale ne è affetto. Le donne sono colpite più frequentemente rispetto agli uomini con un rapporto F/M: 2,1/1(2).
L’associazione tra celiachia e molecole HLA di classe II è stata largamente studiata ed è stato dimostrato che più del 90% dei pazienti celiaci presenta l’aplotipo HLA-DQ2, mentre quelli che non lo presentano hanno, nella maggior parte dei casi, l’aplotipo HLA-DQ8. Risultano rarissimi i pazienti privi di entrambi i loci(3,4).
Eziopatogenesi: in condizioni fisiologiche l’epitelio intestinale, grazie alle giunzioni strette (tight junctions) intercellulari, forma una barriera al passaggio di macromolecole quali il glutine. Nella celiachia l’integrità delle tight junctions, e quindi la permeabilità dell’epitelio intestinale, risulta alterata(5). La gliadina supera l’epitelio intestinale e raggiunge la lamina propria, sede in cui interagisce con un enzima extracellulare, la transglutaminasi tessutale (tTG) che ha un ruolo fondamentale nella patogenesi. Questo enzima catalizza una reazione calcio-dipendente di deaminazione di uno specifico residuo glutamminico, convertendo la glutammina in acido glutammico carico negativamente. Dopo aver subito questa modifica la gliadina acquisisce una forte affinità per le molecole HLA-DQ2 e DQ8 poste sulla superficie delle cellule presentanti l’antigene (antigen-presenting cells, APC) ai linfociti T-CD4+(6). L’attivazione linfocitaria porta alla selezione di cloni specifici per la gliadina con produzione, non solo di anticorpi verso la gliadina stessa, ma anche di autoanticorpi verso la tTG tessutale e verso complessi proteici tTG-gliadina che innescherebbero i meccanismi del danno tessutale(7).
Diagnosi
Test sierologici:
a. Anticorpi antigliadina (AGA): Ab rivolti contro un Ag esogeno, la alfa gliadina. Gli AGA vengono dosati sia nella componente IgG che IgA. Per gli AGA IgG la sensibilità è dell’82-87% e la specificità è del 67-80%, mentre per gli AGA IgA i valori sono rispettivamente 85-90% e 83-91%. La falsa positività degli AGA IgG è un fenomeno abbastanza comune in quanto questi anticorpi possono risultare positivi anche in altre patologie gastrointestinali. Gli AGA di classe IgA, invece, sono molto specifici per la celiachia e pertanto una loro falsa positività è più rara. Il dosaggio degli AGA appare più utile nei primi due anni di vita, in quanto tali anticorpi risultano comparire prima degli EMA. Gli AGA vengono richiesti per monitorare la compliance dei pazienti in dieta priva di glutine. Normalmente dopo 3-6 mesi di dieta si assiste alla scomparsa degli AGA IgA, mentre a distanza di un anno si riducono anche gli AGA IgG. Possono essere considerati esami di prima battuta per semplicità di esecuzione, riproducibilità/standardizzazione, basso costo(8).
b. Anticorpi antiendomisio (EMA): sono autoanticorpi rivolti contro le proteine della matrice extracellulare. Alterano l’interazione tra fibroblasti e cellule epiteliali, compromettendo la struttura del villo. I primi EMA utilizzati nella diagnosi di CD appartengono alla classe IgA e sono evidenziabili con metodica di immunofluorescenza indiretta (IFI) su sezioni di esofago di scimmia, o di cordone ombelicale umano. La loro specificità per la celiachia è molto elevata (99,8%) e il loro riscontro impone l’esecuzione della biopsia intestinale. Anche la sensibilità è alta (95%). I falsi negativi sono per lo più dovuti a un concomitante deficit di IgA o si verificano più frequentemente nei bambini sotto i due anni. La ricerca degli EMA risulta impegnativa in termini di tempo, esperienza dell’operatore e costi.
c. Anticorpi anti-tranglutaminasi tessutale (anti-tTG): sono specifici per l’antigene transglutaminasi. La ricerca degli anticorpi TGA di classe IgA consente di avere un test dotato di sensibilità (95-98%) e specificità (94-95%) elevate.
Biopsia
Il protocollo diagnostico, se i sintomi (sia tipici, sia atipici) e i test di screening risultano suggestivi di malattia, prevede una biopsia intestinale (seconda e terza porzione duodenale o nel digiuno prossimale) che mostri lesioni compatibili con celiachia seguita da una completa remissione clinica dei sintomi dopo eliminazione del glutine dalla dieta. Il danno della mucosa del piccolo intestino si manifesta come alterazione dell’architettura dei villi associata a iperplasia delle cripte e a un infiltrato infiammatorio della lamina propria costituito prevalentemente da plasmacellule e da un incremento dei linfociti intraepiteliali.
Il dentista e la celiachia
Il cavo orale potrebbe essere una finestra privilegiata per porre il sospetto diagnostico di celiachia: infatti è da tempo noto come alcune alterazioni a carico dei tessuti duri e molli del cavo orale possano essere delle vere e proprie “spie” della malattia celiaca. Il dentista potrebbe essere quindi la prima figura sanitaria a porre il sospetto diagnostico, anche (e soprattutto) nelle forme paucisintomatiche e atipiche della malattia. Di seguito sono trattati quelli che sono i principali aspetti odontostomatologici della malattia celiaca.
Difetti dello smalto
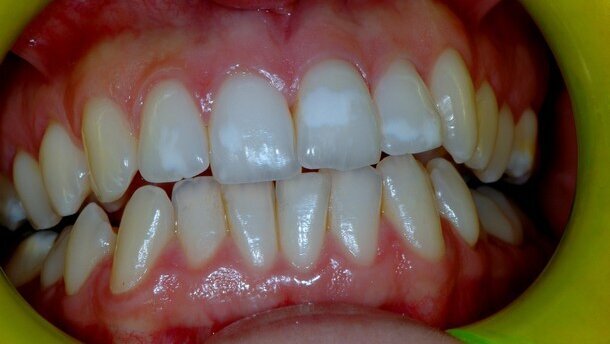
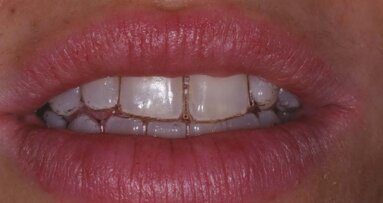
Se la malattia celiaca insorge durante lo sviluppo dei denti permanenti, (prima dei 7 anni), si possono verificare anomalie nella struttura dello smalto(9). La letteratura sostiene che tali difetti sono prevalenti nella dentizione mista/permanente (9,5%-95,9%; media 51,1%) rispetto alla decidua (5,88%-13,3; media 9,60%)(10). Questo dato si spiega considerando che lo sviluppo delle corone dei denti permanenti si verifica tra i primi mesi di vita e il settimo anno (dopo l’introduzione del glutine), mentre la formazione dei denti decidui avviene principalmente a livello uterino. Tuttavia, la presenza di difetti dello smalto anche in dentizione decidua supporta l’ipotesi che fattori immuno-genetici siano coinvolti nello sviluppo delle anomalie dentarie correlate alla celiachia. Aine ha classificato l’ipoplasia dello smalto dei celiaci in quattro gradi (Tab. 1). L’ipoplasia di grado I e II sono di più comune osservazione.
Questi difetti hanno una disposizione cronologica, ossia la noxa patogena ha agito nello stesso periodo, determinando delle lesioni che sono tutte alla stessa altezza delle superfici dentali. Tali lesioni sono inoltre distribuite in maniera simmetrica nei quattro quadranti (Fig. 1).
Gli incisivi sono i denti più colpiti, seguiti dai molari, canini e premolari(11). Tale differente distribuzione sembra essere correlata allo sviluppo cronologico della dentizione permanente, essendo gli incisivi e i primi molari i primi denti a calcificare. Il minor coinvolgimento dei denti che calcificano successivamente potrebbe essere spiegato considerando che il loro processo di calcificazione inizia quando la malattia celiaca dovrebbe essere già stata diagnosticata e quindi il glutine eliminato dalla dieta(12).
Come interferisce la malattia celiaca con lo sviluppo dello smalto? Ci sono due ipotesi che aspettano ancora il supporto definitivo della ricerca. La prima riguarda l’alterato metabolismo fosfo-calcico dovuto al malassorbimento presente nel celiaco. La seconda ipotesi teorizza la formazione di autoanticorpi antimatrice organica dello smalto con interferenza nei processi di differenziazione e mineralizzazione.
embedImagecenter("Imagecenter_1_438",438, "large");
Stomatite aftosica ricorrente (SAR)
È stata riscontrata una prevalenza di celiachia in pazienti affetti da SAR che, a seconda degli studi, varia dal 3,7 al 41%. Tuttavia gli studi che, al contrario, hanno esaminato la prevalenza di SAR nei pazienti celiaci hanno riscontrato valori simili a quelli stimati nella popolazione sana (9,66%-26,53%). L’ipotetica correlazione tra morbo celiaco e RAS è supportata dal miglioramento, se non dalla completa remissione delle afte orali, in molti pazienti sottoposti a GFD (gluten-free-diet) e dalla ricomparsa delle afte dopo reintroduzione del glutine.
In questi pazienti le afte orali (Fig. 2) possono essere anche correlate ai deficit ematinici (ferro, acido folico, vitamina B12), spesso presenti in soggetti con celiachia non trattata(13). Infine, potrebbero essere coinvolti nell’associazione SAR/celiachia fattori immuno-genetici, considerando la maggiore prevalenza di antigeni HLA DRw10 e DQw1 nei pazienti con enteropatia da glutine e SAR, rispetto ai pazienti con sola celiachia(14). Generalmente i pazienti celiaci con SAR presentano una forma di aftosi minor. Tuttavia, sono stati riscontrati anche casi con aftosi major o erpetiforme.
Carie
Alcuni studi non riportano differenze nella prevalenza di carie tra soggetti celiaci e soggetti sani. Altri studi hanno evidenziato indici di carie significativamente inferiori nei pazienti celiaci rispetto ai controlli. Questo dato potrebbe essere correlato ai regimi dietetici più controllati seguiti dai pazienti con celiachia(15,16,17).
Eruzione dentaria
Pastore et al. hanno osservato ritardi eruttivi nel 26% dei pazienti celiaci, spiegando tale risultato alla luce di un generale ritardo di crescita(10).
Lingua atrofica
Lahteenoja et al.(18) hanno esaminato 128 pazienti con celiachia e 30 soggetti sani, valutandone lesioni orali e sintomi correlati. La lingua costituiva il sito maggiormente colpito, poiché il 29,68% dei pazienti riferiva dolore o bruciore (con una differenza statisticamente significativa rispetto ai soggetti del gruppo controllo). L’8,59% mostrava eritema o atrofia (Fig. 3). È pertanto consigliato al dentista di prestare particolare attenzione alle “cosiddette glossiti”(19), soprattutto nelle forme croniche che non trovano alcuna plausibile correlazione con altre cause note.
Nuove prospettive
Pazienti con sospetta celiachia sono stati sottoposti a prelievo di campioni bioptici intestinali per valutazione istologica di routine e coltura per la ricerca anticorpale (EMA e anti-tTG) con tecnica ELISA(20,21). Ogni paziente, inoltre, è stato sottoposto a biopsia orale per un’analoga ricerca di autoanticorpi. La sensibilità e specificità di EMA e anti-tTg valutati su campioni di mucosa orale sono stati rispettivamente pari a 54% e 100% e 57% e 100%.
Lo studio ha dimostrato il ruolo della mucosa orale nella produzione di EMA e anti-tTG in pazienti celiaci non trattati. Le strutture linfoepiteliali dell’anello del Waldeyer costituiscono infatti una parte importante del GALT. In seguito ad attivazione antigenica, proliferazione e parziale differenziazione a livello del GALT, le cellule B (memory) e T migrano verso i linfonodi regionali e le ghiandole salivari, dove iniziano la produzione di IgAs. Questo meccanismo fisiologico permette alla mucosa orale di partecipare alla reazione immune che caratterizza la patogenesi della malattia. Lo studio suggerisce pertanto un nuovo sito immunologico per la ricerca di autoanticorpi nella malattia celiaca.
Conclusioni
La moderna odontoiatria dispone di tutti i mezzi e le conoscenze per aiutare e indirizzare la diagnosi di malattia celiaca. Quest’ultima è stata paragonata, a giusta ragione, a un iceberg: il riconoscimento dei segni e sintomi intraorali permette di far emergere proprio quella porzione di pazienti non diagnosticati (la parte sommersa dell’iceberg)(22), migliorando di molto la qualità della vita dei pazienti e le loro aspettative di vita.
I pazienti possono essere quindi facilmente intercettati e inviati ai centri di riferimento per la patologia e la medicina orale (www.sipmo.it) e ai centri per la diagnosi e cura della malattia celiaca.
La bibliografia completa è disponibile presso l'editore
L'articolo è stato pubblicato sul numero 12 di Dental Tribune Italy 2011
I DCA (disturbi del comportamento alimentare) sono alterazioni del comportamento alimentare caratterizzati da non adeguata assunzione e/o assorbimento di ...
I DCA (disturbi del comportamento alimentare) sono alterazioni del comportamento alimentare caratterizzati da non adeguata assunzione e/o assorbimento di ...
Onco Oral Care è un progetto educazionale che si pone l’obiettivo di fornire a Odontoiatri e Igienisti gli strumenti formativi, operativi e di ...
Numerose evidenze scientifiche confermano un legame diretto tra salute orale e cardiovascolare. La parodontite, attraverso l’infiammazione sistemica e la ...
Perché è importante il mantenimento della salute orale nei pazienti diabetici?
Il diabete può influire significativamente sulla salute orale, aumentando ...
Le malattie infiammatorie intestinali (inflammatory bowel disease o IBD), caratterizzate da un andamento cronico, comprendono la rettocolite ulcerosa, le ...
Il concetto di microbioma è un concetto di recente interesse in ambito odontoiatrico. Esso consiste nell’insieme del patrimonio genomico dei ...
Nel corso del Forum Risk Management, in svolgimento a Firenze, oggi, 26 novembre è stato ratificato un accordo di collaborazione tra ANDI e ...
La correzione di disallineamenti, di diastemi o di malocclusioni sia in età infantile che durante l’adolescenza o in età adulta può essere curata con ...
Grazie ai notevoli progressi della medicina in campo diagnostico e terapeutico, l’aspettativa di vita è negli anni notevolmente aumentata con un ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East



















































To post a reply please login or register