Il rischio di infezioni post-operatorie dopo procedure di chirurgia orale e la loro gestione è stato ampiamente considerato e discusso in letteratura1. È infatti noto che, affinché la guarigione di una qualunque ferita chirurgica avvenga in maniera corretta e predicibile, è necessario che vengano soddisfatte due condizioni che definirei “cardine”: che la ferita non sia soggetta a traumi e che non si sovra-infetti.
Nel cavo orale questi due fattori difficilmente possono venire rispettati. È assolutamente noto che il cavo orale, in quanto tratto iniziale dell’apparato digerente, è un ambiente contaminato per definizione e il rischio di infezione durante un intervento chirurgico intra-orale è aumentato rispetto ad altre chirurgie e paragonabile a interventi a carico dell’intestino. È infatti praticamente impossibile ottenere una condizione di asepsi a causa del grande numero di microorganismi presenti; come tutti sappiamo batteri, funghi e protozoi vivono nei tessuti molli creando biofilm. Il ciclo di vita del biofilm dipende dall’attacco, dalla colonizzazione e dalla proliferazione di questi microorganismi.
La normale flora batterica intra-orale è variabile e consiste in batteri aerobi e anaerobi potenzialmente patogenetici2. La riduzione temporanea della conta di questi batteri può ridurre il rischio di infezione post-operatoria3.
Quindi quando viene eseguita una procedura chirurgica è necessario ricordare che la ferita non è mai sterile e quando si ha un infezione spesso la stessa è correlabile alla flora batterica presente sulla cute periorale.
Le ferite chirurgiche causate dai chirurghi orali inoltre sono continuamente soggette a traumi: masticatori; per appoggio protesico; per il movimento della lingua o dei muscoli peri-orali. Questo tipo di traumatismo, involontario e ripetuto, non è di fatto eliminabile in alcun modo e ovviamente contribuisce in maniera significativa alla riduzione della velocità di guarigione della ferita stessa.
Anche parlando con giovani colleghi, molto spesso noto come venga posta gran parte dell’attenzione alla sequenza operativa, senza considerare quale è il vero elemento condizionante l’esito dell’intervento: la corretta guarigione della ferita. Infatti se si manifesta una sovra-infezione della ferita con deiscenza del lembo, l’intervento stesso e/o il materiale innestato rischiano di andare incontro a fallimento e a insuccesso. Quindi è fondamentale che come obiettivo ci si ponga la guarigione del lembo per prima intenzione e che la ferita, nonostante si trovi in ambiente infetto e dinamico, sia “protetta” da sovra-infezioni e da traumi. Ma come prevenire un infezione post-operatoria?
Ritengo, anche rifacendomi alla letteratura e alla mia pluriennale esperienza come chirurgo di pronto soccorso prima e come chirurgo orale poi, che ci siano differenti parametri da prendere in considerazione quando viene eseguito un intervento di chirurgia orale: l’esperienza dell’operatore; la durata dell’intervento stesso; i fattori di rischio concomitanti; l’asepsi del campo operatorio; la scelta dei materiali utilizzati.
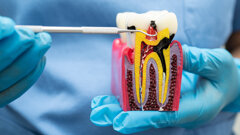
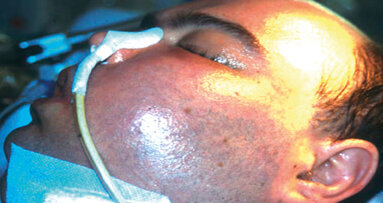
Va inoltre ricordato che quando si parla di chirurgia orale non si deve intendere unicamente l’implantologia o le varie tecniche rigenerative. Anche una apparentemente banale avulsione può a pieno titolo essere considerata una chirurgia e come tale soggetta come le altre a rischio di infezione con più o meno gravi effetti collaterali per il paziente (Fig. 1).
Passiamo ora in rassegna i sopraindicati fattori di rischio per poterli meglio esaminare singolarmente (Tab. 1).
Esperienza
Nell’esecuzione di un intervento chirurgico l’esperienza risulta essere un elemento determinante. È stato riportato che chirurghi con meno esperienza hanno un rischio di infezione 4 volte più alto rispetto a chirurghi maggiormente esperti4. L’esperienza non è sicuramente un parametro su cui è possibile agire (se non invecchiando e lavorando molto!), ma è necessario prenderne atto, e quindi giovani colleghi che affrontano la chirurgia dovranno porre maggiore attenzione al loro operato consci di questo aspetto.
Durata
Nel definire la durata dell’intervento due fattori devono essere presi in considerazione: la durata in senso relativo e quella in senso assoluto. Il valore assoluto indica il tempo necessario all’esecuzione della procedura chirurgica in condizioni ottimali e con operatore della adeguata esperienza. In sostanza il giusto tempo di esecuzione, senza essere frettolosi ma anche senza inutili perdite di tempo. Quando invece inesperienza o insicurezza determinato un allungamento di questa durata temporale, si parla di durata relativa: in sostanza il tempo impiegato ma che avrebbe potuto essere ridotto.
È stato riportato che la durata dell’intervento inferiore a 1 ora ha un rischio di sovra-infezione dell’1,3%, mentre questo rischio aumenta al 4% se l’intervento ha una durata di circa 3 ore. Il rischio di sovra-infezioni post-operatorie raddoppia ogni ora in più di intervento5.
Ancora una volta giova ricordare che questi valori si riferiscono alla durata corretta dell’intervento. Per chiarire, se un intervento ben eseguito dura un’ora il rischio è 1,3%, se dura 3 ore sale al 4%. Ma se quell’intervento eseguibile in un’ora dura 3 ore a causa dell’inesperienza dell’operatore il rischio di infezione aumenta considerevolmente oltre l’1,3% sopra detto.
Fattori sistemici
Esistono fattori sistemici che promuovono la sovra-infezione del coagulo sanguigno tra cui diabete non compensato (che provoca anche una guarigione molto più lenta del normale), disordini autoimmunitari e sistemici e fumo6-8. L’assunzione concomitante di farmaci deve inoltre essere sempre considerata attentamente per evitare che alcuni di essi possano pesantemente interferire con le modalità di guarigione (basti pensare ai bifosfonati, problema sempre più presente nella nostra attività clinica). Anche l’età del paziente è da valutare attentamente; nella procedura di avulsione di un terzo molare il rischio di complicanze post-operatorie è del 10% in un paziente di vent’anni e del 30% in un paziente di 40 anni9. L’età infatti comporta molto spesso assunzione di farmaci e abbassamento delle difese immunitarie oltre alla presenza di sindromi concomitanti.
Antisepsi
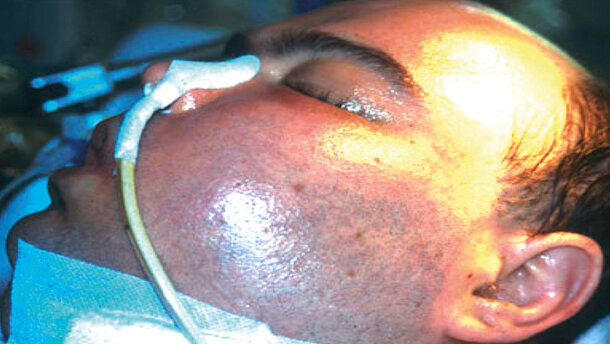
Diversi studi hanno evidenziato come, in chirurgia orale e implantare, sia sufficiente l’allestimento di una sala cosiddetta pulita per aver una percentuale di successo sovrapponibile a quella ottenibile con una sala allestita in maniera sterile10,11 (Fig. 2).
Questo dato può e deve essere interpretato in due modi differenti. Da una parte significa che non è pertanto necessario allestire il nostro studio come se fosse una vera e propria sala operatoria ogni qualvolta noi eseguiamo un intervento; per contro, significa che non mettere almeno in atto quelle procedure minime di preparazione della sala e del campo operatorio, ottenibili con poco tempo e un modesto investimento economico, potrebbe comportare un inutile e significativo aumento del rischio di insuccesso o di infezione del sito operato (Fig. 3).
La prescrizione di una antibiotico-terapia per via sistemica, prevista da gran parte delle linee guida esistenti, è sicuramente una importante e utile procedura aggiuntiva volta a diminuire la carica batterica normalmente presente nel cavo orale, ma di per sé non è sufficiente a scongiurare il rischio di infezione. Quindi, seppur prescritta, non deve essere considerata sostitutiva della applicazione di tutte le necessarie norme di antisepsi.
L’assunzione della terapia, proprio in quanto a finalità preventive, deve essere iniziata dal giorno prima dell’intervento.
Analogo discorso vale per la applicazione di antibiotici a livello locale (molto spesso in realtà inutili). L’uso di sciacqui prima dell’intervento e nei giorni immediatamente successivi ancorché ovvio e opportuno non ha invece alcun tipo di influsso significato sulla riduzione di rischio infettivo.
Presenza di corpi estranei
Molto spesso non si pensa che l’inserimento di un materiale o un dispositivo come un impianto, un materiale da riempimento o una membrana all’interno dei tessuti possono indurre una reazione da corpo estraneo (Figg. 4-6). Il modo di ragionare del chirurgo avviene in modo completamente diverso da quello della risposta biologica: io voglio migliorare lo stato di salute del paziente, per fare la qual cosa inserisco dei materiali che agiscono dal punto di vista biologico come corpi estranei, provocando di conseguenza una reazione dal punto di vista biologico e una conseguente infiammazione (quando e se non addirittura una risposta immunitaria). Infine per ottenere un’adeguata chiusura del lembo si utilizza una sutura, che a sua volta viene vista dall’organismo come un corpo estraneo che crea una reazione conseguente (Figg. 5-7). È per tale motivo che viviamo un antagonismo concettuale: il professionista sceglie un materiale per curare, ma lo stesso causa una reazione da corpo estraneo. La scelta e l’uso dei materiali è quindi fondamentale per cercare di ridurre al minimo la reazione da corpo estraneo.
L’utilizzo delle suture, ad esempio, non causa direttamente infezione, ma può promuoverne lo sviluppo. Spesso mi viene chiesto quale tipo di sutura preferisco: è una domanda che decisamente non amo, perché presuppone che si abbia un solo tipo di paziente, un solo tipo di chirurgia e un solo tipo di situazione. Il chirurgo deve valutare ogni caso individualmente e scegliere il materiale che possa promuovere al meglio la guarigione riducendo il rischio di infezione. Scopo della sutura dovrà ovviamente essere quello di ottenere una guarigione della ferita per prima intenzione. Una guarigione per seconda intenzione è di per sé sempre e comunque un insuccesso, che comporta la seria probabilità di deiscenza della ferita e alta probabilità di fallimento.
Per questo motivo risulta di fondamentale importanza sia la conoscenza delle adeguate tecniche di sutura e annodamento (la cui vastità di argomentazione non la rende trattabile in questo lavoro) sia la scelta più opportuna del materiale di sutura.
Esistono diverse tipologie di fili di sutura, che per semplicità espositiva vengono riassunte nella tabella 2.
Le suture possono classificarsi in base alle caratteristiche di origine in suture naturali o sintetiche, oppure in base alla loro permanenza nei tessuti in riassorbibili o non riassorbibili e ancora in base alla loro struttura in monofilamento o intrecciate. Le suture sintetiche presentano notevoli vantaggi rispetto alle suture naturali quali ad esempio la seta. Le sintetiche permettono infatti di avere una reazione tissutale inferiore e una resistenza alla trazione molto maggiore che consente quindi l’utilizzo di fili di calibro inferiore (Figg. 8-10).
Le suture riassorbibili permettono una tenuta temporanea dei lembi in quanto vengono degradate dall’organismo attraverso un processo idrolitico. Tale processo potrebbe essere più rapido in condizioni di non omeostasi del soggetto, come in presenza di febbre, infezioni o carenze proteiche, e ciò porterebbe a un’accelerazione del processo di riassorbimento del filo con un’insufficiente tenuta della sutura nella ferita per il tempo necessario (e ovviamente questo aspetto deve essere attentamente considerato dall’operatore durante la fase chirurgica e nel momento della scelta del filo). I fili riassorbibili sono spesso preferiti per la sutura di strati più profondi delle ferite, laddove è assolutamente necessaria la stabilità del coagulo (Fig. 11).
I fili non riassorbibili, dovendo essere rimossi dall’operatore, vengono utilizzati negli strati più superficiali delle ferite o in caso di infezioni conclamate e di pazienti immunodepressi.
Le suture di fili intrecciati sono costituite da più filamenti che garantiscono una maggiore resistenza alla trazione e una maggiore flessibilità. Le suture monofilamento, invece, sono più inerti, ma meno facili da gestire al momento del loro impiego per la loro fragilità e la scarsa tenuta al momento dell’annodamento a causa della loro estrema scorrevolezza (Fig. 12).
Esistono anche fili di sutura, recentemente introdotti sul mercato, rivestiti di sostanze batteriostatiche che possono svolgere un ruolo attivo nella prevenzione e nella protezione dal rischio di sovra infezione batterica post-chirurgica.
Risulta comunque evidente che la scelta del filo è un momento fondamentale nella predicibilità del risultato della nostra chirurgia, e quindi la fase più importante dell’intervento12,13. Andrebbe quindi posta a questo momento la dovuta attenzione, almeno pari a quella della selezione dell’impianto o del biomateriale.
Troppo spesso vedo invece considerare questo aspetto come una inutile perdita di tempo, e quindi una fase da affrontare con superficialità e sufficienza. Per poi trovarsi a gestire una deiscenza del lembo a cui non sappiamo dare una ragionevole spiegazione e ancor meno sappiamo, spesso, trovare una adeguata soluzione.
embedImagecenter("Imagecenter_1_1844",1844, "large");
Conclusioni
L’odontoiatria è, tra le discipline mediche, quella che in maniera più significativa si è evoluta negli ultimi anni, passando da procedura per cerusici barbitonsori a una vera e propria attività medica, meritevole di tutte le conseguenti attenzioni e il dovuto rispetto.
La chirurgia odontoiatrica, parimenti, ha avuto un’importante accelerazione in questi anni, portando a rendere più di routine e predicibili interventi pressoché impensabili sono 50 anni fa.
Forse però non si è di pari passo sviluppata una adeguata cultura chirurgica, come se quella orale fosse una chirurgia minore e quindi non meritevole di un approccio adeguatamente serio.
Troppe volte ho dovuto assistere a interventi anche importanti mal gestiti, con poca o nulla attenzione alla sterilità ambientale, alla preparazione del personale ausiliario, all’allestimento del tavolo chirurgico.
E scegliendo per la sutura il primo (o unico!) filo trovato nel cassetto. E invece un errore o una infezione evitabile in seguito a interventi odontoiatrici possono essere comunque responsabili di un’importante morbilità e un certo rischio di mortalità.
Ritengo pertanto auspicabile che sempre più si affermi un approccio più “chirurgico” non solo nella operatività in senso stretto ma anche nella preparazione e gestione dell’intervento, mettendo in atto quelle procedure mediche e preventive che possano non solo far meglio comprendere i processi biologici alla base della guarigione ma anche evitare pericolose ed evitabili infezioni post-operatorie di cui la nostra chirurgia non merita di essere gravata.
Ringraziamenti: si ringrazia il dottor Ernesto Amosso per l’importante contributo fornito nella realizzazione delle immagini e della ricerca bibliografica.
Bibliografia
1. Bafail AS, Alamri AM, Spivakovsky S. Effect of antibiotics on implant failure and postoperative infection. Evid Based Dent. 2014;15(2):58.
2. Kosutic D, Uglesic V, Perkovic D, Persic Z, Solman L, Lupi-Ferandin S, Knezevic P, Sokler K, Knezevic G. Preoperative antiseptics in clean/contaminated maxillofacial and oral surgery: prospective randomized study. Int J Oral Maxillofac Surg. 2009;38(2):160-5.
3. Summers AN, Larson MD, Edmiston CE, Gosain AK, Denny AD, Radke L. Efficacy of preoperative decontamination of the oral cavity. Plast Reconstr Surg 2000: 106: 895-900.
4. Randolph R. Prophylactic Antibiotic regimen of oral implantology:Rationale and protocols. Implant Dentistry. 2008;17(2):142-150.
5. Cruse PJ. The epidemiology of wound infection: a 10-year prospective study of 62939 wounds. Surg Clin North Am 1980;60:27-40.
6. Mellado-Valero A, Ferrer García JC, Herrera Ballester A, Labaig Rueda C. Effects of diabetes on the osseointegration of dental implants. Med Oral Patol Oral Cir Bucal. 2007;12(1):e38-43.
7. Hackman DJ, Henri R. Ford HR. Cellular, biochemical and Clinical aspects of Wound healing. Surgical Infections. 2002;3:23-35.
8. Jones JK, Triplett RG. The relationship of cigarette smoking to impaired intraoral wound healing: a review of evidence and implications for patient care. J Oral Maxillofac Surg. 1992;50(3):237-9; discussion 239-40.
9. Arteagoitia I. Efficacy of amoxicillin/Clavulanic acid in preventing infectious and inflammatory complications following impacted mandibular third molar extraction.Oral surg oral med oral pathol oral radiol endod 2005;100(1):e 11-8.
10. Cheung LK, Chow LK, Tsang MH, Tung LK. An evaluation of complications following dental extractions using either sterile or clean gloves. Int J Oral Maxillofac Surg. 2001;30(6):i-4.
11. Scharf DR, Tarnow DP. Success rates of osseointegration for implants placed under sterile versus clean conditions. J Periodontol. 1993;64(10):954-6.
12. Cheung LK, Chow LK, Tsang MH, Tung LK. An evaluation of complications following dental extractions using either sterile or clean gloves. Int J Oral Maxillofac Surg. 2001;30(6):i-4.
13. Scharf DR, Tarnow DP. Success rates of osseointegration for implants placed under sterile versus clean conditions. J Periodontol. 1993;64(10):954-6.
L'articolo è stato pubblicato su Dental Tribune Italian Edition, giugno 2015.
Il rischio di infezioni post-operatorie dopo procedure di chirurgia orale e la loro gestione è stato ampiamente considerato e discusso in ...
I pazienti hanno il diritto di non soffrire e di non essere terrorizzati dalle cure odontoiatriche. Noi abbiamo il dovere di garantire loro delle cure senza...
WUHAN, Cina: Spesso i pazienti soffrono di dolori post-operatori, motivo per cui oggi i dentisti hanno urgente bisogno di informazioni precise sui farmaci. ...
Per infezioni crociate si intendono quelle malattie infettive che riconoscono l’uomo come sorgente e si trasmettono tra le persone mediante contatto ...
Questo è il primo di una serie di articoli che ha lo scopo di guidare l’operatore nei fondamenti della registrazione archiviazione, editing, animazione e...
WASHINGTON, USA – Dalle otturazioni in composito alle cannule di aspirazione monouso, la plastica è presente in ogni aspetto dell’odontoiatria moderna....
Il virus Covid-19 ha sconvolto prepotentemente le nostre abitudini segnando l’inizio di un periodo senza precedenti. Sono state molte le preoccupazioni ...
Perché il microscopio? In molti forum odontoiatrici si legge che il microscopio sia strumento non rilevante ai fini di una terapia ...
Cleveland. Gli scienziati sanno da tempo che l’uso eccessivo di antibiotici può fare più male che bene, provocando, ad esempio, resistenza agli ...
Perché il medico odontoiatra “deve” utilizzare l’odontoiatria e la medicina estetica per ottenere/mantenere la salute orale dei propri pazienti? ...
Ms. Ellen Karlin, Dr. Sara Karlin
Live webinar
gio. 7 maggio 2026
17:00 (CET) Rome
Live webinar
gio. 7 maggio 2026
18:00 (CET) Rome
Live webinar
gio. 7 maggio 2026
18:00 (CET) Rome
Dra. Maria Carolina Erhardt, Dra. Thais Tomé Feldens
Live webinar
gio. 7 maggio 2026
20:30 (CET) Rome
Live webinar
lun. 11 maggio 2026
18:00 (CET) Rome
Live webinar
lun. 11 maggio 2026
19:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East
























































To post a reply please login or register