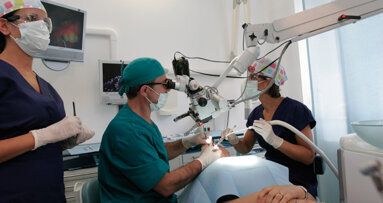
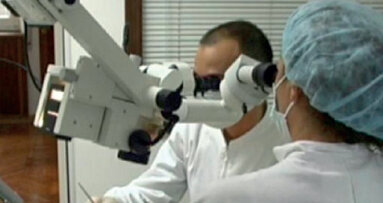
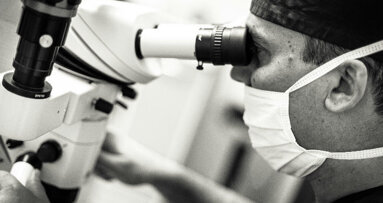
In occasione del 18° Congresso Nazionale dell’AIOM, Accademia Italiana di Odontoiatria Microscopica, che si è svolto a Roma il 30 e 31 gennaio (maggiori informazioni su: www.aiom-micro.it), abbiamo chiesto a Mario Lendini e Mauro Rigolone, rispettivamente Past President e membro, fino al 2015, del Consiglio Direttivo della società scientifica, come è stato introdotto il microscopio operatorio in Odontoiatria, quali sono i suoi campi d’uso e quali le specificità negative e positive.
In altre branche della medicina e della chirurgia si faceva largo utilizzo di tecniche microchirurgiche, che prevedevano l’utilizzo di ingrandimenti del campo operatorio. Infatti, fin dagli anni ’40, l’uso del microscopio operatorio (MO) è stato introdotto in otorinolaringoiatria, sperimentando le potenzialità di questa nuova apparecchiatura. In seguito, venne adottato a supporto della chirurgia in oftalmologia e in neurochirurgia; a questo proposito, si può ricordare il dr. Peter Jannetta della UCLA, che nel 1967 eseguì al MO la cosiddetta “decompressione microvascolare” per trattare la nevralgia del nervo trigemino. Oggigiorno molti altri campi medico-chirurgici fanno uso del MO, e tra questi la chirurgia vascolare, la cardiochirurgia, la ginecologia, la chirurgia ricostruttiva, la terapia della sterilità.
Alcuni odontoiatri statunitensi ed europei iniziarono a utilizzare il MO, sicuri di ottenere risultati clinici migliori di quelli avuti con l’ausilio di occhiali telescopici e lampade frontali. I risultati non poterono che dimostrarsi straordinari, trasformando casi ritenuti ad alto grado di complessità in facili e prevedibili. La prima branca dell’odontoiatria che ha introdotto l’uso del microscopio operatorio è stata l’endodonzia, specialità che più di altre lavora in condizioni critiche, all’interno delle camere pulpari e nel profondo del sistema canalare radicolare, affidandosi principalmente alla sensibilità tattile e alla radiologia.
Harvey Apotheker, nel 1981 pubblicò sul Journal of Microsurgery un “preliminary report” che introdusse l’utilizzo del “Surgery Operative Microscope”, sperimentando una versione ergonomicamente difficile da utilizzare e povera in configurazione. Infatti, si trattava di un prototipo con un solo ingrandimento (8x), con stativo a pavimento mal bilanciato, con binoculare fisso e con focale troppo alta.
Gary Carr nel 1992 decretò l’inizio della micro endodonzia chirurgica descrivendo, sul Journal of California Dental Association, l’utilizzo di un MO che, da un punto di vista ergonomico, consentiva un più agevole utilizzo. Si trattava di un prototipo con stativo a parete o a soffitto che lo rendeva alquanto stabile, dotato di una vasta gamma di ingrandimenti (da 3,5 a 30x) e di oculari inclinati, tali da permettere un operatività più confortevole; inoltre, altri optional, quali oculare per il secondo operatore, videocamera e adattatore per apparecchiatura fotografica, conferivano al MO un ruolo d’elezione per la terapia endodontica.
La moderna clinica è quindi ormai orientata verso una realtà che sicuramente vede la visione ingrandita come fulcro di tutta l’attività odontoiatrica e non solamente endodontica. Di fatto, il concetto espresso da Rubinstein nel 1997, secondo cui poter veder meglio è sinonimo di una pratica senz’altro migliore («se si riesce a veder meglio, si riesce a far meglio»), è stato ampiamente dimostrato dalla quella clinica che quotidianamente si svolge negli studi odontoiatrici.
A disposizione dell’odontoiatra, oggigiorno, esistono numerosi sistemi d’ingrandimento concettualmente diversi: dalle semplici lenti addizionali, al ben più performante MO con caratteristiche e potenzialità sicuramente maggiori. L’operatore, pertanto, è chiamato ad assolvere un compito sempre più sofisticato, che comporta maggior concentrazione e manualità più raffinata, traducendo tutto ciò in una precisione maggiore e offrendo al paziente una generale e significativa minor invasività dell’intervento.
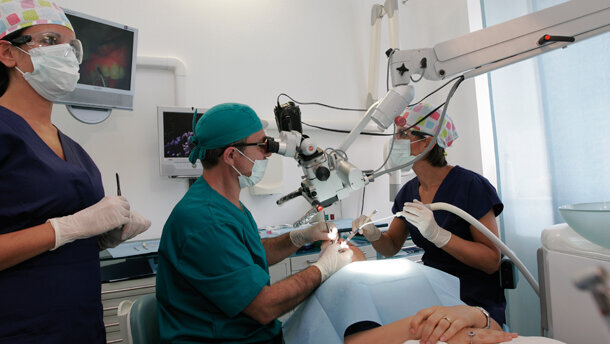
Illuminazione e ingrandimento sono senza dubbio i fattori fondamentali che hanno determinato il successo del MO, affermando il concetto di microinvasività, che riduce significativamente il coinvolgimento o il sacrificio di importanti strutture anatomiche e funzionali. Tutto questo si riflette per l’operatore in una maggiore tranquillità e sicurezza, da cui deriva innegabilmente anche una decisa conferma del prestigio professionale percepito dai pazienti. Non bisogna inoltre sottovalutare come le tecniche che richiedono l’utilizzo del MO intervengano positivamente sulla “qualità di vita” degli operatori, i quali possono sicuramente beneficiare del miglioramento della postura assunta durante le fasi operative e della possibilità di aumentare la concentrazione su un campo operatorio limitato, ma ben illuminato, in cui anche i particolari più piccoli sono maggiormente visibili. Sicuramente la decisione di avvicinarsi al MO e alle tecniche microchirurgiche significa, per il clinico, modificare tutto l’assetto lavorativo proprio e del personale che lo assiste, ma anche l’ergonomia e l’organizzazione architettonica dello studio.
Infatti, accanto agli innumerevoli vantaggi, l’inserimento del MO in uno studio odontoiatrico comporta alcune difficoltà, di cui prima tra tutte è la sistemazione architettonica del MO, anche se la possibilità di scegliere fra varie configurazioni permette di adattare quanto meglio possibile la macchina all’ambiente dello studio.
Il MO con stativo a pavimento, montato su carrello, è molto facile da inserire in ambiente preesistente, senza modifiche architettonico-strutturali, ma è considerevolmente ingombrante per l’interferenza con l’operatività dell’intero team, per lo spazio occupato dal carrello e per i tempi di spostamento e/o preparazione necessari.
Il MO con stativo fissato a soffitto, invece, presenta un alto grado di manovrabilità, grazie alla maggiore libertà di movimento, al limitato ingombro, alla facilità di inserimento nel campo operatorio, all’elevata integrazione con le manovre cliniche ordinarie. Purtroppo il costo da sostenere è quello di dover allestire una fase progettuale piuttosto accurata prima dell’installazione.
Buon compromesso, quando l’architettura della sala operatoria non permette una sistemazione a soffitto, è lo stativo fissato a parete, che limita comunque l’ingombro del carrello a stativo e abbina tutti i vantaggi della configurazione a soffitto. Tuttavia, una lieve interferenza con gli operatori e il vincolo architettonico alla parete di ancoraggio sono svantaggi che devono essere considerati.
La scelta del tipo di MO vincola quindi l’odontoiatra a un’attenta analisi dello spazio e della mobilità operatoria per potersi avvalere di una configurazione e, quindi, di un’istallazione idonea che non crei, successivamente, problemi di oscillazione, di frizione e di ingombro, che potrebbero condizionare l’utilizzo ottimale dello strumento. Inoltre, in caso di installazione a soffitto o a parete, è consigliabile affidare la progettazione e la collocazione a personale competente.
Risolta la scelta del tipo di istallazione, con braccio fisso a soffitto, o a parete, o mobile su stativo, si dovrà definire la configurazione vera e propria del MO, che può essere equipaggiato con diversi optional che incrementino le potenzialità dell’apparecchiatura. Ad esempio, il sistema di bloccaggio degli snodi, che consentono di muovere nelle tre dimensioni dello spazio e di fissare la testa del MO (in pratica, il gruppo ottico e di illuminazione, che normalmente è meccanica/manuale), può essere eletttromagnetico, permettendo un rapidissimo bloccaggio in un numero di posizioni praticamente infinto. Un optional che dovrebbe in realtà essere considerato uno standard è il binoculare basculante, che permette all’operatore di assumere la posizione più comoda possibile anche in situazioni in cui il MO sia stato necessariamente fortemente inclinato. Il potenziamento dell’apparato d’illuminazione, per mezzo della fibra ottica con lampade allo xeno o illuminazione led, può essere un altro optional interessante perché determina un netto miglioramento della qualità dell’illuminazione e, quindi, della capacità visiva nel campo operatorio, specie nelle condizioni più estreme.
Il binoculare accessorio permette al secondo operatore o all’assistente di vedere il campo operatorio esattamente come lo vede l’operatore principale, con la possibilità di interagire in tempo reale durante l’intervento, riuscendo ad anticipare e velocizzare l’andamento dell’intervento operatorio. Valida e, forse, ergonomicamente più utile soluzione può rivelarsi il collegamento della telecamera eventualmente montata sul MO a uno o più monitor posizionati strategicamente, in genere dietro e davanti all’operatore principale. Questo può permettere ai componenti del team di osservare esattamente quello che vede l’operatore principale senza rischiare di intralciarlo o di muovere inavvertitamente il MO mentre si utilizza il secondo binoculare. L’operatore principale può anche sfruttare la visione nei monitor quando lavora a forte ingrandimento, mantenendo un campo visivo più stabile.
La motivazione del paziente può essere un altro vantaggio derivante dalla registrazione di immagini o di video relativi all’intervento attraverso la fotocamera o la videocamera, che possono essere montate sul MO per mezzo di appositi adattatori. Dopo l’intervento, tutto può essere rivisto con il paziente per spiegare i passaggi salienti della terapia. Molti pazienti gradiscono avere copia della registrazione e questo dà loro la possibilità di apprezzare meglio la tecnologia con cui è stato eseguito il loro intervento.
embedImagecenter("Imagecenter_1_1721",1721, "large");
Inoltre, la documentazione assume un ruolo decisamente importante in caso di contenzioso medico-legale: fornire ai periti un filmato dell’intero intervento o delle parti salienti in aggiunta alle radiografie del caso, può contribuire a capire meglio l’andamento dell’intervento e a velocizzare la conclusione della spiacevole pratica legale. Non bisogna dimenticare, inoltre, che oggi esistono sempre maggiori rischi professionali cui tutti gli operatori del settore sono esposti; quindi, in sede di acquisizione del consenso informato alla terapia, oltre ai consueti fogli informativi e disegni esplicativi, si potrebbe fornire al paziente la visione di alcuni interventi inerenti a problematiche contingenti, al fine di fornire i mezzi necessari per dipanare ogni possibile dubbio ed evitare una possibile causa legale per incompleta informazione. La videoregistrazione è oggi una pratica molto comune in varie specialità medico-chirurgiche.
I filmati e le immagini archiviate, inoltre, possono essere utili per valutare la capacità e i punti deboli del team operatorio, al fine di poter continuamente apportare opportune modifiche alla tecnica utilizzata. Documentare la propria casistica può anche risultare utile per poter comunicare con i colleghi o con il personale in occasione di incontri educativi quali congressi e incontri culturali.
Un’ovvia ma irrinunciabile considerazione presuppone che, per ottenere i massimi vantaggi dall’uso del MO, l’operatore debba dotarsi di microstrumentario adeguato alle condizioni operative offerte e al livello di ingrandimento utilizzato.
L’uso del MO ha certamente rivoluzionato l’esecuzione di alcuni passaggi tecnici essenziali in molte terapie cliniche e chirurgiche, migliorando senza dubbio la prognosi anche di casi clinici complessi, ma è altrettanto importante sottolineare come l’utilizzo di questo strumento comporti problematiche tecnico-organizzative, particolarmente importanti nel primo periodo di utilizzo del MO, che riguardano sia l’operatore sia l’équipe di supporto, e che potrebbero rappresentare, se non correttamente affrontate, un limite alla sua integrazione nella routine dello studio. Il coordinamento del team deve essere curato e allenato per conseguire i necessari automatismi e la consapevolezza delle rispettive capacità. La velocità di esecuzione di una terapia in visione microscopica è strettamente correlata alla curva di apprendimento all’uso del MO dell’intero team operatorio. I tempi di esecuzione saranno inizialmente più lunghi e tenderanno ad accorciarsi man mano che il team svilupperà l’esperienza di lavoro al MO, senza tuttavia quasi mai tornare ai valori pre-microscopio: ma questo può essere considerato normale, vista l’attenzione, la maggiore precisione e la cura dei particolari che il MO consente all’operatore.
Come abbiamo visto, l’endodonzia, clinica e chirurgica, è stata la prima specialità a introdurre in maniera sistematica l’uso del MO e, quindi, è quella che ne ha ottenuto i maggiori vantaggi in termini di semplificazione delle procedure e incremento delle percentuali di successo. Tuttavia, ogni intervento odontoiatrico virtualmente può essere eseguito con maggiore accuratezza e precisione. Il MO trova applicazione, fra l’altro, in campo protesico (valutazione dei restauri e loro rapporti con i tessuti circostanti, valutazione e rifinitura dei margini di chiusura), in chirurgia orale (vogliamo parlare, ad esempio, della facilità di rimozione di un apice radicolare fratturato o dell’apertura e sollevamento di un seno mascellare in condizioni di illuminazione ottimali e in visione 10 o 15 volte ingrandita?), in implantologia, in parodontologia, in chirurgia laser assistita, nell’osservazione e nella diagnosi di lesioni dei tessuti molli.
Sicuramente l’introduzione in campo odontoiatrico del MO ha determinato un grande salto di qualità per quanto riguarda l’operatività e la professionalità. Questo strumento, grazie all’aumento degli ingrandimenti e all’introduzione dell’illuminazione coassiale del campo visivo, ha incrementato le possibilità terapeutiche specialmente nei casi complessi, che possono essere trattati con maggior semplicità e migliore predicibilità dei risultati nel tempo. Si può concludere dicendo che, come già avvenuto in altre branche medico-chirurgiche, il MO è attualmente uno strumento fondamentale nella routine odontoiatrica: dal punto di vista dell’operatore, permette di affinare le tecniche operative per raggiungere risultati sempre più soddisfacenti e prevedibili; dal punto di vista del paziente, assicura invece minore invasività e, spesso, migliore decorso postoperatorio e guarigioni più rapide.
In occasione del 18° Congresso Nazionale dell’AIOM, Accademia Italiana di Odontoiatria Microscopica, che si è svolto a Roma il 30 e 31 ...
Perché il microscopio? In molti forum odontoiatrici si legge che il microscopio sia strumento non rilevante ai fini di una terapia ...
I pazienti hanno il diritto di non soffrire e di non essere terrorizzati dalle cure odontoiatriche. Noi abbiamo il dovere di garantire loro delle cure senza...
WASHINGTON, USA – Dalle otturazioni in composito alle cannule di aspirazione monouso, la plastica è presente in ogni aspetto dell’odontoiatria moderna....
Dental Tribune Italia ha avuto modo di intervistare il Dott. Alberto Rieppi in merito all’evoluzione dell’endodonzia e all’importanza che riveste ...
Il microscopio operatorio è spesso percepito come uno strumento utile esclusivamente per l’ingrandimento, ma in realtà rappresenta una vera rivoluzione ...
In quest’ultimo periodo si fa un gran parlare di TC cone beam, come di una tecnologia d’esame tac tridimensionale oramai imprescindibile, che ...
Fondatore e presidente dell’Associazione internazionale “Microscopic Dental Club”, da oltre 12 anni l’Autore utilizza sistemi ottici ...
Il Magnifico Rettore dell'Università “Federico II” di Napoli, Gaetano Manfredi, Presidente della Conferenza dei Rettori delle Università Italiane ...
Il dott. Maurizio Azzini, cardiologo e dirigente medico presso l’ospedale Fatebenefratelli di Milano, è intervenuto con una relazione ...
Live webinar
gio. 7 maggio 2026
17:00 (CET) Rome
Live webinar
gio. 7 maggio 2026
18:00 (CET) Rome
Live webinar
gio. 7 maggio 2026
18:00 (CET) Rome
Dra. Maria Carolina Erhardt, Dra. Thais Tomé Feldens
Live webinar
gio. 7 maggio 2026
20:30 (CET) Rome
Live webinar
lun. 11 maggio 2026
18:00 (CET) Rome
Live webinar
lun. 11 maggio 2026
19:00 (CET) Rome
Live webinar
mar. 12 maggio 2026
19:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East






















































To post a reply please login or register