Obiettivi: comparazione tra la tecnica chirurgica tradizionale e quella laser analizzando parametri clinici (anestesia, sutura, discomfort, dolore, guarigione) ed ergonomici (tempo, numero sedute).
Materiali e metodi: 100 pazienti, età media 52 anni; 183 impianti (MIS seven®, PRODENT conix®, MC bio®). Classificati in: gruppo 1) 50 pazienti, 87 impianti, bisturi a lama fredda (Inline® blade 15); gruppo 2) 50 pazienti, 96 impianti laser a diodi 810 nm (Fotona XDII®; modalità continua; potenza media 2 W; fibra 300 µ; cicli da 20 secondi a contatto; fluenza media 42 J/cm2).
Risultati e conclusioni: l’uso del laser a diodi migliora l’impatto emotivo e favorisce la compliance sia intra- che post-operatoria del paziente, inoltre diminuendo il numero di sedute e il tempo di esecuzione, ottimizza la gestione economico-ergonomica dello studio.
Parole chiave: laser a diodi, tecnica tradizionale, tecnica laser, gestione ergonomica.
Introduzione
Analizzando le problematiche affrontate dal professionista che propone una riabilitazione del cavo orale attraverso l’impiego dell’implantologia, sono emersi alcuni aspetti che hanno condizionato gli studi scientifici, soprattutto nella ricerca della minor invasività1-2, della riduzione dei tempi di guarigione, e del miglioramento della compliance del paziente. L’impiego del laser nella seconda fase chirurgica rappresenta sicuramente uno stimolo importante verso il raggiungimento di questi obiettivi3.
Le tecniche di scopertura implantare possono essere essenzialmente due: tecnica tradizionale e tecnica laser.
Sebbene la tecnica tradizionale sia la più frequentemente utilizzata, essa presenta alcuni aspetti negativi. Il principale è rappresentato dal fatto che il paziente deve essere sottoposto a un secondo intervento chirurgico che implica, oltre al discomfort emotivo, la necessità di controllo del sanguinamento, delle infezioni e del dolore post-operatorio insieme all’allungamento dei tempi di riabilitazione4-5. Anche la chirurgia laser presenta gli inconvenienti e le complicanze intra- e post-operatorie, la letteratura però evidenzia come tutte queste problematiche siano ridotte rispetto alla chirurgia tradizionale.
Questi aspetti si ripercuotono inevitabilmente sull’ergonomia dello studio odontoiatrico, con un conseguente aumento dei costi gestionali. La tecnica laser, nonostante la letteratura non lo certifichi, consente una notevole riduzione dei tempi operativi, che può essere verificata e confermata per ogni caso singolarmente, così come consente microinvasività e miglior compliance del paziente.
L’impatto emotivo del paziente è minore, poiché egli non ha la percezione di un vero e proprio intervento chirurgico6. Altri fattori in cui l’impiego del laser può garantire dei miglioramenti sono nella riduzione del sanguinamento e il dolore intra-operatori con conseguente minor utilizzo di anestetico e vasocostrittore; inoltre, le proprietà antisettiche della luce laser diminuiscono la probabilità di infezioni post-operatorie e la sua azione biomodulante migliora la guarigione del tessuto7-12.
Materiali e metodi
Sono stati trattati 100 pazienti (M: 39, 39%; F: 61, 61%; M : F = 0,63:1; età compresa tra 26 e 79; età media 52,5 anni) con l’inserimento di 183 impianti, utilizzando la tecnica “two stages” (Fig. 1). Tutti i soggetti presi in considerazione non presentavano patologie sistemiche rilevanti o controindicazioni alla terapia implantare. Nessun paziente assumeva farmaci o stupefacenti. Sessantacinque (65%) pazienti erano fumatori (> di 10 sigarette al giorno).
Gli impianti, posizionati seguendo protocollo Brånemark13, appartenevano alle seguenti linee implantari: MIS seven®, PRODENT conix® e MC bio®. Centodiciassette fixtures (64%) sono state inserite nel mascellare superiore; 38% (44 impianti) nel settore anteriore (da canino a canino) e il 62% (73 impianti) nei settori latero-posteriori (distali ai canini), mentre il 36% (66 impianti) nel mascellare inferiore, di cui il 48% (32 impianti) nel settore anteriore e il 52% (34 impianti) nei settori latero-posteriori (Tab. 1).
| |
% n. impianti |
Settore anteriore |
Settore posteriore |
| |
183 |
76 |
107 |
| Mascellare superiore |
64%
(117 impianti) |
38%
(44 impianti) |
62%
(73 impianti) |
| Mascellare inferiore |
36%
(66 impianti) |
48%
(32 impianti) |
52%
(34 impianti) |
Tab. 1 - Suddivisione degli impianti in base al sito di posizionamento.
I pazienti sono stati classificati in due gruppi, a seconda della tecnica utilizzata per la seconda fase chirurgica:
– gruppo 1) 50 pazienti (87 impianti), lembo scolpito con bisturi a lama fredda (Inline® blades 15);
– gruppo 2) 50 pazienti (96 impianti), scopertura con laser a diodi (Fotona XDII®); lunghezza d’onda di 810 nm; modalità continua; potenza da 1,75 a 2,5 W; fibra ottica da 300 µ; cicli di lavoro e di riposo di 20 secondi a contatto con il tessuto bersaglio; fluenza (E/S) da 35 a 50 J/cm2 (Tab. 2).
| ∅ Fibra |
Modalità |
Tempo on/off |
Potenza media |
Fluenza media |
| 300 μm |
CW |
20/20 sec. |
2,1 W |
42,5 J/cm2 |
Tab. 2 - Parametri di utilizzo del laser a diodi (Fotona XDII®).
La necessità di anestesia (articaina cloridrato con adrenalina 1/100.000, Cabon®) è stata valutata dall’operatore, di caso in caso, in base a parametri clinici e alla volontà del paziente.
La necessità di sutura (ethicon®, perma-hand seide K593, 3-0) è stata valutata dall’operatore, di caso in caso, in base al sanguinamento del letto chirurgico. È stato inoltre misurato il tempo (in minuti), per l’intervento di scopertura, (tempo calcolato dal momento in cui il paziente si accomodava sulla poltrona odontoiatrica fino al momento in cui si alzava). Nel caso di scoperture multiple nello stesso paziente, è stata calcolata la media per singolo impianto.
Il discomfort e il dolore intra- e post-operatorio nei sette giorni successivi, è stato valutato attraverso la compilazione sia del questionario di valutazione clinica sia della scala analogico-visiva (VAS e PPI).
Risultati
I risultati della seconda fase di questo studio, con la comparazione tra le due tecniche chirurgiche, hanno messo in evidenza i seguenti dati.
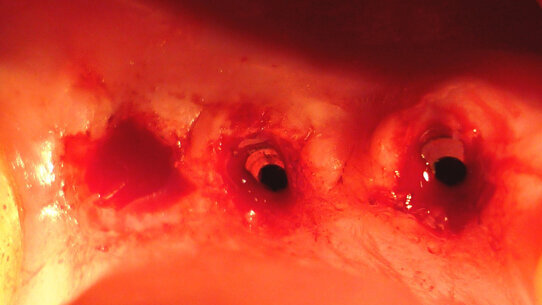
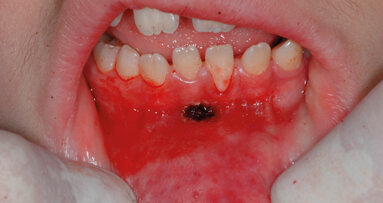
1. Nei pazienti trattati con la tecnica a lama fredda (Fig. 3), si è avuto un sanguinamento (Fig. 4), seppur modesto, intra-operatorio che ha diminuito la visione diretta del sito. Nel 91% dei casi (166 impianti) è stata effettuata l’anestesia plessica con vasocostrittore (tutti i pazienti del gruppo 1 hanno ricevuto l’anestesia), nel rimanente 9% dei casi, per un totale di 17 impianti scappucciati utilizzando la tecnica laser, non è stato necessario l’uso di anestetico locale (Tab. 3).
| |
Impianti |
Gruppo 1 (bisturi) |
Gruppo 2 (laser) |
| |
183 |
87 |
96 |
| Anestesia |
166 |
87 |
79 |
| No anestesia |
17 |
0 |
17 |
Tab. 3 - Suddivisione degli impianti in base alla tecnica di scopertura e alla necessità d’utilizzo dell’anestesia.
2. Nel 41% (41 pazienti) dei casi si è dovuto ricorrere alla sutura dopo lo scappucciamento (Fig. 5), e i tempi di guarigione per la rimozione dei punti si sono assestati tra i 7 e 15 giorni. Operando con la tecnica laser, non si è verificato alcun sanguinamento intra-operatorio, nessun paziente è stato suturato, e i tempi di guarigione in media sono stati di 48 ore (Figg. 6-7) (Tab. 4).
| |
Sutura |
Guarigione |
| Laser |
0% |
48 ore |
| Bisturi |
41% |
7-15 giorni |
Tab. 4 Percentuale pazienti necessitanti di sutura e relativi tempi di guarigione clinica.
3. Rilevando i tempi di scappucciamento per ogni paziente e facendo una media per impianto, si può notare che il tempo necessario per operare con la tecnica tradizionale è di 21 minuti, mentre quello necessario adottando la tecnica laser è di 12 minuti. Si evidenzia, quindi, una differenza di 9 minuti tra le due tecniche prese in considerazione, cioè l’utilizzo del laser permette un risparmio di tempo pari al 42,8% (Fig. 2).
4. La scala analogico visiva VAS e il Pain Present Index (PPI) hanno messo in evidenza che, tra i pazienti trattati con la tecnica tradizionale, il 12% (6 pazienti) non ha riferito percezione dolorifica, il 62% (31 pazienti) ha riferito un dolore lieve e il 26% (13 pazienti) ha riferito un dolore moderato. Tra i pazienti trattati con la tecnica laser il 70% (35 pazienti) non ha riferito dolore, il 24% (12 pazienti) ha recepito una sensazione di dolore lieve e solo nel 6% (3 pazienti) ha percepito un dolore moderato (Tab. 5).
| |
Assenza dolore
0 |
Dolore lieve
1 |
Dolore moderato
2 |
Bisturi
87 impianti |
6 pazienti
12% |
31 pazienti
62% |
13 pazienti
26% |
Laser
96 impianti |
35 pazienti
70% |
12 pazienti
24% |
3 pazienti
6% |
Tab. 5 - Suddivisione degli impianti in base alla tecnica di scopertura e alla necessità d’utilizzo dell’anestesia.
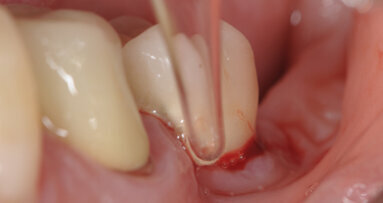
5. All’esame clinico e obiettivo a 48 ore dall’intervento, i tessuti molli perimplantari, nei pazienti appartenenti al primo gruppo (bisturi a lama fredda) presentavano chiari segni di sofferenza flogistica e/o edema. Mentre nel secondo gruppo, in virtù delle proprietà biomodulative della luce laser, i tessuti molli perimplantari sono apparsi clinicamente sani (colore gengivale rosa corallo, senza segni di infiammazione, quali iperemia,senza edema e non dolenti) (Figg. 8-9).
6. Confrontando il tempo di rigenerazione e modellazione dell’architettura del tessuto gengivale pericoronale, si è potuto constatare come l’utilizzo del diodo laser permetta, attraverso una guarigione più rapida dei tessuti, di ottenere un risultato estetico soddisfacente in tempi minori rispetto alla tecnica tradizionale. Questo dato si traduce in un ulteriore vantaggio per il paziente che lo percepisce come un miglioramento della propria vita sociale.
Discussione
La suddivisione in due gruppi di pazienti con caratteristiche simili sia sistemiche che odontoiatriche, ci consente di comparare l’impiego in vivo di due tecniche distinte di scopertura implantare.
Seguendo i parametri di riferimento, sono stati valutati alcuni elementi che possono mettere in evidenza le differenze cliniche ed ergonomiche di ognuna. I pazienti trattati con la tecnica tradizionale (gruppo 1) hanno presentato un quadro clinico intra-operatorio più complesso rispetto al secondo gruppo poiché il sanguinamento (anche se leggero), diminuiva la possibilità di avere piena visibilità del sito da trattare.
Nel 41% dei casi trattati con la tecnica tradizionale si è dovuti ricorrere a punti di sutura, ciò è indice di maggiore invasività dell’intervento e di conseguente aumento del dis-comfort del paziente; quest’ultimo elemento viene anche evidenziato dai risultati dei test di valutazione clinica, dalla Scala Analogico Visiva (VAS) e dal Pain Present Index (PPI).
L’impiego dell’anestetico non è stato un fattore discriminante tra le due tecniche vista la bassa percentuale di pazienti che non ne ha necessitato.
La visibilità del campo operatorio con l’impiego del laser, data dall’assoluta assenza di sanguinamento, è risultata ottima, questo fattore permette un intervento più mirato e conservativo, inoltre sfruttando le proprietà biomodulative del laser, anche i tempi di guarigione clinica del paziente risultano sensibilmente ridotti rispetto alla tecnica con bisturi a lama fredda, ciò permette di riabilitare il paziente in tempi brevi, mitigando così il disagio estetico/funzionale percepito da quest’ultimo. Anche la tempistica media di scopertura implantare risulta a vantaggio della tecnica laser, ma essa è direttamente proporzionale alla manualità dell’operatore.
A tal proposito, questo studio ha permesso di evidenziare la fondamentale importanza della curva di apprendimento del professionista. Essa, incide in maniera inequivocabile sia sul tempo di intervento chirurgico sia sulla metodica conservativa dei tessuti perimplantari, che trattati da mani inesperte rischierebbero un’eccessiva carbonizzazione e un pericoloso rialzo termico.
embedImagecenter("Imagecenter_2_881",881,"small");
Conclusioni
Questo lavoro ci ha permesso di evidenziare come la chirurgia di scopertura implantare eseguita con la tecnica laser ci garantisce l’assenza di sanguinamento durante le fasi operatorie e post-operatorie, di conseguenza si può evitare di utilizzare sutura per il controllo, questo consente inoltre di rilevare le impronte nella stessa seduta diminuendo le tempistiche di consegna del manufatto protesico.
La drastica riduzione delle complicanze intra- e post-operatorie e la riduzione dei tempi di guarigione clinica evidenziati durante il corso dello studio vanno ad aggiungersi ai vantaggi della tecnica laser rispetto a quella tradizionale. I dati riportati in questo studio mettono in evidenza come l’utilizzo del laser, nella seconda fase chirurgica, abbia una ripercussione positiva nella gestione emotiva del paziente migliorandone la compliance sia intra-operatoria che post-chirurgica; inoltre la riduzione dei tempi operativi e dei materiali impiegati migliora la gestione economico-ergonomica dello studio, con conseguente vantaggio per il professionista.
È doveroso sottolineare che la tecnica di scopertura implantare laser presenta alcuni aspetti negativi quali: il costo iniziale per l’acquisto dell’apparecchiatura; la necessità che l’operatore abbia un’adeguata preparazione sia teorica che pratica per evitare danni biologici; limitazioni anatomiche che non permettono l’uso corretto della fibra ottica che veicola il raggio sul tessuto bersaglio.
Bibliografia
1. Lindhe J., Lang Niklaus P., Karring Thorkild. Parodontologia clinica e implantologia orale. Edi.Ermes, Milano, 2009, Vol. II, capp. 36-42.
2. Esposito M, Grusovin MG, Martinis E, Coulthard P, Worthington HV. Interventions for replacing missing teeth: 1- versus 2-stage implant placement. Cochrane Database Syst Rev. 2007 Jul 18;(3):CD006698. Review.
3. Romanos GE, Gutknecht N, Dieter S, Schwarz F, Crespi R, Sculean A. Laser wavelengths and oral implantology. Lasers Med Sci. 2009 Nov;24(6):961-70. Epub 2009 May 9. Review.
4. Vanheusden A. Impression technics in implantology. Rev Belge Med Dent. 2001;56(3):189-203. French.
5. Garg AK, Vicari A. Concepts in impressions for dental implantology. Implant Soc. 1994;5(2):11-6. Review.
6. Bornstein E. Combining multiple technologies to perform minimally invasive laser-assisted dental implant surgery. Dent Today. 2003 Jun;22(6):52-5. Dent Today. 2003 Jun;22(6):52-5.
7. Yeh S, Jain K, Andreana S. Using a diode laser to uncover dental implants in second-stage surgery. Gen Dent. 2005 Nov-Dec;53(6):414-7.
8. Arnabat-Domínguez J, España-Tost AJ, Berini-Aytés L, Gay-Escoda C. Erbium:YAG laser application in the second phase of implant surgery: a pilot study in 20 patients. Int J Oral Maxillofac Implants. 2003 Jan-Feb;18(1):104-12.
9. Dörtbudak O, Haas R, Mallath-Pokorny G. Biostimulation of bone marrow cells with a diode soft laser. Clin Oral Implants Res. 2000 Dec;11(6):540-5.
10. Schwarz F, Aoki A, Sculean A, Becker J. The impact of laser application on periodontal and peri-implant wound healing. Periodontol 2000. 2009;51:79-108. Review.
11. Moy PK, Weinlaender M, Kennedy EB. Soft-tissue modifications of surgical tecniques for placement and uncovering of osseointegrated implants. Dent Clin North Am. 1989 Oct;33(4):665-81.
12. Barber HD, Seckinger RJ, Silverrstein K, Abughazaleh K. Comparison of soft tissue healing and osseointegration of IMZ implants placed in one-stage and two stage techniques: a pilot study. Implant Dent. 1996 Spring; 5(1):11-4.
13. Adell R, Eriksson B, Leckholm U, Brånemark P.I, Jemt T. Long-term follow-up study of osseointegrated implants in the treatment of totaly edentulous jaws. Int J Oral Maxillofac Implants 5:347-359, 1990.
L'articolo è stato pubblicato sul numero 9 di Dental Tribune Italy 2013
Il 23 ottobre 2015 verrà presentato il libro dal titolo: “Aspetti clinico-tecnici nella protesi combinata”. Questo testo nasce dal ...
La mucosite del cavo orale rappresenta una complicanza frequente nell’ambito della gestione delle terapie di supporto nel paziente oncologico. La sua ...
Spesso viene sottovalutata l’importanza di una corretta attivazione della Fibra del Laser a Diodo. Lo scopo di questo lavoro è quello di valutare i ...
Il posizionatore guidato (PGTJ)TM, è un dispositivo che permette l’ancoraggio della protesi dentale agli impianti dentali endossei in modo ...
La tecnologia laser è ormai da molti anni entrata a far parte delle procedure cliniche e chirurgiche in odontoiatria. In particolare trova la massima...
La tecnologia laser è ormai da molti anni entrata a far parte delle procedure cliniche e chirurgiche in odontoiatria. In particolare trova la massima...
Nei primi Anni Sessanta, la scoperta del laser segnò per l’umanità una tappa fondamentale nel campo medico, in generale, e odontoiatrico, in ...
In esclusiva per Dental Tribune Italia, il dott. Scaringi presenta il webinar sulle nuove possibilità aperte dall’era della tecnologia digitale e sulle ...
Alcuni tra gli argomenti più discussi e controversi in odontoiatria protesica, nel caso di restauri con corone complete, hanno spesso interessato da ...
I problemi di origine infiammatoria che attaccano gli impianti vengono distinti in letteratura come mucosite perimplantare, lesione infiammatoria ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East


















































To post a reply please login or register