Nei primi Anni Sessanta, la scoperta del laser segnò per l’umanità una tappa fondamentale nel campo medico, in generale, e odontoiatrico, in particolare. Basti pensare all’Oftalmologia, dove è diventato lo strumento terapeutico principe grazie all’azione fototermica che tratta diverse patologie, in primis il distacco della retina.
Altri campi della medicina hanno beneficiato del suo apporto energetico mirato: la Dermatologia e Chirurgia Estetica, l’Urologia, la Chirurgia Vascolare, la Neurochirurgia. L’elenco potrebbe protrarsi a tutte le discipline che implicano trattamenti chirurgici mirati.
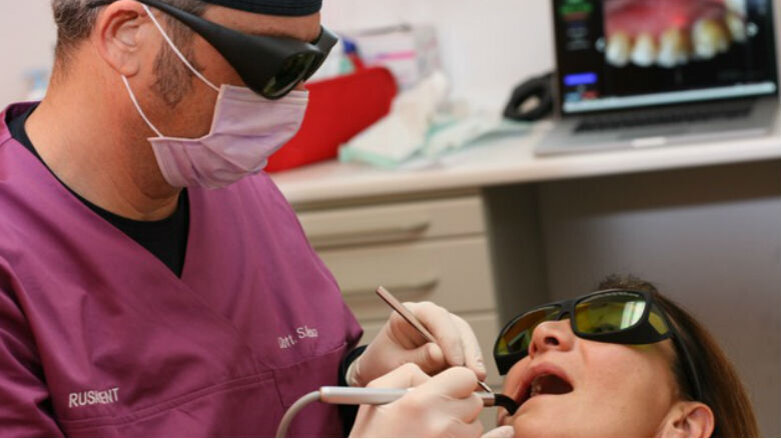
Come poteva l’odontoiatria rimanere fuori dalla sfida tecnologica di un’energia radiante sui tessuti orali? Infatti i laser vi vengono impiegati fin dal ’64, intervenendo sulla mucosa orale, sui tessuti duri del dente e sull’osso alveolare senza contatto, vibrazioni o dolore. Nonostante un numero elevato di pubblicazioni, sono ancora molte le controversie e le reticenze d’impiego nei trattamenti odontoiatrici.
Il 5 aprile del 2006 dopo una sperimentazione rigorosa di 54 mesi, l’organo di controllo americano FDA (Food and Drug Administration) ha approvato e certificato i protocolli di utilizzo dei laser, apparecchiature un tempo ignorate per le loro grandi dimensioni, dall’utilizzo indaginoso e spesso costi eccessivi, diventate oggi alla portata di ogni realtà operativa dal punto di vista economico e facilità di utilizzo.
Queste le principali azioni benefiche sui tessuti irradiati dal raggio: quella antiflogistica dovuta a una maggior velocità del microcircolo con riduzione del liquido interstiziale (il raggio esplica infatti un’azione selettiva sul drenaggio dei vasi linfatici terminali). Un’azione antalgica: il raggio caratterizza un effetto inibitorio a livello della frequenza delle scariche dei nocicettori periferici, con conseguente innalzamento della soglia del dolore. Un’azione biostimolativa: l’irradiazione induce nei tessuti trattati una duplicazione cellulare più rapida senza alterazioni di tipo strutturale e/o funzionale.
Il raggio agisce anche sull’energia gradiente della membrana mitocondriale accelerando di circa il 23% il processo di fosforilazione ossidativa per la trasformazione di Adenosindifosfato (ADP) in Adenosintrifosfato (ATP). Inoltre, nei tessuti trattati, avviene una bioriparazione per aumentata mitosi cellulare, un incremento della sintesi proteica (proteine nuove sostituiranno quelle danneggiate), dei cheratinociti e delle cellule dei vasi sanguigni, induzione allo sviluppo e proliferazione dei fibroblasti, un’accentuata capacità neoformativa del tessuto, delle difese immunitarie per attivazione dei macrofagi e dei neutrofili.
Esercita infine un’azione antibatterica (insieme alla biostimolazione) riguardante la decontaminazione. Con questo termine viene indicato “il processo fisico o chimico mediante il quale si procede alla rimozione di potenziali agenti patogeni”. Grazie all’effetto fototermico e fotodinamico (con l’utilizzo di opportune sostanze) vengono denaturate le proteine della membrana batterica con un’azione battericida mirata senza utilizzo di farmaci (quindi proponibile anche ai pazienti cd. “speciali” in cui la sospensione o l’indicazione di un farmaco sono tassativamente vietati), con rimozione dell’epitelio sulculare infetto e del tessuto di granulazione per vaporizzazione con una più rapida guarigione del tessuto trattato. Ma ancor più consentendo di procedere, prima del suo apporto, con un debridement meno aggressivo e un risparmio di tessuto biologico nel massimo confort per il paziente.
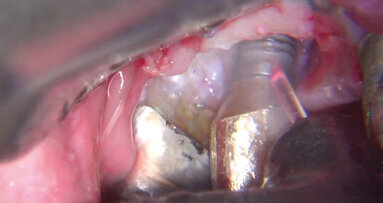
Anche per il trattamento delle perimplantiti a eziologia microbica (vero flagello del terzo millennio) l’azione antibatterica del laser associata alle terapie convenzionali (già dimostrata nel 2001 da Dortbudak et al.) si esplica in tempi rapidissimi (1 m. circa), riducendo in modo consistente la carica batterica in prossimità di impianti in pazienti affetti da perimplantite, senza danni strutturali. Per quanto riguarda la necessità o no dell’aggiunta di laser nei trattamenti parodontali ancor oggi la società scientifica è divisa in favorevoli e contrari anche se ammettono un innegabile beneficio nell’immediato.
Fuori discussione ormai la sua potenzialità negli altri trattamenti di prevenzione odontoiatrica: la decontaminazione del solco nel trattamento di sigillatura, abbassando la carica batterica prima dell’apposizione del sigillante, l’efficace e duratura desensibilizzazione, il trattamento delle afte, dell’herpes labiale, delle cheiliti angolari e nel trattamento cosmetico di sbiancamento dentale.
Il non prendere in considerazione questo tipo di tecnologia, rischia di estromettere l’operatore dal futuro mercato del lavoro considerando che della “luce laser in odontoiatria” si è aperta fino ad oggi solo una porticina e immaginando cosa potrà riservare il futuro. Parlando con metafore, «se non si inizia immediatamente a guidare l’utilitaria sarà quasi impossibile guidare poi un bolide di formula 1».
Il laser va visto non come sostitutivo ma come valido supporto dei trattamenti quotidiani, tralasciando protocolli clinici improbabili ma con un percorso preciso e corsi seri di preparazione senza mai dimenticare che «un bisturi è un bisturi. Utilizzato da un clinico capace può salvare una vita, altrimenti può anche toglierla, perché il problema non è il bisturi ma sempre chi lo usa». Così per il laser: «è una luce, ma non una lampadina».
Tag:
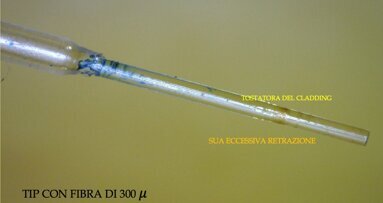
Spesso viene sottovalutata l’importanza di una corretta attivazione della Fibra del Laser a Diodo. Lo scopo di questo lavoro è quello di valutare i ...
Questo quanto emerso ad UNIAstiss al termine dei lavori della terza edizione del Dental Forum ha cui hanno partecipato 120 operatori del comparto ...
In esclusiva per Dental Tribune Italia, il dott. Scaringi presenta il webinar sulle nuove possibilità aperte dall’era della tecnologia digitale e sulle ...
Brescia. La perimplantite è una delle patologie odontoiatriche più frequenti che dentisti e igienisti devono affrontare. Una revisione sistematica della ...
La moderna implantologia ha raggiunto un elevato grado di affidabilità e i livelli di sopravvivenza riportati in letteratura risultano estremamente ...
Sempre più frequentemente si sente parlare di “advanced dentistry”: un’odontoiatria appunto avanzata, evoluta, progredita ed innovativa in grado di ...
Capita spesso che la parabola gengivale presenti piccole anomalie di forma, le cosiddette “tasche gengivali”. La medicina parodontale, oggi ...
Obiettivi: comparazione tra la tecnica chirurgica tradizionale e quella laser analizzando parametri clinici (anestesia, sutura, discomfort, dolore, ...
A ottobre l'ANDI (Associazione Nazionale Dentisti Italiani), la maggiore e più autorevole associazione di odontoiatri con oltre 23mila soci, in ...
Live webinar
mer. 3 giugno 2026
19:00 (CET) Rome
Live webinar
gio. 4 giugno 2026
20:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
18:00 (CET) Rome
Live webinar
lun. 8 giugno 2026
19:00 (CET) Rome
Dr. Anthony Mak B.D.S, Prof. Marleen Peumans
Live webinar
lun. 8 giugno 2026
20:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
17:00 (CET) Rome
Live webinar
mer. 10 giugno 2026
20:00 (CET) Rome
Nacho Fernández-Baca DDS, MSc



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East


















































To post a reply please login or register