Nonostante il buon esito della terapia parodontale di fase 1 e 2, al momento della rivalutazione è frequente osservare la presenza di difetti intraossei quale inevitabile sequela della malattia parodontale: ciò rappresenta un fattore di rischio sito – specifico per la progressione della parodontite1 poiché in corrispondenza dei siti associati a tali difetti sarà più probabile un processo di reinfezione2.
Le tecniche di Rigenerazione Tissutale Guidata (GTR) si rivolgono alla terapia dei difetti intraossei e sono fondate sul principio dell’esclusione cellulare selettiva: dopo aver effettuato il debridement della lesione intraossea e aver decontaminato la superficie radicolare si procede alla copertura del difetto con una membrana barriera allo scopo di consentire l’accesso e la proliferazione alle sole cellule in grado di ricostruire l’apparato di attacco parodontale3.
Il debridement del difetto e la decontaminazione della superficie radicolare sono tradizionalmente eseguiti con strumenti manuali, rotanti o, in alternativa, mediante inserti ultrasonici dedicati.
Viene presentato un caso clinico che illustra la risoluzione di un vasto difetto intraosseo su un molare mandibolare mediante procedura di GTR eseguita con l’ausilio di inserti ultrasonici dedicati e di biomateriali di nuova concezione allo scopo di valutarne l’efficacia e l’affidabilità.
Materiali e metodi
Paziente femmina (età 67 anni) giunge alla nostra osservazione lamentando modesta dolorabilità e sanguinamento a carico dell’elemento 3.7 evocati dalle manovre di igiene orale domiciliare.
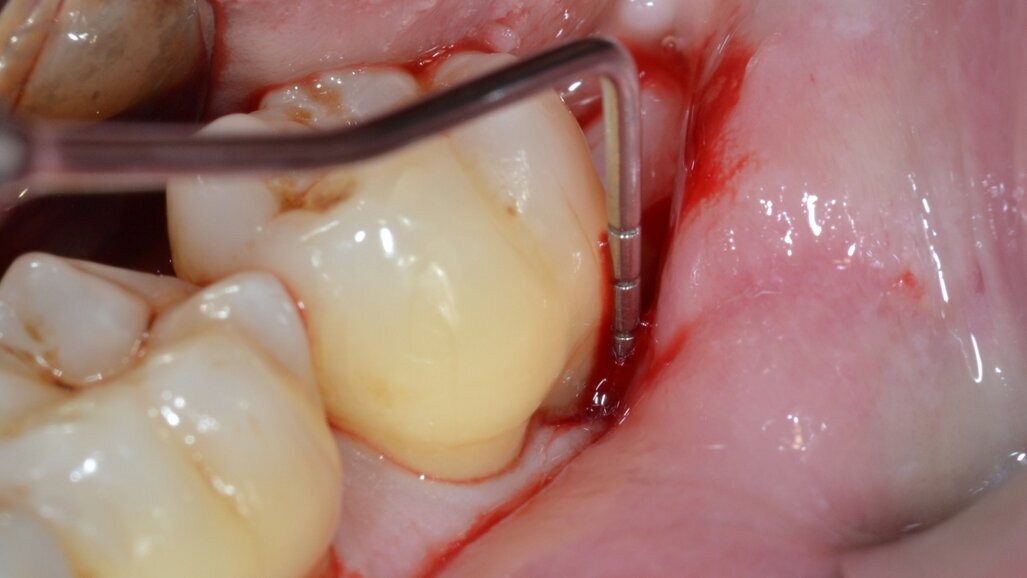
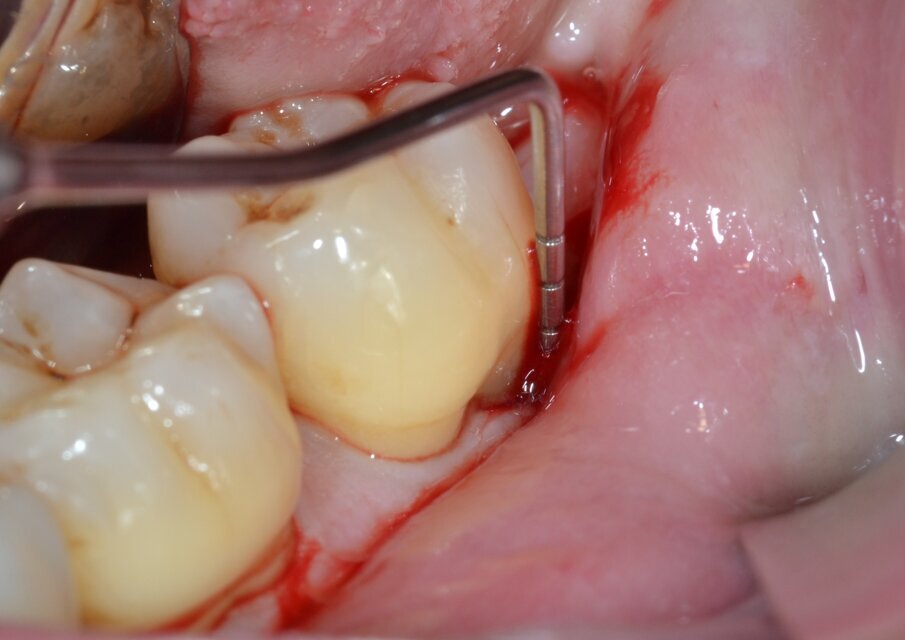
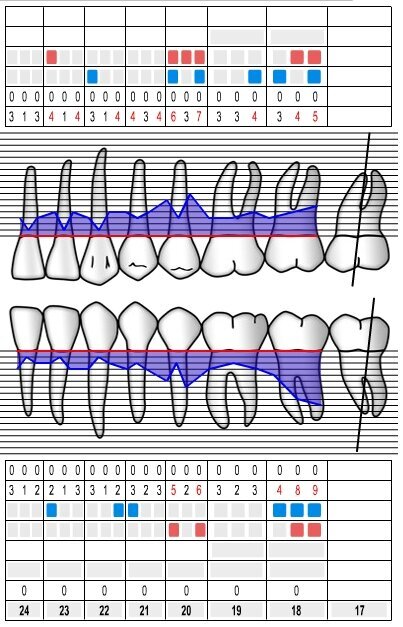
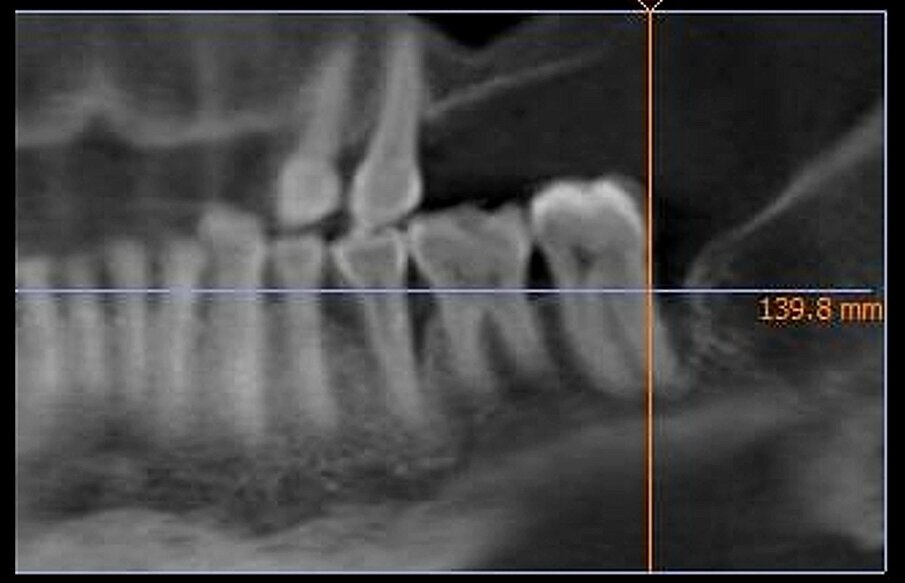
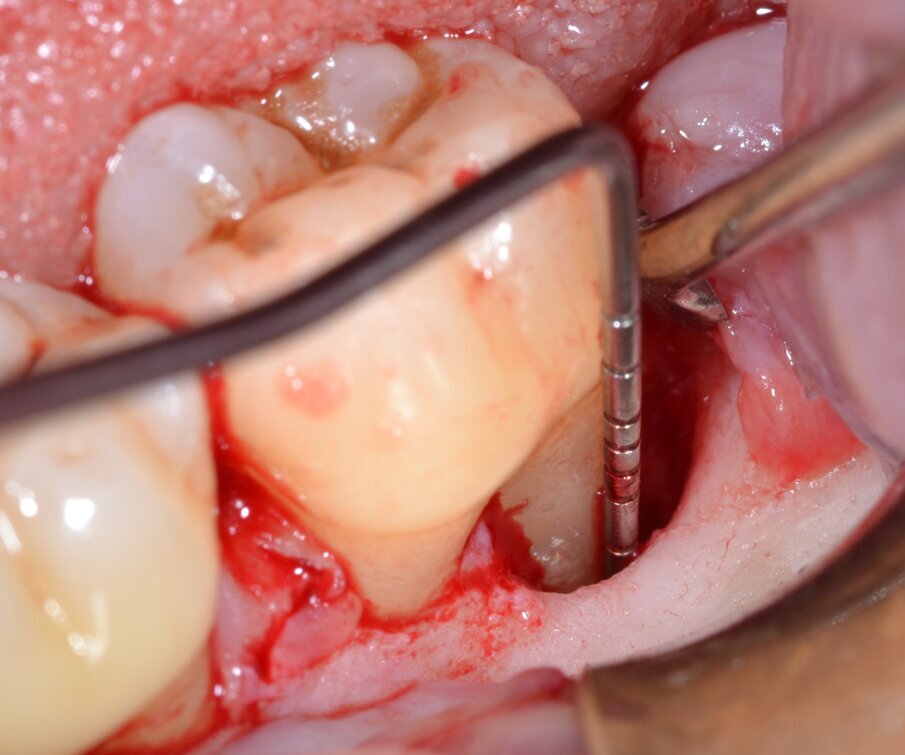
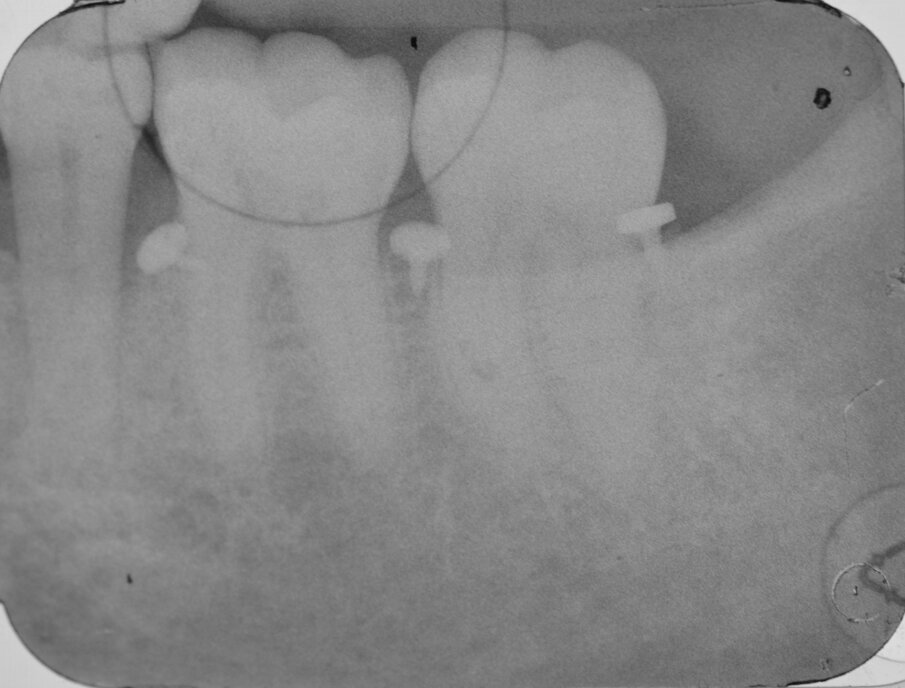
Dai sondaggi parodontali e dalle indagini radiografiche di 1° e 2° livello si evidenzia la presenza di un difetto intraosseo ampio e profondo che interessa la radice distale dell’elemento 3.7 nel suo aspetto disto-buccale; è assente il coinvolgimento della forcazione radicolare (Figg. 1-4).
Fig. 1 - Sondaggio parodontale elemento 3.7 (aspetto buccale).
Fig. 2 - Sondaggio parodontale elemento 3.7 (aspetto distale).
Fig. 3 - Sondaggi parodontali 3° quadrante.
Fig. 4 - RX preoperatoria che evidenzia il difetto osseo sull’elemento 3.7.
Dopo aver valutato l’anatomia locale, si decide di trattare il difetto mediante una tecnica di GTR. Viene prescritta una profilassi antibiotica/antiinfiammatoria consistente in 2 g. di Amoxicillina/Acido clavulanico (da iniziare un’ora prima della seduta chirurgica) per poi proseguire in ragione di 1 g ogni 12 ore per 6 giorni e Naprossene sodico 550 mg da assumersi 1 ora prima della seduta chirurgica e da proseguire secondo necessità.
Immediatamente prima della seduta chirurgica il paziente esegue uno sciacquo con Clorexidina digluconato 0,2% da proseguire per due settimane dopo l’intervento in ragione di 1 sciacquo ogni 8 ore.
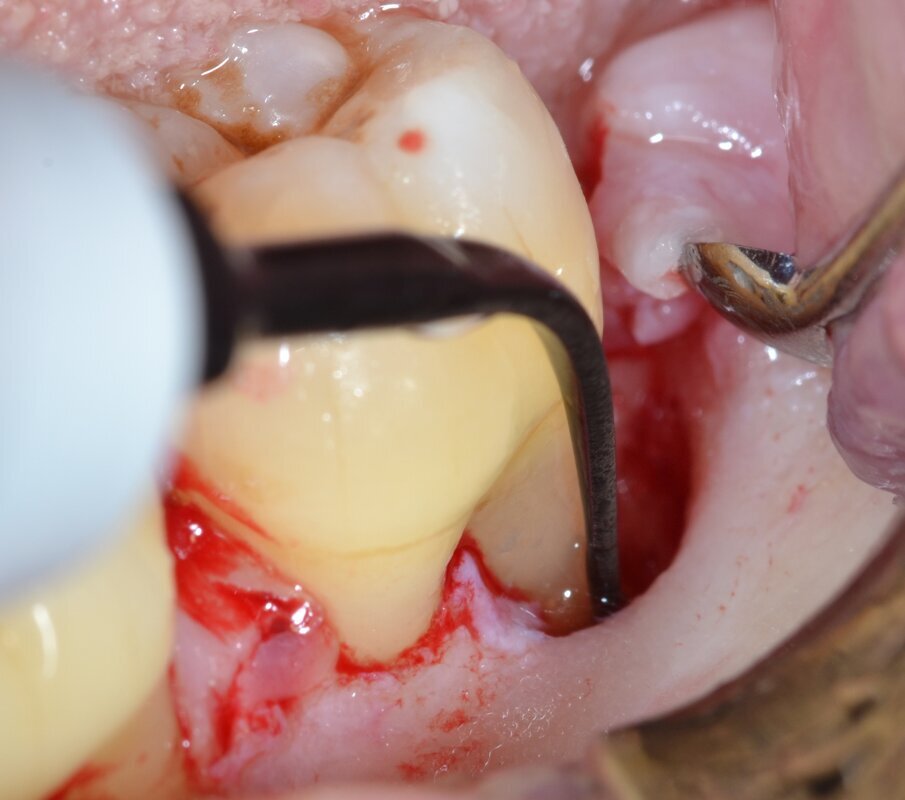
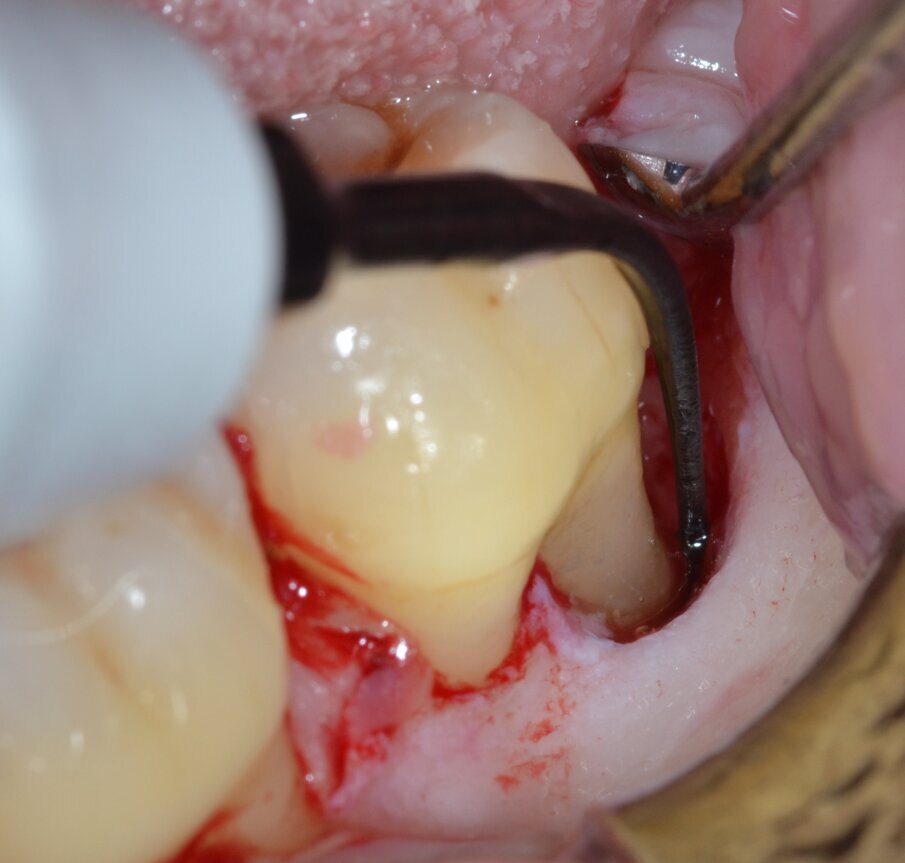
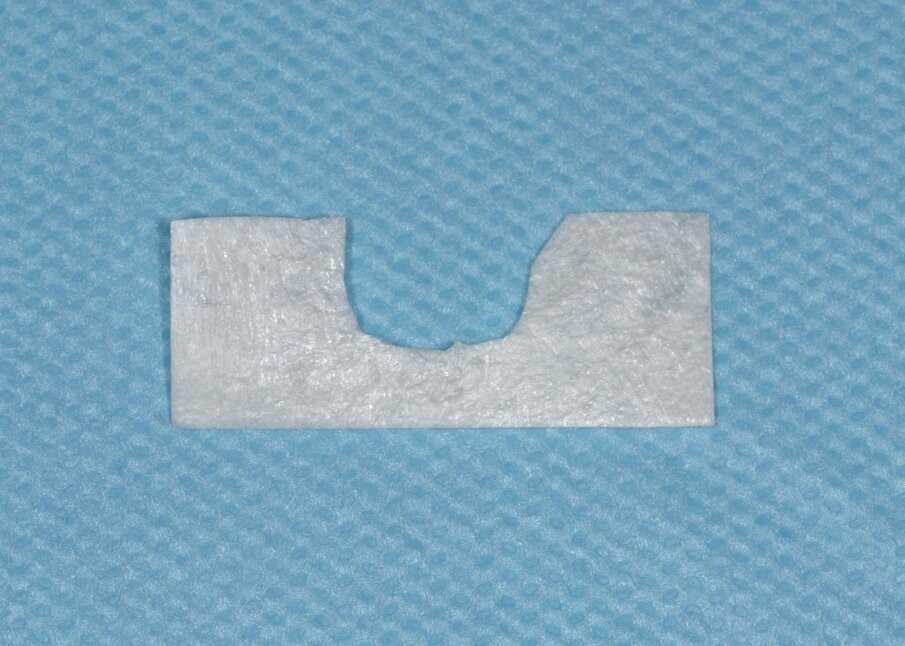
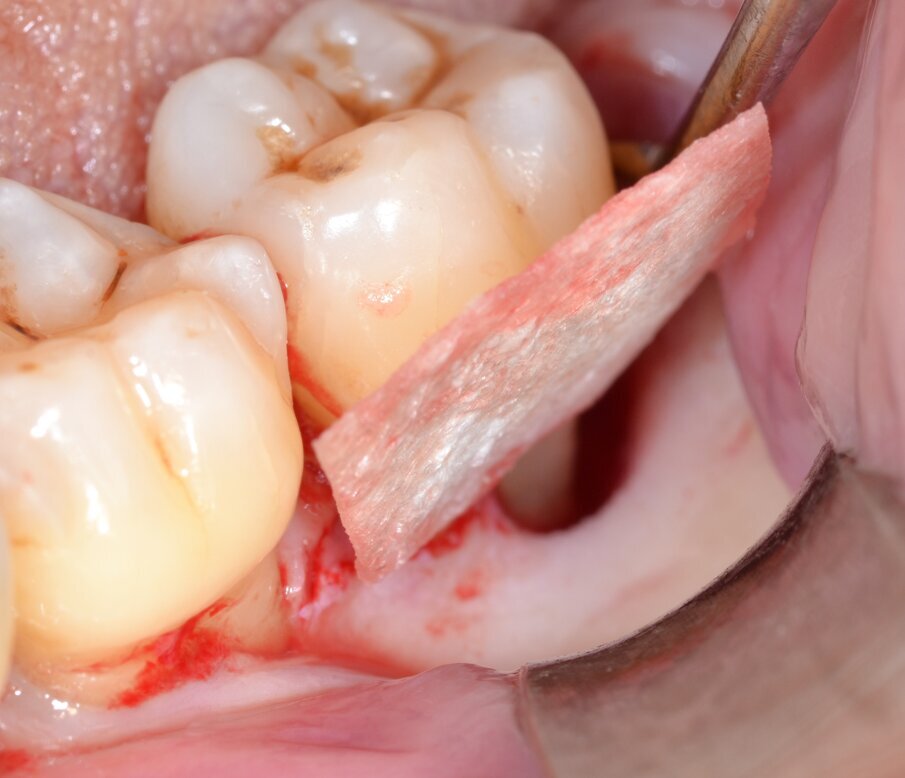
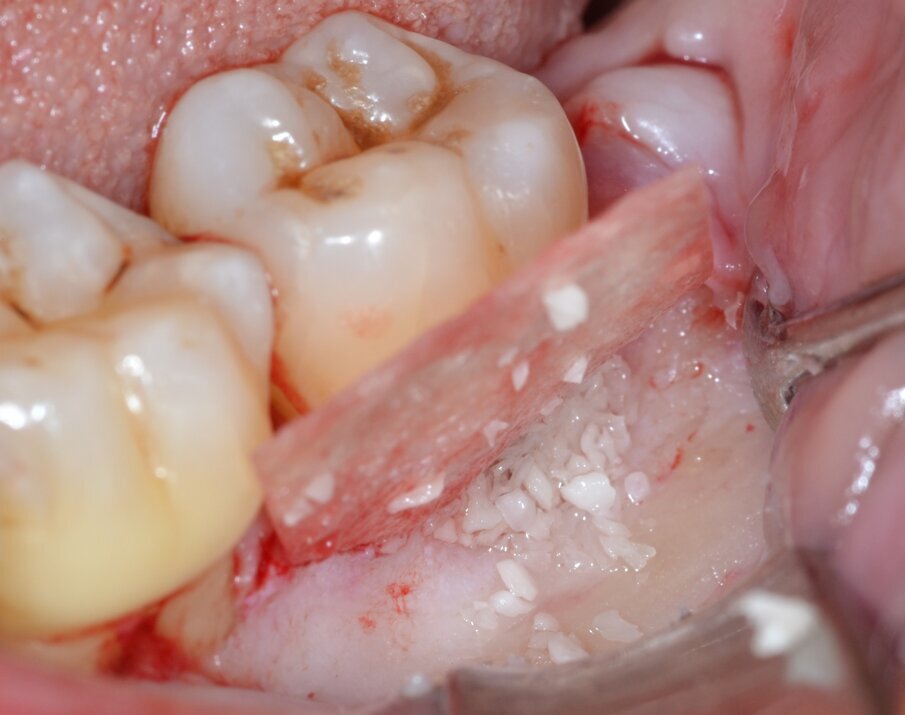
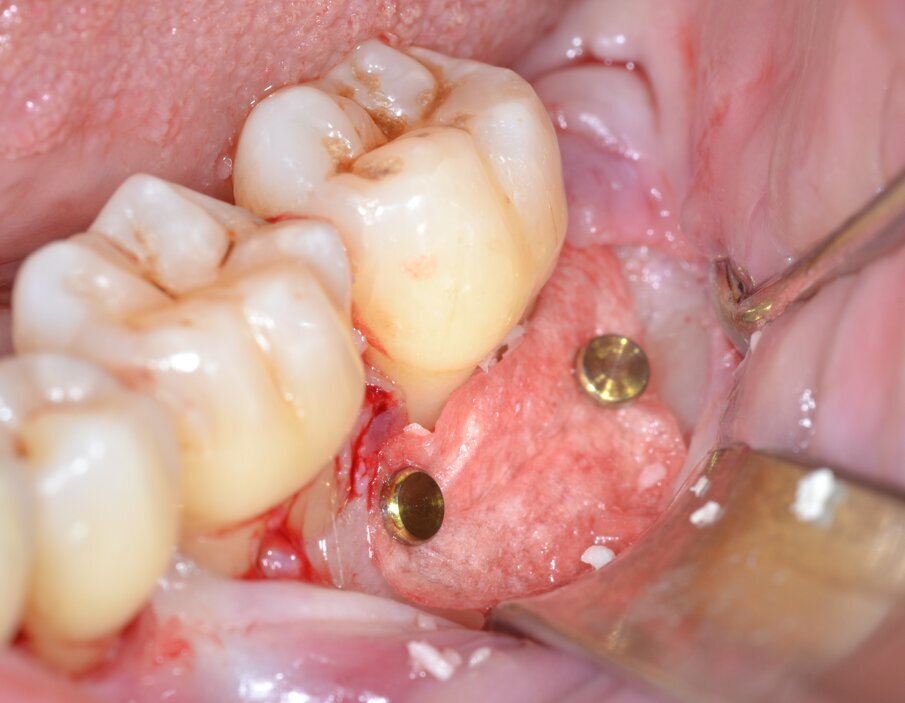
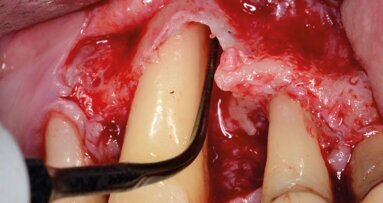
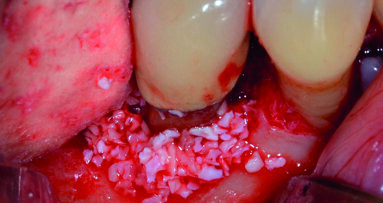
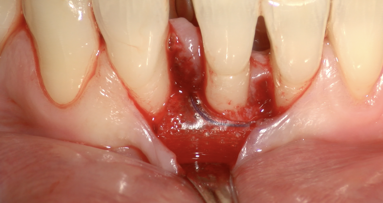
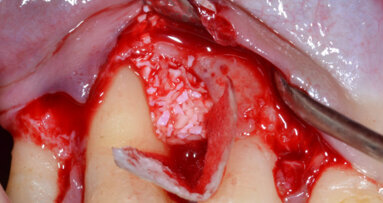
Dopo analgesia locale ottenuta per infiltrazione di Articaina cloridrato 40 mg con epinefrina 1:100.000 viene effettuata l’incisione di accesso secondo la tecnica denominata “Crestal Incision”4 per elevare un lembo a spessore totale che espone l’area interessata dal difetto (Fig. 5). Il debridement e la decontaminazione della superficie radicolare vengono effettuati per mezzo di inserti ultrasonici dedicati (Figg. 6, 7); al completamento di questo tempo chirurgico il difetto è innestato con biomateriale eterologo protetto da una membrana di tipo riassorbibile in pericardio di origine animale che viene fissata sulla cresta ossea mediante pins in titanio allo scopo di stabilizzare il coagulo e guidare la rigenerazione tissutale all’ interno del difetto. La ferita chirurgica è suturata con un filo riassorbibile 6/0 in PGA (Figg. 8-12).
Fig. 5 - Sondaggio della componente intraossea del difetto.
Fig. 6 - Debridement del difetto intraosseo e decontaminazione della superficie radicolare mediante ultrasuoni (aspetto buccale).
Fig. 7 - Debridement del difetto intraosseo e decontaminazione della superficie radicolare mediante ultrasuoni (aspetto distale).
Fig. 8 - Sagomatura della membrana riassorbibile in pericardio.
Fig. 9 - Allocazione della membrana barriera sull’aspetto linguale.
Fig. 10 - Innesto di biomateriale eterologo.
Fig. 11 - Stabilizzazione della membrana barriera mediante pins in titanio.
Fig. 12 - Sutura della ferita chirurgica con monofilamento 6/0.
Le suture vengono rimosse in 14ma giornata e il paziente inserito in un programma di Terapia Parodontale di Supporto (SPT) consistente in controlli postchirurgici e igiene orale professionale, igiene con coppette in silicone e gel a base di Clorexidina digluconato 0.2% ogni 7 gg. X 2 mesi seguita da terapia di mantenimento post-chirurgica a intervalli regolari fissati a 3,6 e 9 mesi.
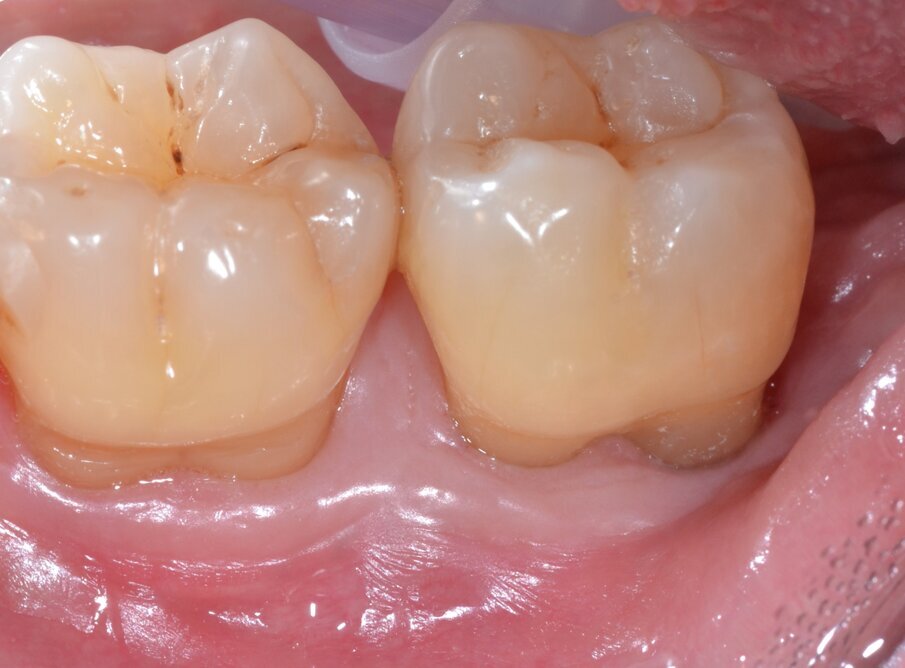
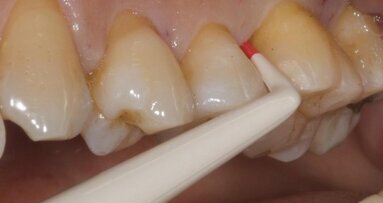
A distanza di 12 e 24 mesi il paziente viene richiamato per un controllo radiografico dell’elemento dentario trattato e vengono nuovamente effettuate le misurazioni dei valori di PPD, CAL e BoP (Figg. 13-15).
ig. 13 - Aspetto dei tessuti parodontali a guarigione avvenuta (follow-up a 24 mesi).
ig. 14 - Sondaggi parodontali 3° quadrante (follow-up a 24 mesi).
Fig. 15 - RX postoperatoria che evidenzia la completa rigenerazione del difetto osseo (follow-up a 24 mesi).
Risultati
Alla baseline il valore di PPD nell’area interessata dal difetto intraosseo era pari a 8,5 mm con un indice di BoP+ mentre al momento dell’ultimo controllo (24 mesi) il valore medio di PPD era pari a 2,5 mm con un indice di BoP- con una riduzione media del valore di PPD pari a 6,0 mm. Gli esami radiografici, effettuati per mezzo di radiografie endorali periapicali, hanno confermato un sostanziale riempimento del difetto intraosseo.
Questi dati confermano la completa risoluzione clinica del difetto intraosseo trattato mediante tecniche di GTR in associazione all’impiego di inserti ultrasonici di nuova generazione.
Discussione
Un aspetto fondamentale della GTR consiste nella decontaminazione della radice dentaria esposta allo scopo di creare una superficie favorevole all’adesione del coagulo e alla successiva proliferazione cellulare, condizione necessaria per determinare il buon esito della procedura rigenerativa5. In letteratura sono state proposte e descritte nel corso degli anni numerose metodiche di decontaminazione: sebbene i risultati clinici della strumentazione meccanica tradizionale siano considerati sovrapponibili a quelli della strumentazione ultrasonica6, 7, va osservato come nei difetti intraossei più profondi e con una morfologia complessa l’impiego di inserti dedicati consenta un più facile accesso chirurgico; in aggiunta a questo, l’effetto combinato della cavitazione e del microstreaming acustico ha un’azione diretta sul biofilm batterico e sulle endotossine adese alla superficie radicolare8.
Un ulteriore vantaggio offerto dagli inserti a ultrasuoni rispetto alla strumentazione manuale o rotante è rappresentato dalla minima rimozione di dentina radicolare e dall’assenza di macrovibrazioni, a tutto vantaggio di un aumento della compliance del paziente9. Altro aspetto di cruciale importanza risiede nella scelta dei materiali selezionati in base alla strategia rigenerativa di scelta e, in particolare, del tipo di membrana barriera10, 11. Le evidenze scientifiche attualmente disponibili hanno evidenziato come non esistano differenze statisticamente significative in termini di risultati clinici tra membrane riassorbibili e membrane di tipo non riassorbibile: per questi motivi, l’interesse dei clinici si è attualmente spostato verso l’utilizzo di membrane barriera di tipo riassorbibile eventualmente associato ad un innesto di biomateriale12.
Va infine ricordato come numerosi studi longitudinali abbiano evidenziato come l’arruolamento del paziente in un programma di SPT influenza significativamente il mantenimento dei risultati raggiunti nel medio e lungo periodo indipendentemente dal tipo di tecnica chirurgica utilizzata13.
Conclusioni
Il presente lavoro ha dimostrato che l’utilizzo di inserti ultrasonici dedicati e il ricorso a biomateriali di nuova generazione consentono la rigenerazione completa di difetti intraossei con un’anatomia particolarmente complessa in maniera sicura e predicibile e contribuiscono sensibilmente ad aumentare la compliance del paziente, favorendo così l’accettazione del piano di trattamento proposto. Sono necessari ulteriori lavori randomizzati e controllati multicentrici per confermare i risultati emersi dal presente studio.
Nota editoriale:
Bibliografia
- Tarquini G. Diagnosi e valutazione clinica dei difetti ossei, Cap. 3. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 113-116.
- Polimeni G. Regenerative potential and healing dynamics of the periodontium: a critical-size supra-alveolar periodontal defect study. J Clin Periodontol 2009; 36: 258–264.
- Tarquini G. Razionale biologico della rigenerazione tissutale guidata (GTR), Cap. 3. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 119-120.
- Tarquini G. The Crestal Incision, Cap. 3. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 149-156.
- Wikesjo U. Periodontal wound healing and regeneration. Periodontology 2000 1999:19, 21-39.
- Tarquini G. Dispositivi a ultrasuoni. Cap. 1. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 23-24.
- Tarquini G. Il ruolo degli ultrasuoni in terapia chirurgica delle periimplantiti: presentazione di un caso clinico. Implant Tribune, Novembre 2017 – anno VI n. 4, pagg 1-7.
- Tarquini G. Rigenerazione tissutale guidata in difetti parodontali profondi. Dental Tribune, Luglio+Agosto 2017 – anno XIII n. 7+8, pagg. 1-8.
- Tarquini G. Ultrasuoni in chirurgia parodontale: effetti clinici, Cap. 1. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 25-26.
- Tarquini G. Impiego di membrane in chirurgia rigenerativa, Cap. 3. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 164-172.
- Tarquini G. Coronally advanced flap technique to treat class I and II gingival recession in combination with a connective tissue graft or an equine collagen matrix. A retrospective study. Int J Periodontics Restorative Dent Volume 37 , Issue 4 July/August 2017 Pages e217–e223.
- Tarquini G. Innesti ossei e biomateriali in chirurgia rigenerativa, Cap. 3. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 172-175.
- Tarquini G. Terapia parodontale di supporto, Cap. 7. In: Tarquini G. “Tecniche di chirurgia parodontale: dalla diagnosi alla terapia”, Edizioni EDRA (Settembre 2017): 369-407.
L’articolo è stato pubblicato su implants international magazine of oral implantology n.1/25.
Argomenti:
Tag:
Le tecniche di rigenerazione tissutale guidata (GTR) sono fondate sul principio dell’esclusione cellulare selettiva: mediante la copertura del difetto...
La persistenza di difetti intraossei al termine della terapia parodontale iniziale rappresenta un fattore di rischio sito-specifico per la progressione ...
La presenza di difetti parodontali intraossei e il coinvolgimento delle biforcazioni nel processo di riassorbimento e perdita ossea successivo ...
Dopo il completamento della terapia parodontale iniziale (costituita dalla terapia causale e dalla terapia meccanica non chirurgica) il paziente dovrà ...
Sabato 14 dicembre si è tenuto a Genova un evento molto particolare, il primo corso “completo” che trattava l’argomento della GBR eseguita con la ...
Sempre attenta alle esigenze formative del professionista e pronta a rispondervi con iniziative ed eventi a elevato valore didattico, Zimmer Dental Italy ...
Sul tema Michele M. Figliuzzi, docente di Parodontologia all’Università Magna Graecia di Catanzaro ha tenuto una relazione all’XI ...
Nei 4 giorni dal 9 al 12 ottobre 2019, presso il Dipartimento di scienze cliniche e sperimentali, nel settorato anatomico della sezione di anatomia e ...
L’utilizzo di impianti osteointegrati per supportare protesi di tipo fisso rappresenta un trattamento ampiamente documentato ormai da decenni1-3.
In ...
Per motivi economici, i pazienti e i dentisti spesso si trovano obbligati a usare materiali da restauro per il trattamento di ampi difetti estetici ...
Live webinar
mar. 3 marzo 2026
17:00 (CET) Rome
Dr. Omar Lugo Cirujano Maxilofacial
Live webinar
mer. 4 marzo 2026
2:00 (CET) Rome
Dr. Vasiliki Maseli DDS, MS, EdM
Live webinar
mer. 4 marzo 2026
18:00 (CET) Rome
Munther Sulieman LDS RCS (Eng) BDS (Lond) MSc PhD
Live webinar
mer. 4 marzo 2026
19:00 (CET) Rome
Live webinar
ven. 6 marzo 2026
9:00 (CET) Rome
Live webinar
mar. 10 marzo 2026
9:00 (CET) Rome
Assoc. Prof. Aaron Davis, Prof. Sarah Baker
Live webinar
mer. 11 marzo 2026
1:00 (CET) Rome
Dr. Vasiliki Maseli DDS, MS, EdM



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East



















































To post a reply please login or register