La peri-implantite è attualmente definita come l’infezione dei tessuti molli che circondano un impianto osteointegrato associata a una significativa perdita ossea crestale con andamento progressivo[1].
Per quanto riguarda l’approccio terapeutico, che può essere di tipo resettivo o rigenerativo, l’aspetto più controverso è quello relativo alla decontaminazione della superficie implantare: nonostante siano stati descritti diversi protocolli di decontaminazione (chimici, meccanici o manuali) non si è ancora giunti a un consenso su quale sia il più efficace[2].
La cavitazione ultrasonica (fenomeno che porta alla creazione e successiva rapida implosione di microbolle gassose all’interno di un liquido) ha dimostrato di avere il potenziale per poter rimuovere efficacemente il biofilm patogeno a un livello microscopico senza apportare danni alla superficie in titanio3-5.
Scopo del seguente articolo è quello di descrivere un caso di peri-implantite trattato mediante procedura di decontaminazione della superficie implantare effettuata con dispositivo a cavitazione ultrasonica «PIEZOCLEAN by Dr. Giacomo Tarquini» associata a un protocollo di Rigenerazione Ossea Guidata (G.B.R.) per mezzo di una membrana barriera di tipo riassorbibile sostenuta da un innesto osseo.
Caso clinico
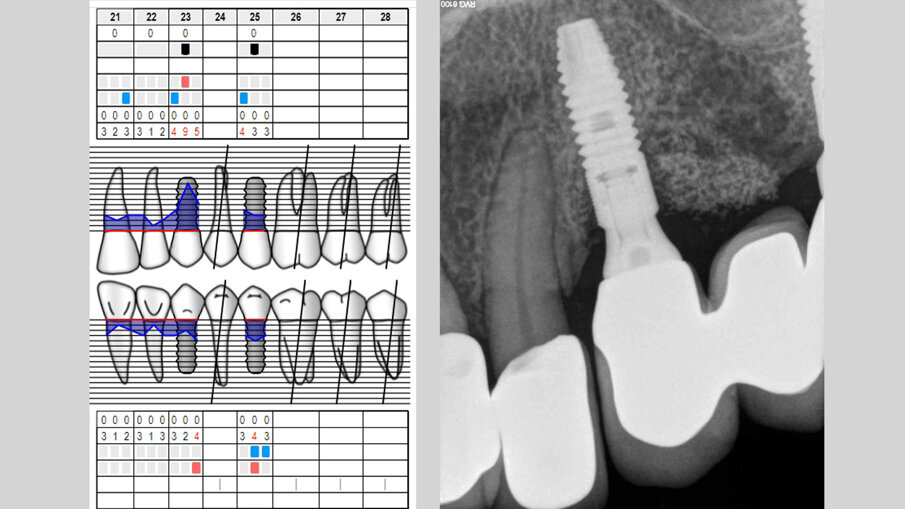
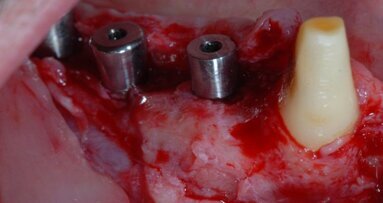
Paziente di aa 55, femmina, viene riferita per una sospetta peri-implantite in corrispondenza dell’impianto osteointegrato in zona 2.3; all’esame rx endorale e al sondaggio peri-implantare si evidenzia un riassorbimento osseo che interessa prevalentemente l’aspetto buccale: viene pertanto confermata la diagnosi di peri-implantite (Figg. 1, 2). Poiché l’esame radiografico endorale, a causa della sua natura bidimensionale, non sempre restituisce la reale morfologia del difetto osseo peri-implantare, è consigliabile incrociare i dati clinici, i valori del sondaggio e le immagini radiografiche raccolte al fine di evitare possibili errori diagnostici. Al momento della rivalutazione, sia lo stato dei tessuti molli peri-implantari che il livello di controllo di placca sono giudicati soddisfacenti e si programma un intervento di decontaminazione implantare associato a terapia rigenerativa del difetto intraosseo (G.B.R.) per mezzo di una membrana barriera di tipo riassorbibile sostenuta da un innesto osseo.
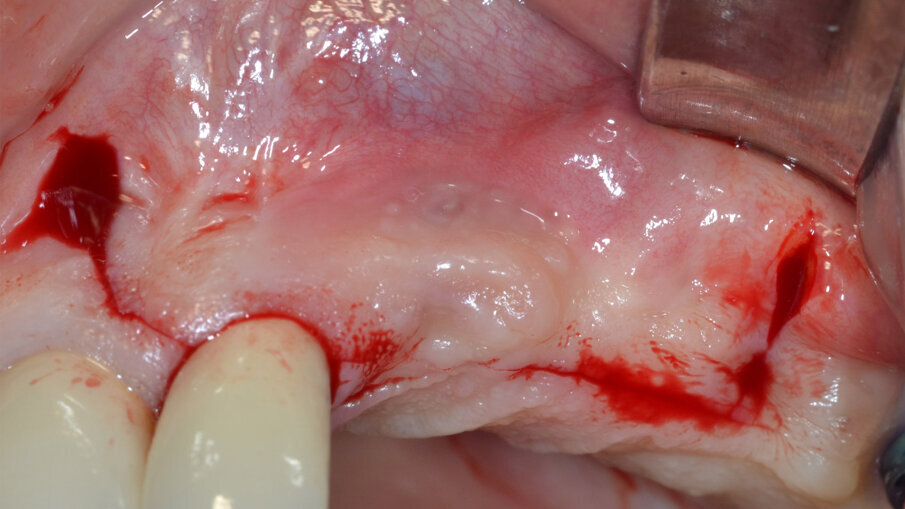
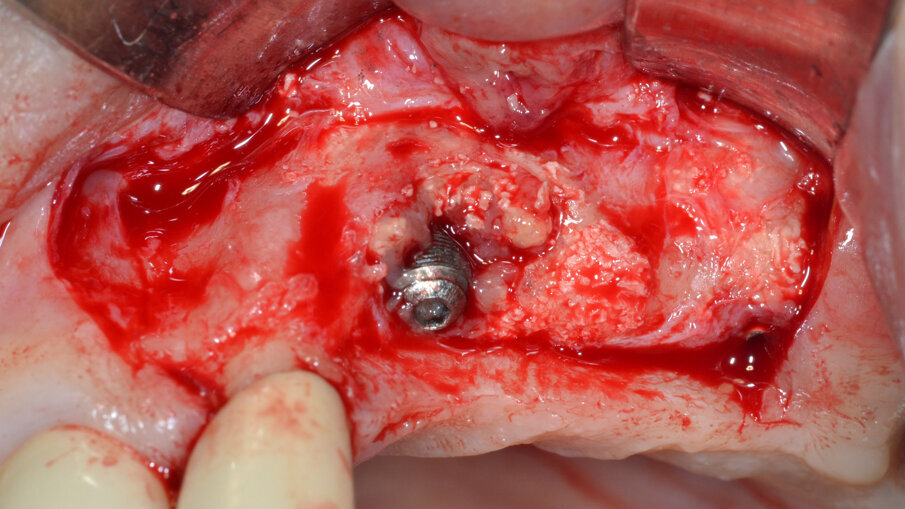
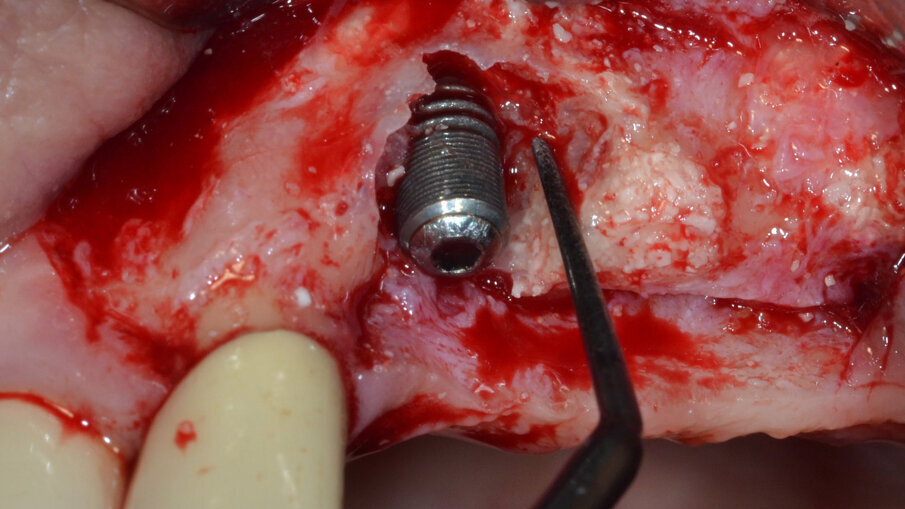
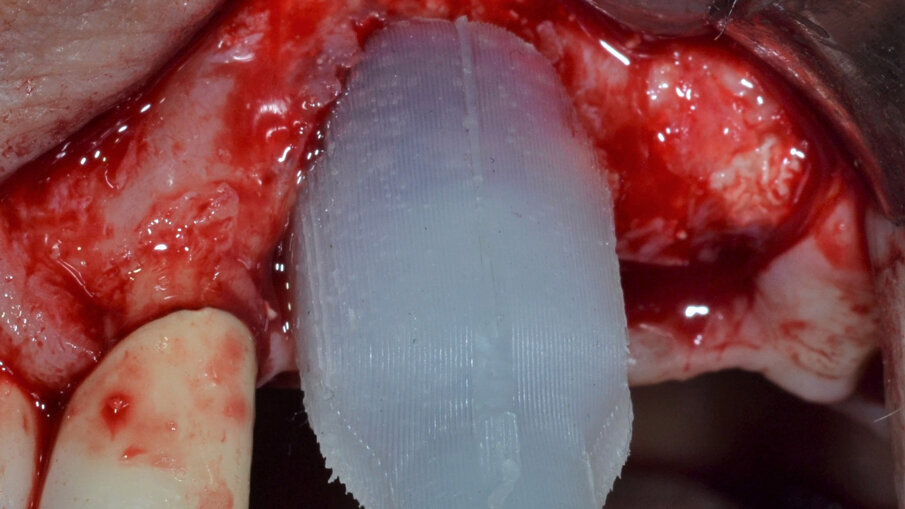
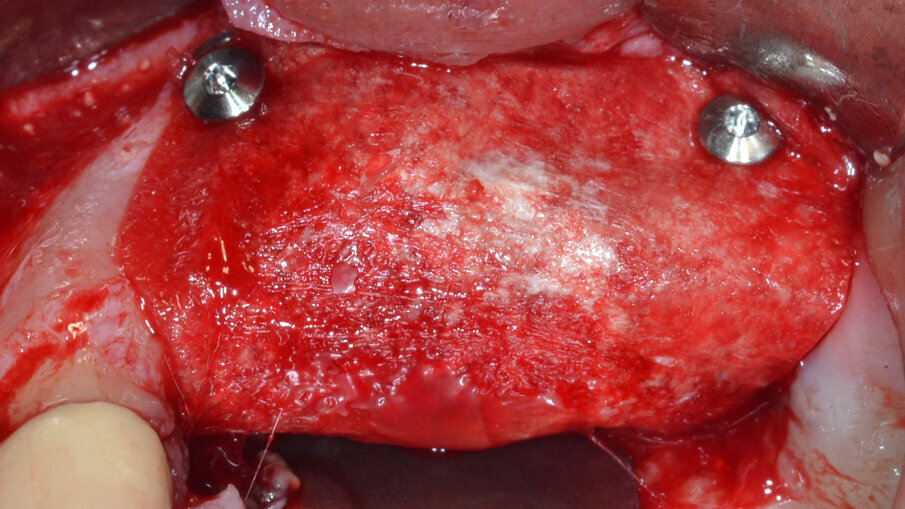
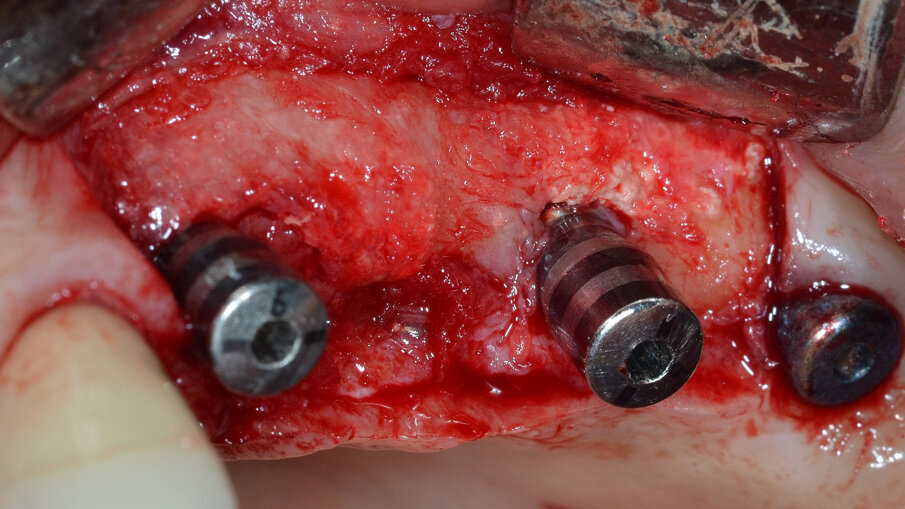
Dopo aver rimosso la protesi fissa e la relativa componentistica, vengono inserite due viti di copertura sterili per consentire una chiusura spontanea dei tessuti molli al fine di poter garantire una chiusura per prima intenzione e una guarigione della ferita chirurgica di tipo sommerso. La procedura chirurgica viene pianificata a distanza di 14 gg. Il primo tempo operatorio consiste nel disegno e nell’elevazione di un lembo di accesso a spessore totale delimitato da un’incisione crestale (effettuata all’ interno della banda di gengiva aderente) e da due incisioni di rilascio verticali leggermente divergenti tra loro (Fig. 3). Al sollevamento del lembo è possibile rilevare un notevole difetto intraosseo peri-implantare; sono inoltre presenti residui di biomateriale non integrato reliquati da un pregresso intervento di rigenerazione ossea (Fig. 4). Il tempo operatorio successivo consiste nel debridement del tessuto di granulazione e dei residui di biomateriale mediante un inserto a ultrasuoni (ES030ACT, Esacrom) (Fig. 5).
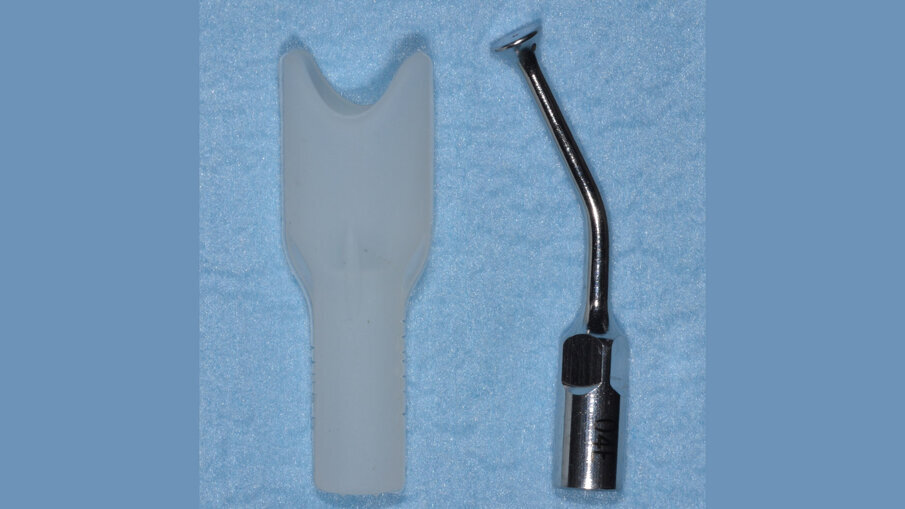
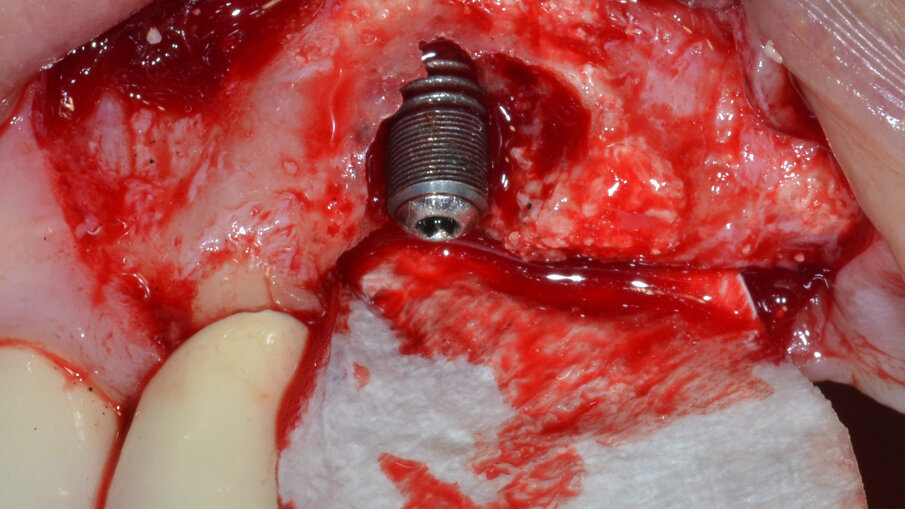
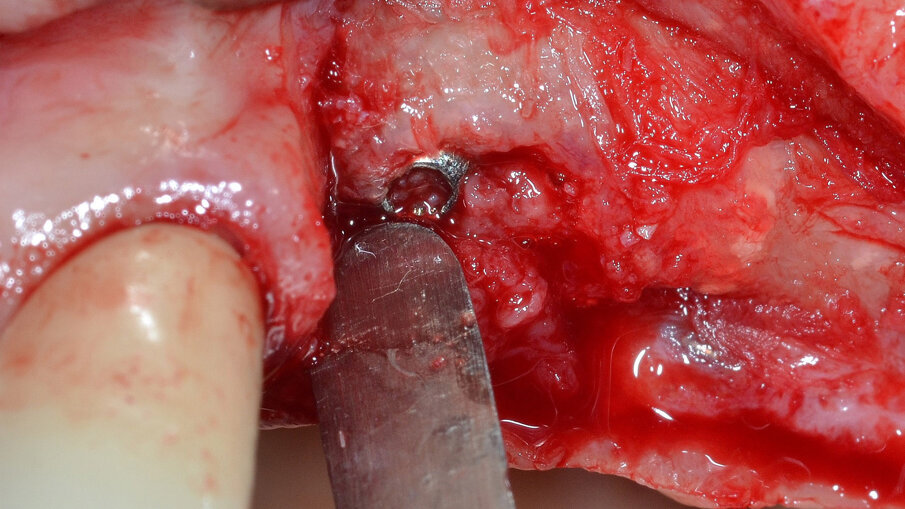
Al termine di questa procedura si rimuove la vite di copertura allo scopo di decontaminare anche la superficie interna dell’impianto mediante il dispositivo a cavitazione ultrasonica (PIEZOCLEAN by Dr. Giacomo Tarquini, Esacrom). Il dispositivo a cavitazione ultrasonica “PIEZOCLEAN by Dr. Giacomo Tarquini” è composto da un inserto metallico (da collegarsi a un manipolo a ultrasuoni) dotato di appositi micro-fori per favorire la diffusione del liquido irrigante (ES004E, Esacrom) e da una camera di cavitazione (PIEZOCLEAN by Dr. Giacomo Tarquini, Esacrom) realizzata in silicone di grado medicale appositamente disegnata per consentire un adattamento ottimale alla morfologia dell’osso crestale (Fig. 6).
Fig. 1 - Sondaggio peri-implantare.
Fig. 2 - Esame RX endorale e sondaggio parodontale preperatorio.
Fig. 3 - Elevazione di un lembo di accesso a spessore totale.
Fig. 4 - Presenza di un vasto difetto intraosseo peri-implantare con residui di biomateriale non integrato.
Fig. 5 - Debridement del tessuto di granulazione e dei residui di biomateriale mediante inserto a ultrasuoni.
Fig. 6 - Dispositivo per cavitazione ultrasonica “PIEZOCLEAN by Dr. Giacomo Tarquini” applicazione del dispositivo “PIEZOCLEAN by Dr. Giacomo Tarquini” e decontaminazione completa dell’impianto.
Il dispositivo viene assemblato inserendo la camera di cavitazione sull’inserto metallico a ultrasuoni; la camera di cavitazione viene adattata intorno alla porzione esposta dell’impianto da trattare (non è necessario un sigillo assoluto) in modo da creare uno spazio chiuso all’interno del quale il liquido irrigante possa andare in cavitazione (Fig. 7). Il dispositivo viene azionato per un tempo totale di 3’ impostando i seguenti parametri: U 40 - V 80 - P 50; si consiglia di osservare una breve pausa ogni 60” per evitare un eccessivo surriscaldamento del liquido irrigante. In questo modo è possibile eseguire una completa decontaminazione all’interno e all’esterno dell’impianto senza alterarne la macro e micro-geometria di superficie; è raccomandabile evitare il contatto tra l’inserto metallico e la testa dell’impianto. Terminata la fase di decontaminazione implantare viene riposizionata in situ una vite di copertura sterile.
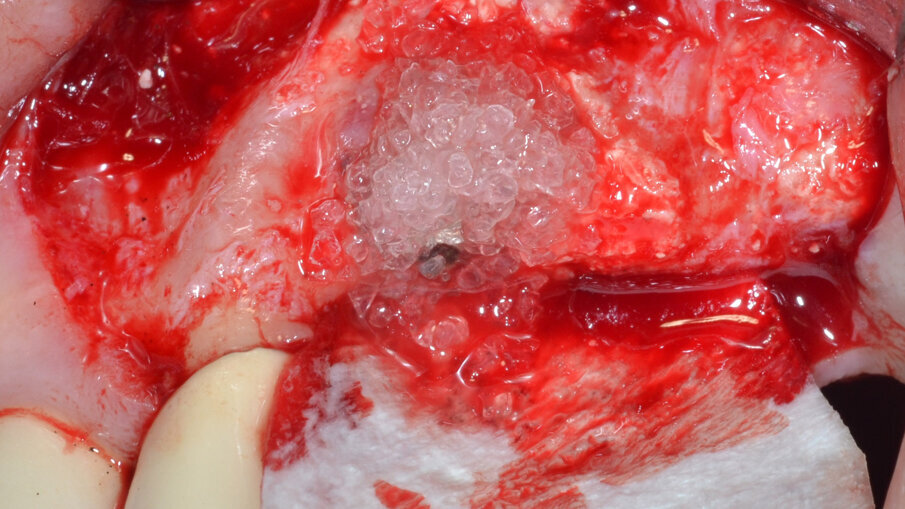
Poiché il difetto osseo peri-implantare ha una morfologia di tipo contenitivo, viene selezionata una membrana barriera di tipo riassorbibile (Activioss membrana, Resista) per garantire la creazione di uno spazio chiuso all’ingresso e alla proliferazione degli stipiti cellulari indesiderati (cellule epiteliali e fibroblasti) in ossequio ai principi della Rigenerazione Ossea Guidata (G.B.R.) (Fig. 8). Si procede quindi al posizionamento della membrana sul versante palatale e all’innesto di un biovetro 45S5 in granuli (Activioss granuli, Resista) all’interno del difetto allo scopo di stabilizzare il coagulo ematico e condurre la neoformazione del tessuto osseo (Fig. 9). La membrana viene successivamente riflessa sul versante buccale a protezione del materiale da innesto e stabilizzata mediante pins in titanio (Ustomed Instrumente, Tuttlingen) (Fig. 10).
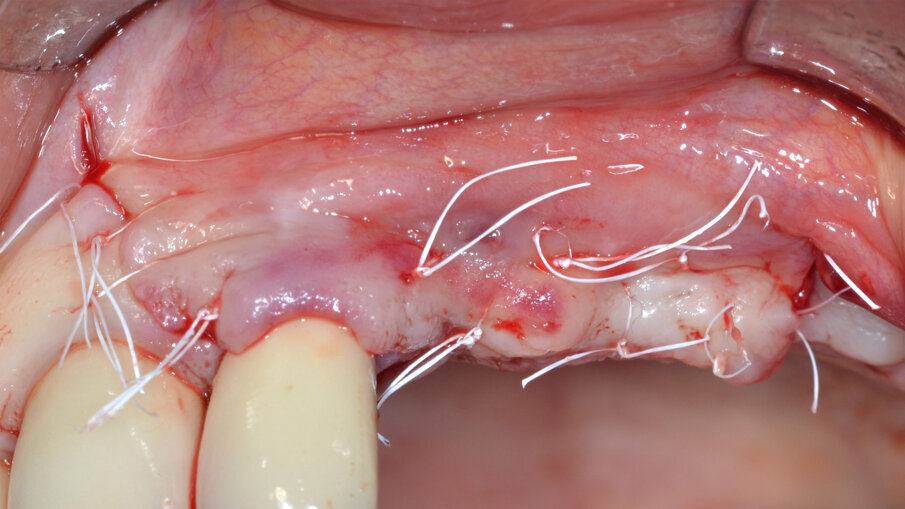
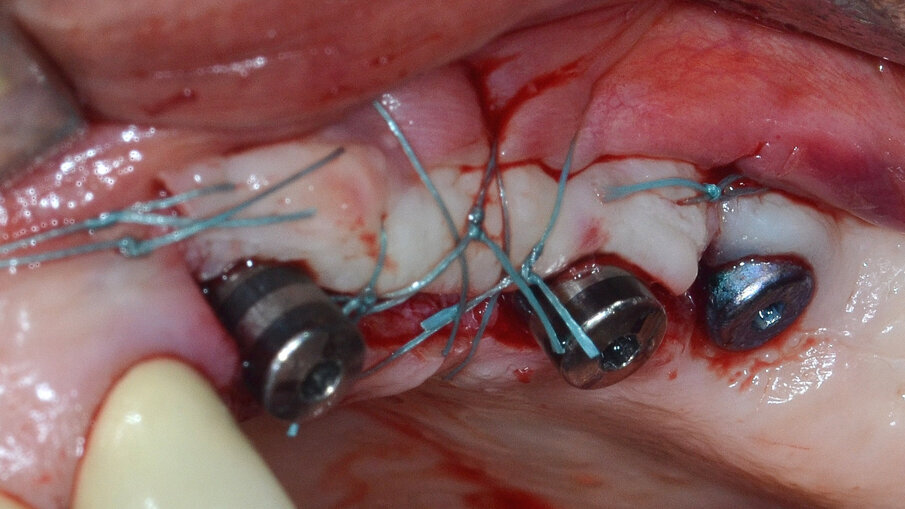
L’ultimo tempo operatorio prevede una doppia linea di sutura consistente in punti a materassaio orizzontale interno intercalati a punti staccati effettuata con un filo in PTFE 5/0 (Profimed, Resista) (Fig. 11). Durante il follow-up a distanza di 30 giorni è possibile evidenziare la perfetta guarigione dei tessuti molli con assenza di esposizione della membrana; va sottolineato come questa evenienza rappresenti la più frequente e temibile complicanza nelle procedure di rigenerazione guidata. Dopo 6 mesi di guarigione indisturbata, al momento del rientro chirurgico l’impianto appare circondato da una soddisfacente quantità di tessuto neoformato e il difetto completamente riempito (Fig. 12).
Fig. 7 - Posizionamento di una membrana barriera di tipo riassorbibile.
Fig. 8 - Innesto di un biovetro 45S5 in granuli all’interno del difetto.
Fig. 9 - Membrana barriera stabilizzata mediante pins in titanio.
Fig. 10 - Sutura con punti a materassaio orizzontale interni intercalati a punti staccati.
Fig. 11 - Si evidenzia una soddisfacente quantità di tessuto neoformato e il completo riempimento del difetto osseo.
Fig. 12 - Esame RX endorale e sondaggio parodontale postoperatorio.
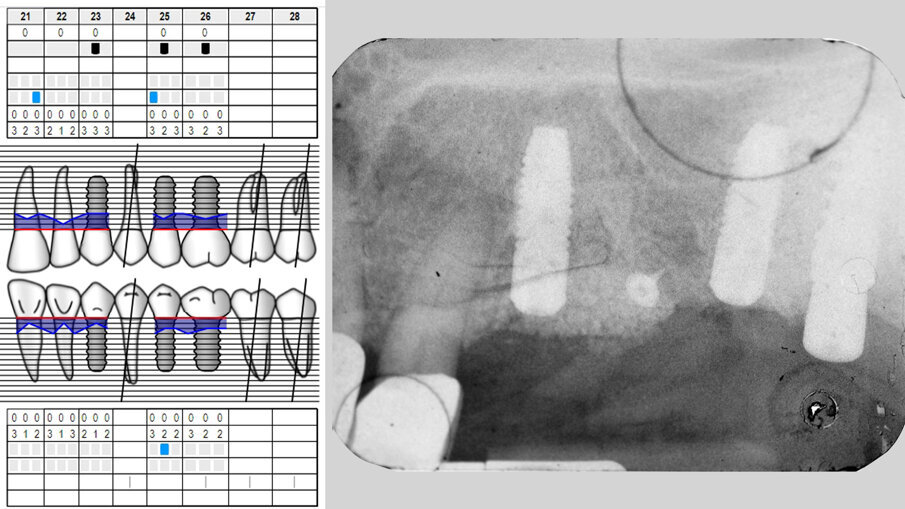
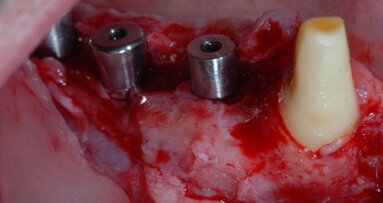
L’esame radiografico endorale e l’ispezione mediante sonda parodontale confermano un eccellente stato di maturazione del tessuto osseo (Fig. 13). Tre viti di guarigione (h 4.5 mm) vengono successivamente avvitate sulle teste degli impianti in posizione 2.3, 2.5 e 2.6 (Fig. 14). Allo scopo di incrementare l’ampiezza della banda di gengiva aderente, il lembo viene riposizionato apicalmente e suturato con punti a materassaio orizzontale incrociati e punti staccati in poliestere 4/0 (Astralen, Resista) (Fig. 15). Dopo una corretta guarigione dei tessuti molli la paziente viene rinviata al professionista di riferimento.
Fig. 13 - Viti di guarigione posizionate sulle teste degli impianti.
Fig. 14 - Lembo riposizionato apicalmente e suturato con punti a materassaio orizzontale incrociati e punti staccati.
Fig. 15 - Lembo riposizionato apicalmente e suturato con punti a materassaio orizzontale incrociato e punti staccati.
Discussione
Le attuali superfici implantari favoriscono l’adsorbimento delle proteine plasmatiche e conferiscono pertanto ottime proprietà di osteointegrazione ma, al tempo stesso, in caso di esposizione nell’ambiente orale facilitano lo sviluppo del biofilm patogeno e ne rendono difficoltosa l’eventuale rimozione poiché le caratteristiche della macro e micro-geometria implantare impediscono l’accesso a una strumentazione di tipo convenzionale6. Numerosi studi in vitro hanno dimostrato gli effetti della cavitazione sul biofilm batterico grazie a diversi meccanismi di azione: “shape oscillation” delle microbolle, “microjets” in grado di generare forze di taglio sulla struttura del biofilm, onde d’urto che si propagano all’interno del liquido, streaming acustico e “microstreaming”7-11.
A differenza di quanto accade con altri mezzi (chimici, meccanici o manuali) mediante la cavitazione ultrasonica del liquido irrigante è possibile raggiungere qualsiasi zona della superficie implantare (ivi comprese le nano e microporosità delle attuali superfici in titanio) nonché l’alloggiamento interno della vite di connessione: in questo modo la decontaminazione dell’impianto avviene in maniera completa (sia sulla superficie esterna che al suo interno) senza alterarne la composizione chimico-fisica originaria. È stato infatti dimostrato come la possibilità di ottenere una nuova osteointegrazione sia estremamente limitata su superfici tornite e/o che siano state alterate fisicamente o chimicamente mentre avviene in maniera molto più consistente intorno a superfici in titanio microruvide purché opportunamente decontaminate12-15.
La possibilità di ottenere una decontaminazione completa e predicibile è di estrema importanza nella terapia delle peri-implantiti16, 17 poiché il fine ultimo della procedura rigenerativa peri-implantare è proprio quello di ottenere un nuovo processo di osteointegrazione (“re-osseointegration”) in tutto e per tutto identico a quello avvenuto al momento dell’inserimento implantare. Dal punto di vista operativo, il problema principale consiste nella possibilità di riuscire a contenere in situ il liquido posto in cavitazione senza che questo sia disperso nell’ambiente circostante; il funzionamento di un tradizionale inserto a ultrasuoni rende infatti di difficile attuazione i sopracitati meccanismi di decontaminazione proprio a causa del continuo scorrere del liquido irrigante sulla superficie dell’inserto, mentre sarebbe auspicabile la creazione di uno spazio chiuso all’interno del quale sia possibile concentrare gli effetti della cavitazione18.
L’impiego del nuovo dispositivo a cavitazione ultrasonica “PIEZOCLEAN by Dr. Giacomo Tarquini” si rivela particolarmente vantaggioso in tal senso, poiché grazie alla camera di cavitazione il liquido di irrigazione rimane concentrato intorno alla parte esposta dell’impianto, consentendo la completa decontaminazione anche di aree (a es. spire implantari, micro e nano rugosità di superficie e alloggiamento interno della vite di connessione) che risulterebbero pressoché irraggiungibili da una strumentazione di tipo tradizionale quali curettes, strumenti rotanti di vario genere o airflow con polvere di glicina.
Conclusioni
La tecnica di Rigenerazione Ossea Guidata (G.B.R.) nella terapia delle peri-implantiti presenta a tutt’oggi alcune criticità che ne inficiano la predicibilità dei risultati; il principale interrogativo riguarda la difficoltà di effettuare la decontaminazione della superficie implantare in maniera predicibile, condizione assolutamente indispensabile per determinare il buon esito della procedura rigenerativa.
In letteratura scientifica sono state proposte e descritte nel corso degli anni numerose metodiche di decontaminazione ma, al momento, non abbiamo a disposizione alcun dato che possa dimostrare incontrovertibilmente la superiorità clinica dell’una rispetto alle altre. Tra i vari metodi a disposizione, la cavitazione ultrasonica ha dimostrato di avere il potenziale per poter rimuovere efficacemente il biofilm patogeno a un livello microscopico senza apportare danni alla superficie in titanio al fine di ottimizzare la predicibilità della terapia rigenerativa.
Nel presente lavoro viene descritto un caso clinico trattato mediante protocollo di decontaminazione della superficie in titanio con dispositivo a cavitazione ultrasonica “PIEZOCLEAN by Dr. Giacomo Tarquini” associato a una procedura di Rigenerazione Ossea Guidata (G.B.R.). Questo tipo di approccio ha finora rivelato risultati clinici estremamente incoraggianti ma sono necessari ulteriori studi di tipo randomizzato e controllato per convalidare questi dati preliminari.
Bibliografia
- Albrektsson T. Statements from the Estepona Consensus Meeting on Peri-implantitis, February 2–4, 2012. Clinical Implant Dentistry and Related Research, Volume 14, Number 6, 2012.
- G. E. Romanos & D. Weitz. Therapy of peri-implant diseases. Where is the evidence? The Journal of Evidence-Based Dental Practice, vol. 12, supplement 3, pp. 204–208, 2012.
- Tarquini G. Ultrasuoni in chirurgia parodontale: effetti clinici. Cap. 1. In: Tarquini G. Tecniche di chirurgia parodontale: dalla diagnosi alla terapia, Edizioni EDRA (Settembre 2017): 25-26.
- Tarquini G. Il ruolo degli ultrasuoni in terapia chirurgica delle periimplantiti: presentazione di un caso clinico. Implant Tribune, Novembre 2017 - anno VI n. 4, pagg 1-7.
- Gartenmann Stefanie J., Thurnheer Thomas, Attin Thomas, Schmidlin Patrick R (2017). Influence of ultrasonic tip distance and orientation on biofilm removal. Clinical Oral Investigations, 21(4):1029-1036.
- Tran C., Walsh LJ. Novel Models to Manage Biofilms on Microtextured Dental Implant Surfaces. Cap. 20. In: Microbial Biofilms - Importance and Applications. InTech Open.
- Tran C. Novel methods for debridement of dental implant surfaces contaminated by biofilm. Thesis submitted for the degree of Doctor of Philosophy at The University of Queensland in 2017. School of Dentistry.
- Vyas N. Improved biofilm removal using cavitation from a dental ultrasonic scaler vibrating in carbonated water. Ultrasonics Sonochemistry,Volume 70,2021,105338.
- Zhang, Siyuan. Biofilm removal with acoustic cavitation and lavage. (2013). Theses and Dissertations. 243.
- Carmen JC. Treatment of Biofilm Infections on Implants with Low-frequency Ultrasound and Antibiotics. Am J Infect Control. 2005 March ; 33(2): 78–82.
- Vyas, N. et al. A quantitative method to measure biofilm removal efficiency from complex biomaterial surfaces using SEM and image analysis. Sci. Rep. 6, 32694; doi: 10.1038/srep32694 (2016).
- Persson LG, Berglundh T, Sennerby L, Lindhe J. Reosseointegration after treatment of peri-implantitis at different implant surfaces. An experimental study in the dog. Clin. Oral Impl. Res. 12, 2001; 595–603.
- Persson LG et al. Carbon Dioxide Laser and Hydrogen Peroxide Conditioning in the Treatment of Periimplantitis: An Experimental Study in the Dog.
- Sennerby L. Implant Stability during Initiation and Resolution of Experimental Periimplantitis: An Experimental Study in the Dog. Clinical Implant Dentistry and Related Research, Volume 7, Number 3, 2005.
- Mouhyi J. The Peri-Implantitis: Implant Surfaces, Microstructure, and Physicochemical Aspects. Clinical Implant Dentistry and Related Research, Volume 14, Number 2, 2012.
- Blus C., Szmukler-Moncler S., Orru G., Denotti G., Piras A., Piras V. Bactericide effect of vibrating ultra-sonic (piezosurgery) tips. An in vitro study. Clin Oral Implants Res 2009; 20:905.
- Arrojo S., Benito Y., Tarifa AM. A parametrical study of disinfection with hydrodynamic cavitation. Ultrason Sonochem 2008;15:903–908.
- Vyas N. How does ultrasonic cavitation remove dental bacterial biofilm? Ultrasonics Sonochemistry,Volume 67,2020,105112.
L'articolo è stato pubblicato su Implant Tribune Italian Edition 4/21.
Tag:
Studio pilota durante il master di igiene orale presso l’Istituto Stomatologico Toscano.
Gli impianti osteointegrati si associano a percentuali elevate di successo, tuttavia la loro inserzione può risultare controindicata in presenza di ...
Gli impianti osteointegrati si associano a percentuali elevate di successo, tuttavia la loro inserzione può risultare controindicata in presenza di ...
La molteplicità e la sofisticatezza nell’ambito degli elementi protesici in implantologia permettono al professionista di fare la scelta ...
La molteplicità e la sofisticatezza nell’ambito degli elementi protesici in implantologia permettono al professionista di fare la scelta ...
La molteplicità e la sofisticatezza nell’ambito degli elementi protesici in implantologia permettono al professionista di fare la scelta ...
Si è tenuto a Firenze, il 7 ottobre scorso, presso l’Aula Magna “Marco Pozzi” del Centro Formazione ISO, l’undicesimo ...
Prendendo spunto da un corso tenuto a Roma nel giugno 2011 da Serge Dibart, Direttore del Dipartimento di Parodontologia e Biologia Orale della Boston ...
Laurea specialistica in “Scienze delle professioni Sanitarie Tecnico Assistenziali” a Pisa, Master in “Economia Pubblica e Gestione dei Servizi ...
Gli allineatori rappresentano oggi una valida opzione di trattamento ortodontico per pazienti esigenti, attenti all’estetica, che desiderano migliorare il...
Live webinar
mar. 12 maggio 2026
19:00 (CET) Rome
Live webinar
gio. 14 maggio 2026
18:00 (CET) Rome
Live webinar
gio. 14 maggio 2026
20:00 (CET) Rome
Prof. Hani Ounsi DDS PhD FICD
Live webinar
mar. 19 maggio 2026
17:00 (CET) Rome
Live webinar
mar. 19 maggio 2026
19:00 (CET) Rome
Prof. Dr. med. dent. Ivo Krejci
Live webinar
mer. 20 maggio 2026
13:00 (CET) Rome
Dr. Graham Carmichael BDSc (Hons), DClinDent (Pros), FRACDS, Dr. Robert Gottlander DDS
Live webinar
mer. 20 maggio 2026
15:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East



















































To post a reply please login or register