L’ipersensibilità dentinale è una manifestazione dolorosa dovuta a una risposta esagerata, da parte dell’organo pulpo-dentinale, a uno stimolo non carioso.
Holland et al.(1) hanno proposto una definizione della manifestazione patologica in questione che è stata condivisa e accettata dall’International Workshop on dentin hypersensivity e che di seguito viene riportata: l’ipersensibilità dentinale è una manifestazione caratterizzata da un breve e acuto dolore proveniente dalla dentina coronale/radicolare esposta in seguito all’applicazione, su quest’ultima, di stimoli evocativi termici, evaporativi, tattili, osmotici o chimici. Prima di considerare, brevemente, l’eziopatogenesi della manifestazione è necessario soffermarsi sul fatto che, affinché si manifesti ipersensibilità dentinale, è necessario che esista, in una certa misura, l’esposizione di tessuto dentinale.
Una prima classificazione sulle cause che possono portare al manifestarsi della patologia può essere così stilata:
1. Esposizioni di dentina coronale: fratture dentali che coinvolgono lo spessore dentinale medio/profondo.
2. Esposizione di dentina cervicale: è la sede topografica dove con maggior frequenza può avere origine tale manifestazione e i motivi si possono ricercare nei fattori anatomici che vedono una discontinuità di tessuti a livello della giunzione smalto-cemento “Cej” con conseguente esposizione dentinale, nelle condizioni patologiche che vedono la recessione in senso apicale dei tessuti molli parodontali e quindi l’esposizione dei primi millimetri di cemento radicolare.
Il cemento radicolare essendo un tessuto scarsamente mineralizzato, se confrontato con la dentina e lo smalto, tende facilmente a disgregarsi quando esposto all’ambiente orale e quindi esporre la dentina radicolare sottostante. Tra le condizioni parodontali prima accennate, occorre considerare le recessioni gengivali non associate a parodontite (biotipo sottile con presenza di deiscenze e fenestrature ossee a livello della corticale del processo alveolare) e quelle invece più strettamente correlate alla malattia parodontale con conseguente perdita di attacco.
Ancora, le perdite di sostanza dura del dente a livello cervicale (non carious cervical lesions “nccl”) alcune volte si possono complicare con l’insorgenza di manifestazioni d’ipersensibilità dentinale.
3. Esposizioni di dentina radicolare: l’esposizione della dentina radicolare propriamente detta, intendendo quella distante alcuni millimetri dalla giunzione smalto-cemento, si possono verificare in seguito a cospicue perdite di attacco legate a malattia parodontale non intercettata e trattata adeguatamente, così proprio come conseguenza della terapia eziologia della malattia stessa. Gli interventi causali di scaling e root-planing non solo rimuovono meccanicamente il cemento radicolare esponendo la superficie dentinale, ma la loro efficacia si manifesta anche con la riduzione dello stato infiammatorio ed edematoso dei tessuti parodontale e quindi lo spostamento apicale degli stessi.
Proseguendo, un approccio chirurgico al problema parodontale è spesso causa di esposizioni di dentina radicolare, così come lo è, per definizione, l’intervento osteo-resettivo per l’eliminazione dei difetti ossei o per l’allungamento di corona clinica del dente.
embedImagecenter("Imagecenter_1_444",444, "large");
Meccanismo eziopatogenetico dell’ipersensibilità dentinale
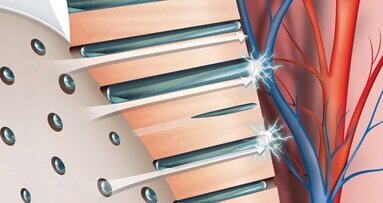
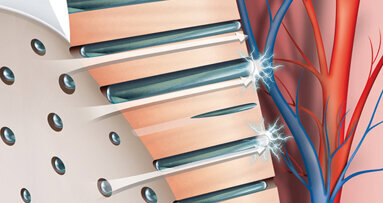
Numerose sono state le ipotesi avanzate per cercare di spiegare perché la dentina esposta che viene a contatto con un particolare stimolo evochi sintomatologia dolorosa. Sicuramente il motivo è da ricercare nella particolare conformazione istologica della dentina che, a differenza degli altri tessuti duri del dente, è un tessuto permeabile ai fluidi per la presenza del sistema dei tubuli dentinali.
I tubuli dentinali mettono in comunicazione l’ambiente orale con l’organo pulpo-dentinale e quindi anche con le terminazioni nervose a esso collegate. Bisogna considerare che i tubuli dentinali non sono vuoti ma appaiono occupati sia dai prolungamenti citoplasmatici del corpo degli odontoblasti, sia dalle terminazioni nervose provenienti dai plessi nervosi pulpari e da un fluido, che ha la stessa composizione chimica dei liquidi extracellulari, chiamato fluido pulpare.
Proprio sul concetto della permeabilità dentinale si riesce a spiegare l’eziopatogenesi dell’ipersensibilità dentinale attraverso la teoria idrodinamica di Brännstrom(2).
L’applicazione alla dentina esposta all’ambiente orale di uno stimolo evocativo (per esempio freddo) può provocare un rapido spostamento di fluido pulpare all’interno del sistema dei tubuli dentinali. Il verso di tale flusso può essere in senso centrifugo (ovvero dalla polpa verso l’esterno) oppure, anche se meno frequentemente, in senso centripeto (ovvero dall’ambiente orale verso la polpa). Lo spostamento del fluido pulpare induce delle modificazioni di forma di particolari recettori (meccanocettori) che accompagnano, per un breve tratto, il prolungamento dell’odontoblasta all’interno del tubulo dentinale. Tali recettori sarebbero in grado di trasdurre il segnale “deformazione” in impulso nervoso dolorifico che viene condotto al plesso nervoso pulpare (plesso di Raschow) attraverso delle fibre mieliniche ad alta velocità di conduzione chiamate A-delta “Aδ”.
La stimolazione delle fibre “Aδ” sembra essere correlata alla sintomatologia dolorosa acuta di origine odontogena tra cui anche quella dell’ipersensibilità dentinale.
Stimoli evocativi l’ipersensibilità dentinale
Con il termine stimolo evocativo si intende qualsiasi evento in grado di scatenare la sintomatologia dolorosa legata all’ipersensibilità dentinale. Secondo i principi della teoria di Brännstrom, diventa evocativo sulla dentina un qualsiasi stimolo idoneo a provocare un flusso di fluido pulpare attraverso il sistema dei tubuli dentinali. Riconosciamo quindi:
1. Stimoli termici: stimoli di natura fisica che comprendono freddo e caldo.
Freddo: l’applicazione di uno stimolo refrigerante sulla dentina esposta è considerato quello in grado di indurre più rapidamente e intensamente la manifestazione dolorosa legata all’ipersensibilità dentinale. Il motivo è da ricercare in un rapido spostamento di fluido pulpare verso la sorgente che genera il freddo al fine di compensare la riduzione di volume che quest’ultimo subisce quando viene raffreddato. Lo spostamento di fluido pulpare e il conseguente stiramento del prolungamento dell’odontoblasta e dei recettori a lui collegati avviene quindi in senso in senso centrifugo e termina quando i due compartimenti, ovvero quello pulpare e quello orale, hanno ristabilito l’equilibrio termico e dei loro volumi di fluido pulpare. All’anamnesi specifica odontoiatrica il paziente riferisce il dolore quando i suoi denti vengono a contatto con delle bevande/cibi freddi, quando pratica le manovre di igiene orale domiciliare usando l’acqua fredda oppure alla semplice inspirazione dell’aria con la bocca durante i mesi invernali.
Caldo: se sulla dentina esposta viene applicato uno stimolo che possiede una temperatura superiore a quella corporea si assiste a uno spostamento di fluido pulpare dall’ambiente orale verso l’organo pulpo-dentinale. In generale però lo stimolo termico caldo è in grado di generare una sintomatologia dolorosa meno intensa rispetto allo stimolo freddo.
Matthews et al.(3) riferiscono che il flusso di fluido pulpare che si instaura, in senso centripeto, verso la polpa in seguito all’applicazione di uno stimolo caldo avviene molto lentamente ed è quindi incapace di determinare una brusca e considerevole deformazione dei meccanocettori collegati al prolungamento odontoblastico.
2. Stimoli osmotici: l’applicazione di uno stimolo iperosmotico, rispetto all’osmolarità del fluido pulpare, sulla dentina esposta induce la sintomatologia dolorosa dell’ipersensibilità dentinale. In questo caso si assiste a un flusso di fluido pulpare che proviene dalla polpa (centrifugo) con l’obiettivo di diluire l’agente iperosmotico presente sulla superficie del dente. L’agente iperosmotico che per definizione è in grado di indurre il dolore dell’ipersensibilità dentinale è rappresentato dallo zucchero e dalle soluzioni zuccherate. Il dolore riferito dal paziente non è così intenso come quello avvertito in seguito all’applicazione del freddo ma è peculiare osservare che tale fastidio permane per un periodo di tempo più lungo, ovvero fino a quando la sostanza zuccherina non è stata diluita dal fluido pulpare e quindi si è ristabilito l’equilibrio osmotico tra il compartimento pulpare e quello orale. Proprio per tale caratteristica può capitare che il fastidio avvertito dal paziente venga riferito come “simile a quello della carie”, condizione che viene poi esclusa dall’odontoiatra durante la visita e l’indagine radiografica endorale contestuale. L’esclusione di patologia cariosa indirizza lo specialista verso la diagnosi di ipersensibilità dentinale, soprattutto se l’anamnesi associa alla sintomatologia dolorosa altri stimoli evocativi tipici dell’ipersensiblità come per esempio quelli termici.
3. Stimoli evaporativi: l’applicazione di un getto d’aria sulla dentina esposta evoca il dolore dell’ipersensibilità e rappresenta, attraverso il soffio della siringa aria-acqua del riunito, il metodo più utilizzato clinicamente per fare diagnosi di dentina ipersensibile. Il meccanismo è simile ai precedenti, nel senso che il getto d’aria induce evaporazione di fluido pulpare dalla superficie dentinale esposta con conseguente richiamo di altro fluido dalla polpa per ristabilire l’equilibrio di volume. La sintomatologia dolorosa avvertita dal paziente è proporzionale all’intensità del getto d’aria applicato sulla dentina esposta e inversamente relazionata alla distanza esistente tra questa ultima e la sorgente del getto d’aria.
Fattori favorenti la comparsa della sintomatologia dolorosa
Si è detto che affinché si possa verificare la manifestazione dolorosa dell’ipersensibilità dentinale è necessario avere della dentina esposta agli stimoli evocativi dell’ambiente orale. Difatti non è infrequente osservare della dentina esposta non ipersensibile oppure della dentina esposta che presenta manifestazioni di ipersensibilità in modo discontinuo nel tempo. Il motivo è da ricercare nel fatto che affinché ci sia ipersensibilità la dentina non solo deve essere esposta all’ambiente orale ma il sistema dei tubuli dentinali deve risultare pervio. La sintomatologia dolorosa compare solo se viene a instaurarsi, come si è visto, un flusso di fluido pulpare attraverso la dentina ed è quindi necessario che le due estremità del tubulo dentinale siano pervie sia verso i tessuti pulpari sia verso l’ambiente orale rispettivamente. Questo concetto è estremamente importante perché non solo permette di comprendere a fondo il meccanismo eziopatogenetico dell’ipersensibilità dentinale ma viene sfruttato, come vedremo, per il trattamento terapeutico della manifestazione. Dunque il concetto che bisogna considerare è quello della permeabilità dentinale. Una dentina esposta che ha subito processi di “reazione” e mi riferisco alla dentina sclerotica presenterà una obliterazione, a opera di aggregati minerali, del sistema tubulare e quindi bassa permeabilità. Una dentina con simili condizioni istologiche (apprezzabili clinicamente attraverso un colore giallo marrone) difficilmente presenterà fenomeni di ipersensibilità dentinale anche per esposizioni considerevoli. Clinicamente questa condizione si rende manifesta nei processi di usura dello smalto occlusale in seguito a parafunzione masticatoria oppure a sul fondo di cavità delle lesioni non cariose del terzo cervicale (nccl) Dunque, il trattamento dell’odontoiatra in questi casi non sarà tanto quello relativo al trattamento dell’ipersensibilità dentinale ma sarà invece focalizzato al restauro delle lesioni cervicali e alla risoluzione/controllo della parafunzione masticatoria.
Anche una dentina esposta che non evidenzia processi di sclerosi può risultare non ipersensibile. Difatti, occorre considerare che l’estremità del tubulo dentinale che guarda verso la cavità orale tende fisiologicamente a ridurre la sua permeabilità attraverso l’obliterazione del proprio lume a opera di un ammasso eterogeneo di natura organica / inorganica. A tale ammasso viene, impropriamente, dato il nome di smear layer che a differenza di quello propriamente detto e derivante dalla preparazione cavitaria è costituito da detriti inorganici, da microscopici depositi di tartaro e anche da alcuni ingredienti delle paste dentifricie. Uno studio(4) mette alla luce molto bene come superfici dentinali esposte e non sensibili sono ricoperte, in modo considerevole, da uno spesso strato di smear layer occupante un ampia area dentinale. Lo smear layer prima descritto è quindi un unità strutturale capace di ridurre la permeabilità dentinale e quindi un elemento protettivo verso il manifestarsi dell’ipersensibilità dentinale in modo analogo alla dentina sclerotica. La differenza importante risiede però nel fatto che mentre i tubuli obliterati dalla dentina sclerotica sono una condizione stabile non reversibile, l’equilibrio dei “tappi” di smear layer è invece molto delicato nel senso che l’applicazione di un agente facilitante la disgregazione di quest’ultimo può determinare la ricomparsa della sintomatologia dolorosa dell’ipersensibilità. Il riferimento è rivolto principalmente alle sostanze/alimenti con un basso pH e quindi dotati di un potenziale erosivo sulla debole componente minerale dello smear layer che viene, al contatto, facilmente disgregato. Questa considerazione trova spesso riscontro nel paziente che, durante l’anamnesi specifica odontostomatologica, riferisce un andamento altalenante della sintomatologia dolorosa con fasi di quiete e fasi di esacerbazione. L’indagine più dettagliata alcune volte mette in evidenza come durante i periodi di riacutizzazione della manifestazione il paziente ha assunto cibi/alimenti a basso pH (e quindi con potenziale erosivo) come succhi di agrumi, bevande carbonate, ecc.
La conoscenza di questo principio e del delicato equilibrio dello smear layer che si deposita sulle superfici esposte della dentina è estremamente importante nel trattamento dell’ipersensibilità dentinale sia per evitare periodi di esacerbazione della manifestazione sia perché una parte dei presidi terapeutici che abbiamo a disposizione mirano proprio alla formazione di una sottile pellicola minerale che tende a occludere il lume tubulare.
Volendo esprimere il concetto con parole semplici potremmo dire che un bicchiere di bevanda carbonata di troppo (bevande a base di cola, gassosa, chinotto ecc., insomma tutte quelle bevande gassate che contengono nella loro composizione l’acido fosforico, citrico e carbonico) può vanificare gli sforzi fatti dall’odontoiatra nel tentativo di curare il fastidioso fenomeno dell’ipersensibiltà dentinale.
Trattamento dell’ipersensibilità dentinale
L’approccio terapeutico dell’ipersensibilità dentinale è, quasi sempre, legato all’applicazione topica sulle aree ipersensibili di particolari preparati.
La gestione del paziente “ipersensibile” non è per niente facile e spesso richiede più sedute per applicazioni topiche e segni di miglioramento che si instaurano molto lentamente. Non bisogna poi dimenticare che l’organismo interviene spontaneamente nel cercare di ridurre la permeabilità dentinale attraverso la deposizione di dentina reattiva e quindi, se pur lentamente, la manifestazione tende generalmente ad attenuarsi nel tempo e a tale proposito vale la pena domandarsi se il miglioramento del quadro clinico sia dovuto ai nostri interventi oppure alla fisiologica risposta dell’organismo, oppure a entrambi. Situazioni estreme, per sintomatologia dolorosa, attitudine del paziente alla sopportazione del fastidio, richiedono un intervento radicale consistente nel trattamento canalare dell’elemento dentale.
Accanto al nostro trattamento, come già accennato, è necessario che il paziente segua delle norme igieniche domiciliari consistenti nell’evitare il contatto con agenti scatenanti la sintomatologia, nell’evitare il consumo di agenti disgreganti lo smear layer o le pellicole minerali che si formano in seguito ai nostri trattamenti.
Il trattamento topico dell’ipersensibilità dentinale può prevedere la prescrizione di preparati che il paziente applica e utilizza al proprio domicilio oppure l’impiego di preparati/soluzioni che richiedono però un trattamento professionale alla poltrona odontoiatrica.
Possiamo quindi così riassumere il trattamento dell’ipersensibilità dentinale:
Applicazione topica sulle aree ipersensibili di agenti terapeutici desensibilizzanti.
Riguardo l’applicazione topica di agenti desensibilizzanti sulla dentina esposta e ipersensibile possiamo riconoscere:
1. agenti capaci di ridurre l’eccitabilità delle fibre nervose, “Aδ” già considerate in precedenza come responsabili della trasmissione dell’impulso nervoso dolorifico derivante dallo stiramento del prolungamento dell’odontoblasta. Gli agenti capaci di svolgere questa azione sono prevalentemente i sali di potassio “K+” quali nitrato di potassio (KNO3) e cloruro di potassio (KCl).
Il principio fisiologico d’azione consiste nell’evitare la ripolarizzazione del terminale nervoso “Aδ” che, in questo modo, non è più in grado di generare impulsi nervosi dolorifici anche in presenza di importanti stimoli evocativi l’ipersensibilità dentinale. Per far capire meglio il concetto si può dire che la deformazione dei meccanocettori pulpari, come conseguenza dell’applicazione dello stimolo evocativo, non è in grado di provocare la stimolazione delle terminazioni nervose collegate ai recettori e quindi non viene prodotta alcuna sintomatologia dolorosa. Nel 1996 il Council on dental therapeutics of the american dental association accettò l’impiego di paste dentifricie contenenti il 5,0% di nitrato di potassio (KNO3) come mezzo per la terapia sintomatica dell’ipersensibilità dentinale.
Nel 1991 la food and drugs administration riconobbe la sicurezza e l’efficacia dei dentifrici a base di sali di potassio per il trattamento topico dell’ipersensibilità dentinale. Poulsen et al.(5) hanno condotto una revisione sistematica in merito all’efficacia dei dentifrici a base di nitrato di potassio (KNO3) verso dentifrici che contenevano altri principi attivi o verso paste dentifricie placebo prive di agenti ritenuti in grado di ridurre il fastidio legato all’ipersensibilità dentinale. Alcuni degli studi inclusi nella revisione evidenziarono una discreta efficacia del sale di potassio nel sollevare il paziente dal fastidio legato all’applicazione dello stimolo evocativo. Gli autori sottolineano però anche come il numero esiguo di pazienti considerati nella revisione e la variabilità nella metodologia impiegata per la determinazione della sintomatologia dolorosa provocata porta alla considerazione che non esistono forti evidenze scientifiche che supportano l’impiego dei dentifrici a base di (KNO3) per il trattamento sintomatico dell’ipersensibilità dentinale.
Inoltre è possibile che i sali di potassio non siano in grado di raggiungere efficacemente la profondità del tubulo dentinale dove risiedono le fibre nervose collegate al prolungamento dell’odontoblasta.
A questo proposito sembra che l’efficacia dei sali di potassio sia maggiore in presenza di aree dentinali esposte e profonde dove, per definizione, il diametro dei tubuli è maggiore e quindi appaiono maggiormente penetrabili da parte delle sostanze. Non bisogna poi dimenticare che esiste anche un fisiologico out-flow di fluido pulpare verso la cavità orale che si oppone alla diffusione dei sali di potassio verso la profondità del tubulo.
2. Agenti capaci di ridurre/obliterare il lume tubulare, capaci di obliterare o ridurre il lume dei tubuli della dentina esposta, riducendo quindi la permeabilità dentinale e limitare il flusso di fluido pulpare responsabile, come visto, dello scatenamento della sintomatologia dolorosa allo stimolo evocativo. Riconosciamo quindi:
a. Fluoruri, il cui principio attivo è rappresentato dallo ione fluoro (F-) in grado di reagire con il calcio (Ca++) presente nel fluido pulpare e portare alla formazione di cristalli di fluoroapatite e fluoruro di calcio. Questi ultimi, essendo poco solubili nella saliva, tendono a precipitare nel lume tubulare e occludere lo stesso. Tra i preparati a base di fluoro impiegati allo scopo ritroviamo i dentifrici a elevata concentrazione di fluoro (fluoruro di sodio, monofluorofosfato di sodio, fluoruro stannoso, fluoruro amminico); gel a base di fluoruro stannoso, Miller et al.(6) hanno evidenziato come l’impiego di un gel contenente fluoruro stannoso allo 0,4% applicato topicamente sulle aree ipersensibili (tre applicazioni/dì per due settimane) provoca una decisa riduzione della sintomatologia dolorosa riconducile all’occlusione del sistema dei tubuli dentinali ivi presenti. Collutori a base di fluoro (fluoruro di sodio, fluoruro amminico).
b. Ossalati: il meccanismo d’azione di questi agenti si basa su uno scambio ionico che si instaura tra gli elementi metallici contenuti nell’ossalato originale (potassio, alluminio, ferro) e gli ioni calcio (Ca++) presenti nel fluido pulpare. In pratica lo ione calcio (Ca++) prende il posto degli ioni metallici dell’ossalato, portando alla formazione di ossalato di calcio che, essendo poco solubile nella saliva, si deposita sulla superficie dentinale esposta e forma un sottile strato cristallino capace di occludere il lume dei tubuli dentinali esposti.
c. Glutaraldeide: consiste in un trattamento professionale dell’ipersensibilità dentinale, nel senso che richiede una o più seduta nello studio odontoiatrico ove il clinico applica sulle aree dentinali ipersensibili una soluzione a base di glutaraldeide. Il principio sfruttato vede una reazione tra la glutaraldeide e l’albumina sierica contenuta nel fluido pulpare determinando la coagulazione di quest’ultima e la sua precipitazione in forma solida all’interno del tubulo. La precipitazione dell’albumina coagulata determina l’ostruzione del lume tubulare con conseguente riduzione della permeabilità dentinale e quindi della sintomatologia dolorosa.
d. Sistemi adesivi smalto dentinali: le procedure adesive ai tessuti duri del dente possono risultare estremamente efficaci per il trattamento del fastidio/dolore legato all’ipersensibilità dentinale. Il principio non discosta da quello utilizzato per ottenere un intimo contatto tra i tessuti cavitari e la resina composita da ricostruzione, ovvero la formazione dello strato ibrido dentina-resina. La formazione di uno strato ibrido resinoso a livello delle aree dentinali ipersensibili tende a obliterare gli orifizi tubulari aperti attraverso la formazioni di propaggini resinose chiamate resin tags.
I resin tags impediscono il flusso di fluido pulpare attraverso il sistema dei tubuli e quindi lo stiramento dei meccanocettori all’applicazione dello stimolo evocativo. Particolarmente efficaci si sono mostrati quei sistemi adesivi che non prevedono l’impiego dell’acido ortofosforico per il condizionamento acido della dentina in quanto quest’ultimo tende a rimuovere in modo considerevole la componente minerale della dentina, aumentando così la pervietà dei tubuli che potrebbero divenire poi difficili da sigillare e obliterare con l’applicazione del sistema adesivo. La scelta, preferibilmente, dovrebbe ricadere su sistemi adesivi self-etch non particolarmente aggressivi (si parla di mild-self etch essendo dotati di un pH di circa 2) che sono in grado di demineralizzare in modo contenuto la superficie dentinale senza determinare “svasature” eccessive degli orifizi tubulari. Ancora, è preferibile affidarsi a sistemi self-etch non semplificati ovvero che prevedono l’applicazione della soluzione self-etching primer e successivamente della resina fluida o bonding.
Norme e istruzioni domiciliari che il paziente deve seguire per evitare che la manifestazione possa ripresentarsi frequentemente.
Accanto alla terapia prescritta o applicata dall’odontoiatra per il trattamento dell’ipersensibilità dentinale, il paziente deve seguire alcuni consigli per evitare che la manifestazione dolorosa possa ripresentarsi con frequenza.
Bisogna sottolineare che l’ipersensibilità dentinale spesso tende a ripresentarsi nel corso della vita proprio perché il sigillo dei tubuli della dentina esposta può non essere permanente. Probabilmente l’utilizzo dei sistemi adesivi smalto-dentinali è la procedura clinica che permette una maggior predicibilità nel trattamento in quanto lo strato ibrido dentina-resina che si forma è sicuramente più stabile rispetto ai precipitati di fluoro e ossalato. Non bisogna poi dimenticare che l’organo pulpo-dentinale tende a mettere in opera processi reattivi che tendono a obliterare spontaneamente i tubuli tramite la formazione di dentina sclerotica.
Lo strato o i precipitati minerali che si formano in seguito all’impiego dei preparati a base di fluoro o ossalato possono essere facilmente rimossi in seguito all’applicazione di un agente erosivo. Per tale motivo il paziente “ipersensibile” e trattato con questi preparati deve essere informato nell’evitare l’assunzione di bevande o alimenti a basso pH e quindi con potenziale erosivo quali agrumi, succhi di agrumi e bevande carbonate prima descritte. La disgregazione del “delicato” agglomerato minerale di fluoruro di calcio o ossalato di calcio determina la ricomparsa della sintomatologia dolorosa in seguito all’applicazione dello stimolo evocativo.
La bibliografia completa è disponibile presso l'editore
L'articolo è stato pubblicato sul numero 3 di Hygiene Tribune Italy 2011
La salute orale nell’adulto sta andando incontro ad un cambiamento. L’idea che la maggior parte delle persone, nel corso della vita, si debbano ...
La teoria fisiopatologica più accreditata sull’ipersensibilità dentinale continua ad essere la teoria idrodinamica studiata da Martin ...
La teoria fisiopatologica più accreditata sull’ipersensibilità dentinale continua ad essere la teoria idrodinamica studiata da Martin ...
Trattamento dell’ipersensibilità dentinale Confronto fra applicazioni topiche di fluorapatite e fluoruro di calcio (SensOut®) e di floruro ...
Tutti gli studi odontoiatrici hanno pazienti che soffrono di ipersensibilità dentinale. Molti pazienti evitano i trattamenti dentali proprio a causa ...
Tutti gli studi odontoiatrici hanno pazienti che soffrono di ipersensibilità dentinale. Molti pazienti evitano i trattamenti dentali proprio a causa ...
In occasione del 56° Congresso Amici di Brugg, il professore Antonio Carrassi ha presentato i risultati di un’indagine multicentrica sul tema ...
L’ipersensibilità dentinale viene definita come una “sensazione di dolore, breve e intensa, evocata da stimoli fisici o chimici non ...
In occasione del 46° meeting del Continental European Division of the International Association for Dental Research (CED-IADR), che ha avuto luogo a ...
Torna il Premio GABA riservato a tutti i Corsi di Laurea in Igiene Dentale delle Università Italiane. La nona edizione dell’iniziativa promossa...
Live webinar
lun. 23 marzo 2026
14:30 (CET) Rome
Prof. Gianluca Gambarini MD, DDS
Live webinar
mar. 24 marzo 2026
18:00 (CET) Rome
Live webinar
mar. 24 marzo 2026
19:00 (CET) Rome
Live webinar
mer. 25 marzo 2026
17:00 (CET) Rome
Live webinar
mer. 25 marzo 2026
17:00 (CET) Rome
Dr. Jose Carlos Rosas Diaz DDS
Live webinar
mer. 25 marzo 2026
18:00 (CET) Rome
Prof. Sérgio André Quaresma
Live webinar
mer. 25 marzo 2026
20:00 (CET) Rome



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East




















































To post a reply please login or register