La riabilitazione di arcate totalmente edentule con protesi fisse ad ancoraggio implantare, è stata ideata e convenzionalmente eseguita seguendo un protocollo operativo che contempla due differenti fasi chirurgiche.
Il protocollo classico proposto da Brånemark e Coll.1, 2, infatti, descrive come dopo l’inserimento degli impianti sia necessario evitare carichi e sollecitazioni per un periodo di almeno 3-6 mesi al fine di ottenere un contatto diretto tra osso e fixture (osteointegrazione) e scongiurare il rischio di incapsulamento fibroso (fibrointegrazione) con conseguente fallimento della terapia3-6. Tale metodica contempla lunghi tempi di guarigione e obbliga il paziente a una condizione post-operatoria poco confortevole a causa della compressione delle protesi rimovibili sui tessuti molli che spesso si rileva dolorosa oltre a rappresentare un potenziale rischio d’interferenza per l’osteointegrazione.
La ricerca in ambito implantare si è così orientata verso lo sviluppo di nuovi protocolli operativi finalizzati a ridurre il discomfort del paziente rispettando l’osteointegrazione degli impianti inseriti. Numerosi studi scientifici hanno dimostrato che il fattore principe dell’osteointegrazione non è l’assenza di carico durante le fasi immediate e precoci di guarigione bensì la presenza di un’adeguata interfaccia osso-impianto che garantisca una misura dei micromovimenti delle fixture compresa tra i 50 e i 150 micron7, 8.
Fattore fondamentale per l’esecuzione del carico immediato è dunque la capacità di raggiungere una stabilità primaria degli impianti tale da opporsi al dislocamento indotto dai carichi masticatori o da qualsiasi altra forza presente nel cavo orale, evitando così l’insorgere del fenomeno di fibrointegrazione.
Diversi studi istologici hanno dimostrato come il carico immediato porti a una neoformazione ossea più rapida nel tempo e alla formazione di un osso intorno all’impianto di qualità paragonabile o addirittura superiore rispetto a quello ottenuto mediante la tecnica tradizionale9. Il valore del torque d’inserimento implantare necessario per eseguire un carico immediato è riconosciuto in una misura uguale o maggiore ai 32 N/cmq10.
L’ottenimento della stabilità primaria dipende da vari fattori, tra questi riveste grande importanza la qualità ossea; maggiore sarà la densità ossea, più facilmente si raggiungeranno adeguati valori di stabilità primaria.
Fatte queste considerazioni si evince che la principale problematica legata alle procedure operative relative al carico immediato è senza dubbio “l’operatore dipendenza” della tecnica, vincolata nella fase di preparazione del sito implantare, alla capacità diagnostica del chirurgo che, in base alla propria sensibilità operatoria, discriminerà la qualità ossea e di conseguenza modulerà una sottopreparazione per ottenere una stabilità primaria sufficiente per garantire prognosi favorevole al carico immediato.
A tal proposito la maggior parte degli autori concordano sulla necessità di eseguire una “sottopreparazione” del sito per stabilizzare meglio l’impianto, ma a parte questa indicazione di carattere generico non vi è in letteratura un protocollo chirurgico specifico mirato al carico immediato1.
La letteratura scientifica ha ampiamente dimostrato come il carico immediato eseguito nelle riabilitazioni mandibolari per mezzo di arcate dentarie complete fisse ad ancoraggio implantare sia una procedura predicibile e con alte percentuali di successo10-12.
Gli attuali orientamenti in implantologia forniscono una serie di protocolli operativi che differiscono tra loro per numero e zona di posizionamento degli impianti endo-ossei inseriti, mediante i quali è possibile ottenere riabilitazioni mandibolari con protesi totali fisse immediate.
Una valida scelta tra le soluzioni proposte in letteratura è rappresentata dalla tecnica denominata “all on six” (letteralmente tutto su sei) metodica chirurgico-protesica che prevede l’inserimento di sei impianti in mascellari superiori o inferiori totalmente edentule e la successiva protesizzazione immediata o differita. La posizione d’inserimento degli impianti in caso di “all on six” mandibolare può essere interforaminale oppure con una distribuzione delle fixture nelle regioni ossee distali ai forami mentonieri.
Lo scopo del presente lavoro è di riesaminare e descrivere un protocollo operativo ripetibile e predicibile che porti all’esecuzione di una riabilitazione implanto-protesica mandibolare su sei impianti a carico immediato.
Materiali e Metodi
Il caso proposto descrive la riabilitazione di una paziente di sesso femminile di anni 76, fumatrice moderata, in buone condizioni di salute generali.
A un primo esame obiettivo extraorale la paziente presenta una cute perilabiale armonica, una buona competenza labiale in posizione di riposo e assenza di asimmetrie rilevanti sul piano sagittale valutate in posizione frontale sia in condizione di riposo che durante la funzionalità.
L’osservazione clinica intraorale evidenzia la presenza di una protesi totale rimovibile sull’arcata dentaria superiore (completamente edentula) e una parziale edentulia del III quadrante con assenza degli elementi dentari 3.4, 3.5, 3.6 e 3.7.
Il gruppo frontale inferiore è costituito da una protesi parziale fissa in metallo-resina
ancorata alle radici degli elementi dentari 4.3 e 3.3, caratterizzati da una mobilità di III grado, compromissione parodontale che colpisce anche gli elementi dentari 4.4 e 4.5.
L’elemento dentario 4.6, trattato endodonticamente, ricostruito e protesizzato con una corona metallo-resina, presenta una mobilità di IV grado e dolenzia all’atto masticatorio.
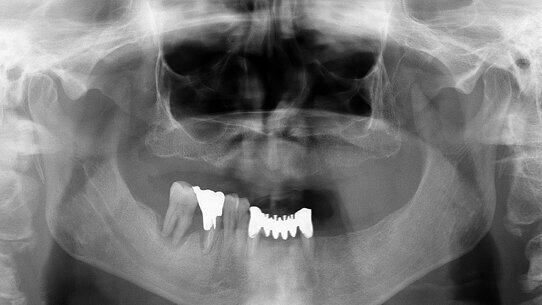
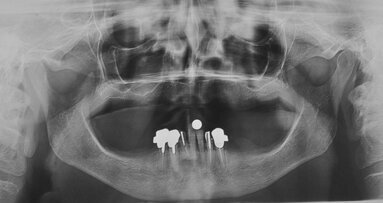
L’ortopantomografia evidenzia il mascellare superiore completamente edentulo, l’elemento dentario 4.6 caratterizzato da un’importante lesione endo-parodontale e una lesione peri-apicale a carico dell’elemento dentario 3.3 (Fig.1).
Le indicazioni emerse dal colloquio preliminare con la paziente ci portano a considerare la riabilitazione dell’arcata inferiore che, in presenza di elementi dentari mobili e di una sella edentula, soffre di un ridotto potenziale masticatorio; viene inoltre programmata una rivisitazione della protesi totale rimovibile superiore funzionalmente efficiente ma esteticamente compromessa.
L’esame intraorale e l’esame radiologico concorrono a formulare il seguente piano di trattamento: bonifica totale dell’arcata dentaria inferiore con contestuale posizionamento di 6 impianti endossei, protesizzazione immediata mediante protesi fissa inferiore (qualora le condizioni cliniche lo consentano) e rifacimento della protesi totale mobile superiore al fine di ripristinare i corretti piani estetico-funzionali.
La scelta del piano di trattamento viene raggiunta in accordo con la paziente dopo aver vagliato tutte le possibilità terapeutiche proposte in alternativa e ottenuto il consenso informato.
Considerato lo stato ansioso della paziente, l’approccio molto apprensivo nei confronti dell’intervento chirurgico e un quadro anamnestico compatibile con ASA2 si decide di ridurre il disagio intra e post-operatorio proponendo oltre alla convenzionale anestesia loco-regionale un’assistenza anestesiologia con terapia analgesica sedativa endovenosa.
La fase di programmazione prechirurgica consiste in una serie di sedute protesiche che, mediante l’utilizzo di un arco facciale, consentono di confezionare una protesi totale rimovibile provvisoria superiore costruita nel rispetto di piani estetico-funzionali ottimali, indipendenti da quelli dettati dagli elementi dentari residui inferiori che verranno successivamente estratti; la protesi superiore sarà quindi consegnata contestualmente alla riabilitazione fissa provvisoria immediata su impianti inferiori.
Al fine di ridurre la carica della flora batterica orale, la paziente viene sottoposta a una seduta d’igiene professionale una settimana prima dell’intervento.
La terapia farmacologica prescritta prevede l’assunzione di una compressa di Amoxicillina + Ac. Clavulanico da 1 gr ogni 12 ore a partire da 24 ore prima dell’intervento; intraoperatoriamente l’anestesista provvederà a iniettare per via endovenosa un bolo di Ketorolac trometamina 30 mg e Desametasone Sodio Fosfato 4 mg. Viene inoltre prescritto un antinfiammatorio (Naprossene Sodico 550 mg) per la sera dell’intervento, per la mattina e la sera successiva.
Dopo la preparazione sterile degli operatori e l’allestimento di un campo operatorio sterile, si procede all’anestesia plessica dell’arcata mandibolare. Sfruttando i reperi extraorali (punta del naso e del mento) si definisce una misura della dimensione verticale intermascellare prima di perdere ogni riferimento in seguito alle estrazioni dentarie inferiori.
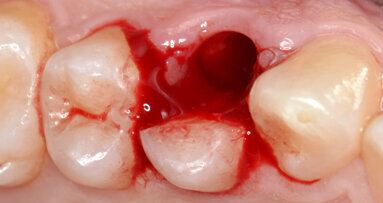
La prima fase dell’intervento chirurgico consiste nell’eseguire le avulsioni degli elementi dentari inferiori (Fig. 4) e un’accurata revisione degli alveoli postestrattivi al fine di rimuovere eventuali lesioni periapicali presenti. A questo punto si procede con l’allestimento di un lembo muco-periosteo con incisioni di rilascio distali ed evidenziazione bilaterale del “fascio neuro-vascolare Mentoniero”; questo passaggio è di fondamentale importanza per valutare la forma del ginocchio del nervo mandibolare e scegliere di conseguenza la posizione d’inserimento degli impianti a esso più prossimali13,14.
La cresta ossea viene regolarizzata mediante l’utilizzo di una pinza ossivora e di strumenti rotanti montati su manipolo dritto utilizzati a basso numero di giri con abbondante irrigazione d’acqua fisiologica sterile fredda (Fig. 5).
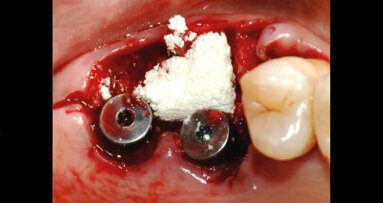
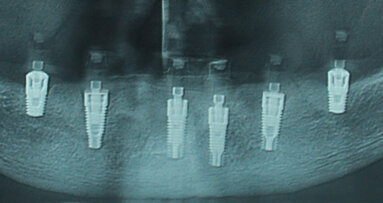
Ottenuto un tavolato osseo omogeneo e regolare, si procede con la scelta delle zone per l’esecuzione delle osteotomie d’accesso chirurgico per il posizionamento di sei impianti (nello specifico “Stone IDI Evolution”) inseriti ricercando il parallelismo reciproco compatibilmente con la disponibilità e orientamento dei tavolati ossei.
Come da protocollo operativo consigliato dalla casa produttrice la preparazione osteotomica iniziale viene preceduta da una fase di analisi della tipologia ossea specifica ottenuta grazie all’utilizzo dell’apposito inserto. Questo passaggio è fondamentale per le predicibiltà e la ripetibilità operativa in quanto, con l’ausilio del motore chirurgico TMM2 IDI Evolution, si è in grado di riconoscere la qualità ossea e conseguentemente eseguire una sottopreparazione del sito implantare tale da programmare un torque d’inserimento adeguato per una protesizzazione immediata.
Una volta conclusa la preparazione delle osteotomie si procede con l’inserimento delle fixture (Fig. 6); la scelta di caricare immediatamente gli impianti inseriti non è più affidata alla sensibilità manuale del chirurgo o al raggiungimento di un valore del torque d’inserimento superiore ai 35 N/cm, ma è valutata in seguito all’attenta osservazione del grafico d’inserimento che descrive nel dettaglio la resistenza opposta dall’interfaccia ossea sulla superficie dell’impianto (Fig. 9).
Con questa oggettivazione del risultato ottenuto, la discriminazione della funzionalizzazione immediata del dispositivo non è più soggettiva o riferita a un dato statico di valore di picco ma è un’analisi accurata di sommatorie delle resistenze istantanee che disegnano una mappa degli attriti incontrati nella progressione dell’impianto nel suo sito predisposto.
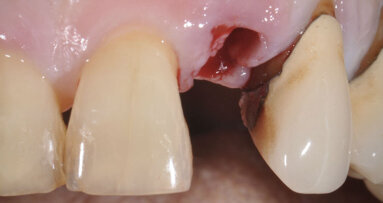
Per quanto riguarda l’unico impianto postestrattivo posizionato in zona 4.3, non essendosi creato un gap maggiore di 2 mm tra la superficie implantare e le corticali ossee nelle quali è alloggiato, non si è resa necessaria nessuna manovra rigenerativa che contempli l’utilizzo di biomateriali15 date le buone possibilità di osteointegrazione in virtù del potenziale di guarigione del sito postestrattivo16.
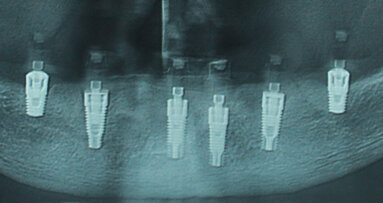
Completato il posizionamento degli impianti si connettono intraoperatoriamente le mesostrutture dedicate per la protesi avvitata (base conica 0° IDI Evolution) (Fig. 8), dispositivi serrati con un torque di 20 N/cm con l’ausilio del motore TMM2; quindi si procede alla sutura eseguita per prima intenzione mediante l’utilizzo di polyglactin (Vicryl 5/0 Ethicon Inc.).
Particolare attenzione viene riposta alla fase di impronta che, per garantire precisione e passività, viene rilevata con gesso per impronta (Contura) e cucchiaio individuale precedentemente confezionato. Anche il rilevamento del rapporto interarcata prevede il confezionamento di una struttura rigida realizzata direttamente nella cavità orale del paziente con materiale resinoso auto polimerizzabile (Fig. 10), sfruttando almeno tre dei sei supporti implantari per semplificare l’operazione (supporto rigido e stabile in quanto avvitato) e rendere il trasferimento della misurazione ineccepibile. Con queste informazioni il laboratorio è in grado di realizzare il manufatto protesico senza necessità di prove intermedie e rispettare il termine di consegna che avviene 4 ore dopo la conclusione della fase chirurgica.
L’applicazione temporanea della nuova protesi inferiore su impianti viene eseguita avvitando con forza di 15 N/cm, controllando la passivazione17 e verificando che l’occlusione rispetti i requisiti del carico immediato ricercando uniformità di contatti e limitando le forze tangenziali.
Il tempo di attesa utile all’osteointegrazione degli impianti è di 4-6 mesi, periodo durante il quale la paziente è stata inserita in un protocollo di richiami mensile per il controllo del mantenimento igienico del manufatto protesico e la verifica della masticazione.
Raggiunto il termine del periodo programmato si esegue un controllo radiografico che escluda segni di sofferenza perimplantare e, in assenza di segni clinici sfavorevoli (dolore, sanguinamento gengivale, ecc.), si procede col confezionamento del manufatto definitivo con metodiche implantoprotesiche tradizionali. La protesi “Toronto Bridge” realizzata in questo caso è eseguita utilizzando denti preformati in resina acrilica (SR Phonares NHC Ivoclar Vivadent) montati u una barra di rinforzo in lega di Cromo-Cobalto ottenuta mediante tecnologia Laser syntering (IDI Evolution) opportunamente rivestita e caratterizzata da resina acrilica rosa per basi di protesi.
Risultati
Un controllo radiografico a 10 mesi (Fig. 20) mostra una perfetta conservazione dei parametri radiologici che confermano una biointegrazione del manufatto protesico (Fig.8). I richiami periodici e la buona igiene domiciliare concorrono al mantenimento di un aspetto clinico che conforta sulla prognosi della nostra riabilitazione.
Discussione
La discriminante sulla scelta della protesizzazione immediata di questa riabilitazione, oltre a un’indubbia situazione favorevole relativa alla disponibilità ossea e alla situazione clinica iniziale, non si è basata sulla percezione della qualità ossea o di un dato meccanico di forza di picco raggiunta dai dispositivi, ma su una valutazione precisa dell’attrito incontrato dall’impianto durante l’applicazione 18.
I grafici d’inserzione sono il risultato di una programmazione intraoperatoria: individuata la qualità ossea di ogni sito implantare si sceglie il diametro di preparazione e la macromorfologia degli impianti da utilizzare19, 20 allo scopo di ottenere una stabilità primaria di picco compresa tra i 30 e 60 N/cm ma soprattutto un valore medio di inserimento superiore ai 20 N/cm garantendo così un contatto con osso mineralizzato distribuito su una buona porzione del dispositivo selezionato.
Il protocollo protesico mirato alla qualità del trasferimento in laboratorio sia dell’orientamento degli abutment implantari che del corretto rapporto interarcata, creano i presupposti per una protesizzazione provvisoria precisa per passivazione e rapporto occlusale, condizioni essenziali per favorire una guarigione ossea fisiologicamente stimolata.
Il perfezionamento delle tecniche chirurgiche e l’applicazione di nuove tecnologie
hanno oggi fornito gli strumenti per rendere quanto più predicibile gli interventi di implantologia a carico immediato.
La possibilità di procedere nella preparazione osteotomica mediante un protocollo chirurgico ripetibile e affidato a una misurazione meccanica, è senza dubbio un valore aggiunto; tale metodica svincola l’operatore dall’interpretazione soggettiva delle condizioni ossee disponibili e certifica l’atto chirurgico con una registrazione di dati oggettivi.
La valutazione dei grafici d’inserimento degli impianti diventa a questo punto la discriminante primaria nella decisione di eseguire carico immediato, non solo informando sul valore di picco raggiunto dalle fixture, ma descrivendo l’area di lavoro eseguita dall’impianto nel suo procedere all’interno dell’osso; più in particolare, maggiore sarà la superficie di lavoro reperibile sui grafici ottenuti (indicata con la colorazione rossa in Fig. 9), migliore sarà la stabilità primaria dell’impianto e la garanzia di osteointegrazione.
Conclusioni
La protesizzazione immediata d’impianti inseriti in un’arcata completamente edentula con una riabilitazione di tipo Toronto si può ritenere una valida scelta terapeutica.
Indubbi sono i vantaggi clinici e psicologici per il paziente; diversamente l’uso di protesi rimovibili provvisorie a protesizzazione differita, durante il periodo di osteointegrazione degli impianti sui quali verrà confezionata una protesi fissa completa è un passaggio non libero da scomodità, dolore e disagi. La possibilità di affrontare un unico intervento chirurgico permette la riduzione dei costi biologici e dei tempi di riabilitazione.
Il caso descritto dimostra come l’utilizzo di nuove tecnologie renda i protocolli più semplicemente applicabili e porti a una riduzione del disconfort garantendo un immediato riscontro funzionale ed estetico alla paziente trattata.
L'articolo è stato pubblicato sul numero 2 di Implants Italy 2012.
embedImagecenter("Imagecenter_2_548",548,"small");
Dental Tribune intervistaIl dott. Alberto Maria Albiero si è di recente aggiudicato il premio PEERS nella sezione Protesi conometrica, con un case ...
La riabilitazione implantoprotesica, affermatasi negli ultimi decenni come tecnica chirurgica affidabile e di indubbio successo è, come è ...
La riabilitazione implantoprotesica, affermatasi negli ultimi decenni come tecnica chirurgica affidabile e di indubbio successo è, come è ...
Lo scanner intraorale è un dispositivo usato per la presa delle impronte dentali e implantari ed è composto da una telecamera, da un computer e da un ...
Descrizione
L’articolo presenta un caso clinico di una donna di 63 anni, ASA 0, non fumatrice che giunge alla nostra osservazione presso il centro ...
La chirurgia ricostruttiva preimplantare non può essere praticata in tutti i pazienti a causa di possibili controindicazioni locali e/o sistemiche. ...
La sostituzione di uno o più elementi dentari giudicati non recuperabili con impianti endossei costituisce una pratica chirurgica ampiamente diffusa e ...
L’implantologia osseointegrata ha raggiunto livelli di affidabilità molto elevati, qualora siano rispettati criteri di pianificazione e di esecuzione ...
Negli ultimi anni sempre più autori si sono interessati all’utilizzo degli impianti corti, cioè di impianti di lunghezza pari o ...
Negli ultimi anni sempre più autori si sono interessati all’utilizzo degli impianti corti, cioè di impianti di lunghezza pari o ...
Live webinar
mar. 17 marzo 2026
13:00 (CET) Rome
Live webinar
mar. 17 marzo 2026
18:00 (CET) Rome
Prof. Dr. Nadine Schlüter
Live webinar
mar. 17 marzo 2026
18:00 (CET) Rome
Dr. Giuseppe Luongo MD, DDS, Dr. Fabrizia Luongo DMD, MS
Live webinar
gio. 19 marzo 2026
0:00 (CET) Rome
Live webinar
gio. 19 marzo 2026
18:00 (CET) Rome
Live webinar
ven. 20 marzo 2026
10:00 (CET) Rome
Mr. Andrew Terry Cert.DT. GradDipDH. Med, Cat Edney
Live webinar
lun. 23 marzo 2026
14:30 (CET) Rome
Prof. Gianluca Gambarini MD, DDS



 Austria / Österreich
Austria / Österreich
 Bosnia ed Erzegovina / Босна и Херцеговина
Bosnia ed Erzegovina / Босна и Херцеговина
 Bulgaria / България
Bulgaria / България
 Croazia / Hrvatska
Croazia / Hrvatska
 Repubblica Ceca e Slovacchia / Česká republika & Slovensko
Repubblica Ceca e Slovacchia / Česká republika & Slovensko
 Francia / France
Francia / France
 Germania / Deutschland
Germania / Deutschland
 Grecia / ΕΛΛΑΔΑ
Grecia / ΕΛΛΑΔΑ
 Ungheria / Hungary
Ungheria / Hungary
 Italia / Italia
Italia / Italia
 Paesi Bassi / Nederland
Paesi Bassi / Nederland
 nordisch / Nordic
nordisch / Nordic
 Polonia / Polska
Polonia / Polska
 Portogallo / Portugal
Portogallo / Portugal
 Romania e Moldavia / România & Moldova
Romania e Moldavia / România & Moldova
 Slovenia / Slovenija
Slovenia / Slovenija
 Serbia e Montenegro / Србија и Црна Гора
Serbia e Montenegro / Србија и Црна Гора
 Spagna / España
Spagna / España
 Svizzera / Schweiz
Svizzera / Schweiz
 Turchia / Türkiye
Turchia / Türkiye
 Gran Bretagna e Irlanda / UK & Ireland
Gran Bretagna e Irlanda / UK & Ireland
 Internazionale / International
Internazionale / International
 Brasile / Brasil
Brasile / Brasil
 Canada / Canada
Canada / Canada
 America Latina / Latinoamérica
America Latina / Latinoamérica
 USA / USA
USA / USA
 Cina / 中国
Cina / 中国
 India / भारत गणराज्य
India / भारत गणराज्य
 Pakistan / Pākistān
Pakistan / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Israel / מְדִינַת יִשְׂרָאֵל
Israel / מְדִינַת יִשְׂרָאֵל
 Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
Algeria, Marocco e Tunisia / الجزائر والمغرب وتونس
 Medio Oriente / Middle East
Medio Oriente / Middle East




















































To post a reply please login or register